Hormonelle Unterstützung nach Embryotransfer. Endometriumunterstützung im Eco-Programm
Die Hauptfunktion sexueller Geheimnisse besteht darin, günstige Bedingungen für die Befruchtung des Eies und den normalen Schwangerschaftsverlauf zu schaffen.
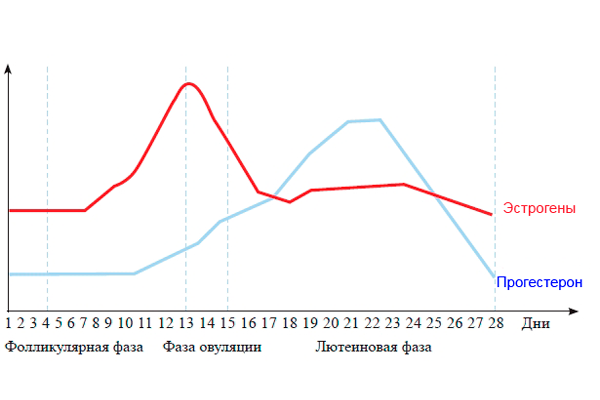
Eine Frau, die sich darauf vorbereitet, Mutter zu werden, überwacht die Indikatoren der Hormone, ihre Veränderung. Insbesondere für die Östradiolrate bei IVF nach Embryotransfer.
In der ersten Woche nach dem Embryotransfer im Rahmen des In-vitro-Fertilisationsprogramms beginnen die Follikel in den Eierstöcken einer Frau zu wachsen, sodass der Körper nach dem Embryotransfer Östradiol produziert. Dank dieses Hormons wird das Endometrium in der Gebärmutter gebildet.
In der Mitte des Zyklus, nach einer künstlichen Befruchtung in großen Mengen, beginnt der Körper der Frau, eine Substanz zu produzieren, die den normalen Schwangerschaftsverlauf garantiert - Progesteron.
Progesteron und Estradiol nach dem Transfer von Embryonen, die das Corpus luteum produziert, sind für die volle Entwicklung des ungeborenen Kindes notwendig.
Für die bevorstehende Schwangerschaft ist der Progesteronspiegel sehr wichtig, da dieses Hormon günstige Bedingungen für die Anheftung von Embryonen während der Implantation sowie die weitere Ernährung des ungeborenen Kindes schafft.
Die Menge an Progesteron nach Embryotransfer und Östradiol wird direkt am Tag des Transfers der befruchteten Eizelle und dann nach 7 Tagen bestimmt.
Östradiol und Progesteron nach Embryotransfer
Der Spiegel des Hormons Östradiol ist wichtig für den Prozess der Geburt eines Fötus. Wenn die Konzentration dieses Hormons niedrig ist, kann es zu einer Fehlgeburt kommen.
Auch der Progesteronspiegel ist für die werdende Mutter wichtig. Ein Bluttest zur Bestimmung der Hormonnorm nach dem IVF-Transfer ist ein Standardtest, der einer Frau während der In-vitro-Fertilisation verschrieben wird.
Wenn die Indikatoren fallen, verschreibt der Geburtshelfer-Gynäkologe der Frau Hormonpräparate.
Die Rate der Hormone in bestimmten Intervallen ist unterschiedlich. Das IVF-Protokoll besagt, dass zunächst der Östradiolspiegel vor dem Embryotransfer bestimmt und dann die Dynamik dieses Indikators kontrolliert wird.
Das Hormon Östradiol wird teilweise von den Nebennieren und den Eierstöcken produziert. Es ist wichtig für die Bildung des Fötus, da es Stoffwechselprozesse beeinflusst und für die Bildung des Skelettsystems des ungeborenen Kindes verantwortlich ist.
Darüber hinaus fördert das Hormon die Dehnung des Gebärmuttergewebes, was für einen wachsenden Fötus notwendig ist. Östradiol wirkt sich auf das Herz-Kreislauf-System einer Frau aus, wodurch der Blutfluss zum Fötus und dementsprechend die Ernährung zunimmt.
Tabelle der Normen der Indikatoren
Progesteron nach dem Embryotransfer wird in den ersten vier Monaten im Gelbkörper produziert. Und nach zwölf Wochen beginnt die Reifung der Plazenta, die für die Produktion dieses Hormons zuständig ist.
Nach der IVF steigt das Niveau der sexuellen Sekrete im Blutkreislauf der Frau täglich an, was als Leuchtfeuer des Schwangerschaftsprozesses dient.
Wie hoch sollte das Progesteron nach dem Embryotransfer sein und was bedeuten die Abweichungen? Der Normalwert dieses Indikators liegt zwischen 6,9 und 56,6 nmol / l.
Wenn der Hormonspiegel jedoch unter den Normalwert fällt, ist die Wahrscheinlichkeit einer Fehlgeburt hoch. Dann ist eine hormonelle Unterstützung mit Medikamenten dringend erforderlich.
Die Estradiol- und Progesteronrate nach dem Embryotransfer wird bestimmt durch:
- am Tag der IVF;
- drei Tage nach dem Eingriff;
- eine Woche nach dem Embryotransfer;
- in zwei Wochen.
Außerdem kann der Reproduktionsarzt je nach Indikation zusätzliche Labortests verschreiben. In einigen Fällen wird sogar eine Progesteronkontrolle nach dem Embryotransfer am Tag verordnet.
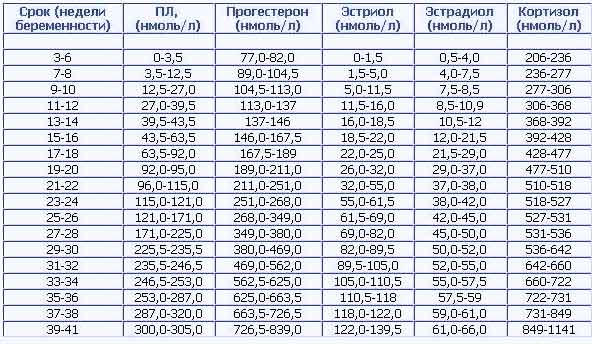
Die Tabelle zeigt die Normen von Östradiol und Progesteron während der In-vitro-Fertilisation nach Schwangerschaftswoche:
Progesteron- und Estradiolspiegel nach Schwangerschaftswoche
| Wochen der Schwangerschaft | Indikatoren für Östradiol, nmol / l | Indikatoren für Progesteron, nmol / l |
| 1–2 | 211–401 | 38–58 |
| 5–6 | 1061–1481 | 59–69 |
| 7–8 | 1381–1751 | 65–75 |
| 9–10 | 1651–2291 | 73–88 |
| 11–12 | 2281–3121 | 92–101 |
| 13–14 | 2761–4301 | 96–127 |
| 15–16 | 5021–6581 | 124–171 |
| 17–18 | 4561–7741 | 111–189 |
| 19–20 | 7441–9621 | 122–188 |
| 21–22 | 8261–11461 | 141–221 |
| 23–24 | 10570–13651 | 189–247 |
| 25–26 | 10891–14091 | 197–278 |
| 27–28 | 11631–14491 | 251–341 |
| 29–30 | 11121–16221 | 270–326 |
| 31–32 | 12171–15961 | 323–403 |
| 33–34 | 13931–18551 | 336–381 |
| 35–36 | 15321–21161 | 322–433 |
| 37–38 | 15081–22851 | 356–468 |
| 39–40 | 13541–26961 | 421–546 |
Niedriges Östradiol
Während der Schwangerschaft können die Estradiolspiegel aus mehreren Hauptgründen unter dem Normalwert liegen:
- starker Gewichtsverlust;
- erhebliche körperliche Aktivität;
- Vegetarismus oder Mangel an Fetten und Kohlenhydraten im Körper;
- schlechte Angewohnheiten, einschließlich Rauchen und Alkoholkonsum;
- Hyperprolaktinämie;
- Dysfunktion der Hypophyse.

Schwere körperliche Aktivität ist der Grund für einen fehlenden Östradiolspiegel
Darüber hinaus können Östradiol und Progesteron nach der Übertragung eines befruchteten Eies bei drohender Abtreibung, bei chronischen Erkrankungen des Urogenitalsystems sowie bei der Einnahme bestimmter Medikamente abfallen.
Eine Abnahme des Estradiolspiegels im Blut einer schwangeren Frau weist darauf hin, dass sich die Plazenta in einem schlechten Zustand befindet. In diesem Fall wird der werdenden Mutter eine spezielle Hormontherapie verschrieben:
- hormonelle Pillen;
- Injektionen;
- spezielle Patches.
Zusätzlich kann die Anwendung von Proginov oder Estrofem angezeigt sein.
Ist der hormonelle Hintergrund in der Spätschwangerschaft gestört, kann dies zu einer Übermüdung des Fötus (verzögerte Wehentätigkeit) führen. Um die Geburt zu stimulieren, kann der Geburtshelfer-Gynäkologe der Frau dann eine Hormontherapie verschreiben.
Niedriges Progesteron
Während der Schwangerschaft steigt der Progesteronspiegel im Blut allmählich an und erreicht im dritten Trimester Höchstwerte. Da dieses Hormon die Gebärmuttermuskulatur entspannt, geht ein niedriger Progesteronspiegel nach dem Embryotransfer während der In-vitro-Fertilisation mit starken Schmerzen und Schmierblutungen einher.
Wenn die oben genannten Symptome auftreten, sollte die Frau sofort einen Arzt aufsuchen, da es sonst zu einer Fehlgeburt kommen kann. Und auch eine Abnahme des Hormonspiegels kann auf eine Verzögerung in der Entwicklung des Fötus hinweisen.
Zu den häufigsten Ursachen für einen niedrigen Progesteronspiegel bei Schwangeren gehören:
- Störungen im Zusammenhang mit der Entwicklung des Corpus luteum;
- starke körperliche Aktivität;
- oxidativer Prozess, der in der Gebärmutterhöhle auftritt;
- verzögerte fötale Entwicklung;
- unzureichende Funktion der Plazenta.

Vegetarismus ist die Ursache für niedriges Progesteron
Darüber hinaus kann der Spiegel dieses Hormons durch die Einnahme bestimmter Medikamente beeinflusst werden.
Aber ein Überschuss an Progesteron bei einer schwangeren Frau kann auf die Entwicklung eines pathologischen Prozesses im Körper hinweisen.
Wenn der Geburtsprozess günstig verläuft, wird in der medizinischen Praxis sehr selten ein reduzierter Progesteronspiegel beobachtet.
Wenn eines der oben aufgeführten Symptome festgestellt wird, sollte die Patientin, die sich einer IVF unterzogen hat, sofort den sie beobachtenden Facharzt kontaktieren.
Auf keinen Fall sollten Sie versuchen, den Hormonspiegel selbst zu erhöhen, da nur der behandelnde Arzt eine Hormontherapie wählen kann, die zur Bewältigung des Problems beiträgt.
Fazit
Bei der Durchführung einer IVF ist es besonders wichtig, den hormonellen Hintergrund einer Frau zu kontrollieren. Bei künstlicher Befruchtung kann der Progesteronspiegel unter dem Normalwert liegen, daher empfehlen viele Reproduktionsspezialisten eine Hormontherapie vor und nach dem Embryotransfer.
Aber Selbstmedikation ist kategorisch kontraindiziert, nur ein Arzt kann eine wirksame Behandlung verschreiben.
Machen Sie sich keine Sorgen, denn die meisten Hormonpräparate sind natürlichen Ursprungs und absolut sicher für den Körper einer Frau und ihres ungeborenen Kindes.
Video: Hormonelle Untersuchung. LH, FSH, Progesteron
Dieser Artikel ist den neuesten wissenschaftlichen Errungenschaften auf dem Gebiet der Medizin und ihrer Umsetzung in der IVF-Praxis an der Nuriev-Klinik gewidmet.
Bedingte Abkürzungen:
HCG - humanes Choriongonadotropin - Schwangerschaftshormon.
VT - Gelbkörper
Frage eins.
Welche Medikamente zur Unterstützung des IVF-Programms?
Das Corpus luteum einer Frau produziert zwei Hormone: Östradiol und Progesteron. Im Allgemeinen produziert das Corpus luteum viel mehr davon, aber um die Erklärungen zu vereinfachen, nehmen wir an, dass es immer noch zwei sind.
Das Haupthormon ist Progesteron.
Früher wurde Progesteron in Injektionen verwendet und 3- bis 6-mal täglich intramuskulär in die weiche Stelle injiziert. Wenn jemand die Erfahrung mit "Ölinjektionen" gemacht hat, hat er eine gute Vorstellung davon, was nach ein paar Wochen Behandlung mit dem fünften Punkt passiert! Daher, wenn die französische FirmaBEsins vorgeschlagen, Progesteron in die Vagina einzuführen, gab es einen echten Durchbruch bei der Verbesserung der Lebensqualität einer Frau, nicht schlechter als die Erfindung von Binden oder einer Waschmaschine. Frauen schätzten es wirklich nicht, und Ärzte mussten etwa zehn Jahre lang davon überzeugt werden, dass die vaginale Form nicht weniger wirksam war als die injizierbare. Aber die Tatsache bleibt: 600 mg mikronisiertes Progesteron (Utrozhestan) entsprechen 6 Injektionen einer öligen Lösung pro Tag.
Etwas später wurde Crinon, ein Gel in Zäpfchen zur vaginalen Anwendung, auf den Markt gebracht, ähnlich, aber bequemer - es kann nur einmal täglich eingeführt werden (Utrozhestan muss mindestens zweimal täglich eingeführt werden, vorzugsweise dreimal). Ein Krynon-Zäpfchen entspricht 800 mg Utrogestan.
Trotz des hohen Preises wird Crinon in IVF-Programmen in der Nurejew-Klinik eingesetzt. Es gibt mindestens zwei Vorteile des Medikaments:
Die erste - eine einzige tägliche Verabreichung ist zuverlässiger, es ist schwieriger, sie zu vergessen / zu verpassen. Bei Utrozhestan treten manchmal solche Probleme auf, was für das IVF-Programm empfindlich ist.
das zweite - Kraynon leckt weniger, besonders im Sommer, was angenehmer ist. Aber es gibt keinen grundsätzlichen Unterschied.
Aber es ist mit dem Medikament Duphaston. Das Medikament ist synthetisch, nicht Progesteron, sondern sein Analogon. Die Sicherheit der Anwendung während der Schwangerschaft wurde nicht eindeutig nachgewiesen. Daher verwenden wir es nicht.
Wer mehr lesen möchte, findet hier den Link zum Ärztegespräch (Termine beachten):
** **
Das zweite essentielle Hormon ist Östradiol. Es existiert in zwei Formen: Tabletten (Proginova, Estrofem) und Gel zur kutanen Anwendung (Divigel, Estrogel).
Östradiol, das in einer ausreichenden Dosis (2-3 Tabletten pro Tag) in den Körper einer Frau eingeführt wird, kann in Kombination mit Progesteron das Endometrium für längere Zeit in einem stabilen Zustand halten. Es führt zuFALSCH das Gefühl, dass hohe Dosen von zwei Medikamenten – Östrogen und Progesteron – eine Fehlgeburt verhindern oder die IVF-Ergebnisse verbessern können. Leider können keine hochdosierten Medikamente aus einem schlechten Embryo einen guten Embryo machen (im Gegenteil, sie können es!). Daher gibt es Standarddosen von Standardhormonen für Frauen der Spezies Homo sapiens, diese Dosen sind: Progesteron 600 mg pro Tag, Östradiol 2 mg (Tablette) zweimal täglich. Alles andere ist überflüssig.
"Wie?!" - jede Sekunde meiner Patientinnen fragt mich - „Kann ich eine Dosis hinzufügen, das ist wichtig für mich, lass meine Chancen auf eine Schwangerschaft höher sein! Brei kann man nicht mit Butter verderben!“ Verwöhne es. Überhöhte Dosen von Hormonen (beide) in Tierversuchen haben gezeigt Wirkung auf den Fötus. An Frauen wurden keine derartigen Tests durchgeführt.
Daher ist jede Abweichung vom Standard nicht erwünscht. Eine Überdosierung ist wie eine Unterdosierung unerwünscht, weil sie uns vom Optimum, von der für unsere Spezies empfohlenen Dosis abweicht. Wir neigen also dazu, in Standardsituationen Standarddosen zu verschreiben, das heißt, wir handeln nach einem Schema. So Standard, dass die Einweisung in die Verwendung von Medikamenten in dieser Gruppe den Aufgaben einer Krankenschwester übertragen wird. Und wir schämen uns nicht für dieses Muster. Der Arzt hat einen Ort, an dem er seine kreativen Fähigkeiten anwenden kann. Überall, aber zur Unterstützung des Endometriums.
Frage zwei. Wann beginnt und wann endet der Support?
Wann anfangen. Die Wissenschaft sagt, dass wir maximale Ergebnisse erzielen, wenn Sie am Tag der Follikelpunktion oder am nächsten Tag oder an jedem zweiten Tag oder am dritten Tag mit der Unterstützung des Endometriums beginnen. Wenn früher oder später, werden die Ergebnisse schlechter sein. Je früher oder später, desto schlimmer.
wann fertig? Schwierigere Frage. Als ich zur IVF kam, betrug die typische Betreuungszeit bis zu 12 Schwangerschaftswochen. Dann wurde die Messlatte auf sieben Wochen gesenkt, dann auf 6 Wochen.
Heute geht man davon aus, dass das Absetzen aller unterstützenden Medikamente an dem Tag, an dem hCG positiv ist, nicht zum Schwangerschaftsabbruch führt. Das heißt, Sie haben entweder eine Schwangerschaft oder nicht. Und wenn hCG positiv ist (mehr als 50 Einheiten), können die Medikamente sicher abgebrochen werden.
Aufmerksamkeit! All dies gilt nur für das Standard-IVF-Protokoll! Kryoprotokolle, Protokolle mit einer Spendereizelle oder mit einer Leihmutter weisen einige Besonderheiten auf – die Betreuung dauert mindestens bis zur siebten Schwangerschaftswoche! Wenn Sie sich nicht sicher sind, überprüfen Sie Termine/Absagen unbedingt mit der ART-Pflegekraft oder dem Arzt.
Und so beginnen wir am dritten Tag nach der Punktion mit der Unterstützung, wir enden am Tag des hCG-Tests. Abweichungen von diesen Regeln sind nicht erwünscht, da die Häufigkeit fortschreitender Schwangerschaften dadurch nicht steigt.
Aber der Preis des Protokolls und die Nebenwirkungen von Medikamenten steigen. Was sind die Auswirkungen?
Offensichtliche Wirkungen sind: Blähungen, Verstopfung, Gewebeschwellung durch Flüssigkeitsansammlung, Benommenheit und Reaktionshemmung.
Und nicht offensichtliche Auswirkungen: Die zum Scheitern verurteilte Schwangerschaft wird immer noch unterbrochen, aber zu einem späteren Zeitpunkt, was zu erheblichen gesundheitlichen Schäden der Frau führt. Über 80 % der abgebrochenen Schwangerschaften wiesen schwerwiegende Verletzungen des Chromosomensatzes des Embryos auf. Das heißt, sie konnten nicht gerettet werden.
Daher kann der Support früher gekündigt werden, als er angenommen wurde. Außerdem SOLLTE der Support so schnell wie möglich eingestellt werden.
Frage drei.
Was tun, wenn Blutflecken beginnen?
Nichts. Meistens beginnt die Schmierblutung vier Tage vor dem hCG-Test. Dies geschieht, weil das eigene, einheimische Corpus luteum seine Ressourcen erschöpft hat und weniger Progesteron und Östradiol produziert. Wenn der Embryo implantiert wird und beginnt, hCG zu produzieren, stimuliert er den Gelbkörper und lässt ihn nicht entspannen.
Blutiger Ausfluss vor dem hCG-Test ist das erste Anzeichen für eine fehlende Implantation und damit für eine Schwangerschaft.
Wenn der Ausfluss knapp ist, lohnt es sich nicht, die Medikamente abzubrechen. Es besteht die Möglichkeit, die Schwangerschaft aufrechtzuerhalten, da nur die unteren Schichten des Endometriums abgeblättert sind, näher am Gebärmutterhals (der Embryo wird näher am Boden der Gebärmutter übertragen). Wenn eine vollwertige Menstruation eingetreten ist, besteht keine Chance - Sie müssen die Unterstützung kündigen, ohne hCG anzugeben.
Natürlich ist es psychologisch sehr schwer, sich damit abzufinden, dass das IVF-Protokoll gescheitert ist. Es wurde zu viel Aufwand betrieben. Natürlich kann das Eingreifen großer Dosen von Medikamenten (z. B. Östrogenen) die begonnene Blutung stoppen. Aber halten Sie die Schwangerschaft nicht. Weil ein schlechter Embryo Blutungen verursacht. Und nicht umgekehrt.
Ist es möglich und notwendig, einen Arzt zu rufen, wenn Sie anfangen zu bluten? Na sicher! Es ist möglich und notwendig. In diesem Fall gibt der Arzt in der Regel zu Beginn der Behandlung seine Handynummer an. Allerdings stießen wir auf ein Problem: Der Arzt hat mehr als 100 pro Tag! eingehende Anrufe auf das Mobiltelefon, die meisten von ihnen erfolgen während der Empfangszeiten anderer Patienten oder während der Betriebszeiten. Die bekannte Anekdote vom Frauenarzt „noch zweimal um die Schule“ war wirklich in meiner Praxis :-). Fügen wir hier den Traum von einem Arzt und einem kleinen Privatleben hinzu - es kann schwierig sein, am Telefon durchzukommen. Als Kompromiss haben wir ein Notruftelefon eingeführt, das bei Eingriffen in der Clean Zone ausgegeben wird und immer mit einer Krankenschwester im Einsatz ist. Sie wird sich entweder mit dem Arzt verbinden oder den "einheimischen" Arzt durch einen "fremden", aber immer noch kompetenten ersetzen, wenn ihr Arzt den Anruf plötzlich nicht entgegennehmen kann. Obwohl wir versuchen, „unsere“ nicht in Schwierigkeiten zu bringen. Vor allem nach IVF. Vor allem bei Blutungen.
Frage vier.
Welche Hormone sollten überwacht werden?
Keiner. Denn es gibt keine Regeln. Keine Hormonspiegel sind ein Grund, die aktuellen Dosen zu ändern.
Wieso den?
Denn vaginal eingeführte Progesteronpräparate erzeugen hohe Konzentrationen in der Gebärmutter und im Endometrium. Und es ist schwierig, dort Hormone zu messen.
Wenn die Konzentration von Progesteron in der Gebärmutter viel höher ist als im peripheren Blut, warum dann Progesteron im Blut messen? Dann, dass wir nirgendwo anders messen können :-)))
Die Untersuchung des Progesteronspiegels im Blut ist ein nutzloser Geldtransfer, da auf der Grundlage des Progesteronspiegels im Blut keine Rückschlüsse, keine Prognosen gezogen werden können, und noch mehr, Rezepte können nicht angepasst werden. Alles über Progesteron.
Östradiol. Dieses Hormon kann selbst in kleinen Dosen das Endometrium halten. Die Empfindlichkeit des weiblichen Gewebes gegenüber diesem Hormon ist unterschiedlich und daher ist die Östradiolrate sehr verschwommen, sie ist auch variabel. Daher ist, wie bei Progesteron, ein im Labor bestimmter Östradiolspiegel kein Grund für eine Dosisanpassung.
Warum also Östradiol vor und nach dem Embryotransfer messen? Zur Bestimmung des Risikos, ein ovarielles Überstimulationssyndrom zu entwickeln. Aber das ist eine ganz andere Geschichte. Und ein Thema für einen weiteren Artikel.
Frage fünf.
Was verbessert die Ergebnisse noch? Aspirin, Clexane, Fraxeparin, Vitamin E, Blutegel? Noch etwas?
Nichts. Keines der weltweit zugelassenen Medikamente hat eine signifikante Wirkung bei der Erhöhung der Schwangerschaftshäufigkeit gezeigt. Geschichten über „dickes Blut“ wurden von Pharmaunternehmen erfunden, die „Medikamente gegen dickes Blut“ herstellen. Diese Missverständnisse sowie Geschichten über die wundersame Rettung einer IVF-Schwangerschaft werden künstlich unterstützt, weil die Sterne brennen, weil jemand sie braucht.
Ich stelle in eigener Sache fest, dass sich der Reproduktionsmediziner leicht beleidigt fühlt, wenn er hört, dass jede Frau, die in der Selbstmedikation während des IVF-Protokolls starke Medikamente verwendet hat und schwanger wurde, dieses Medikament verherrlicht, ihn an einen Nachbarn und eine Vorsehung geraten hat . Eine leichte Beleidigung, denn eine Frau wird dadurch und nur dadurch schwanger, dass ihr Embryonen übertragen wurden und davor eine gigantische Vorarbeit geleistet wurde.
Frage sechs.
Sexualleben, Bettruhe, Krankenhaus, Diät.
Sexualleben erhöht oder verringert die Wirksamkeit von IVF nicht. Gesund leben!
Beachten Sie dabei Folgendes:
Kondome sind sehr giftig, weil sie Spermizide enthalten – Substanzen, die alle Lebewesen töten. Verwenden Sie sie nicht während eines IVF-Programms.
Ovarialzysten, die während der Stimulation/Punktion gebildet werden, können mechanisch traumatisiert werden, was (mindestens) Schmerzen und sogar Blutungen verursacht. Seid vorsichtig! Wenn du kannst natürlich :-))
Bettruhe verbessert die Ergebnisse nicht. Lebe wie du willst! Mit Ausnahme von sportlichen Aktivitäten. IVF für Step-Aerobic oder Judo nicht beste Zeit(Denken Sie an Ovarialzysten!)
Krankenhausbehandlung , entgegen der landläufigen Meinung, verbessert nicht, sondern verschlechtert die Ergebnisse. Statistisch bewiesen. Auf einer großen Probe. Aber warum so - niemand weiß es. Denke selbst. Ich habe verschiedene Gedanken dazu, aber ich werde mich hüten, sie zu äußern. Ich mag es wirklich nicht, Frauen ins Krankenhaus zu bringen, um ihre Schwangerschaft am Laufen zu halten. frühe Termine weil ich die Kontrolle über meine Termine verliere. Es ist jedoch Ihre Wahl, ins Krankenhaus zu gehen, wenn Sie Probleme haben, oder nicht zu Bett zu gehen.
Diät . Schwere Kost – Döner, Knödel, gebratene Champignons und andere schmackhafte, aber ungesunde Speisen, können vom Darm, der einen Überschuss an Steroidhormonen bereits „verträgt“, schlecht angenommen werden. Also besser nicht experimentieren. Außerdem nimmt das Gewicht vor dem Hintergrund der Hormone viel schneller zu. Ich stelle fest, dass dies nicht nur auf Hormone zurückzuführen ist, sondern auch auf überschüssige Nahrung und gleichzeitig auf eine Abnahme der motorischen Aktivität nach dem Embryotransfer.
Aber es gibt keine Einschränkungen!
Frage sieben
(Was ich nie gefragt werde, aber vergebens!). Sind alle unterstützenden Medikamente sicher für mich und mein Baby?
Die Antwort ist negativ. Die Sicherheit von Östradiol für die Gesundheit eines ungeborenen Kindes ist unklar. Synthetische Östrogene (das berüchtigte Des-Diethylstilbestrol) zeigten eine teratogene Wirkung auf das weibliche Kind und wurden während der Schwangerschaft verboten. Moderne Präparate von Estradiol unterscheiden sich grundsätzlich in ihrer Struktur von des und "sollten" keine teratogene Wirkung haben. Sollte nicht. Sollte nicht. Soll oder soll nicht? Das weiß die Wissenschaft nicht. Daher ist es besser, Östradiolpräparate nach dem Embryotransfer nicht ohne Notwendigkeit zu verwenden. Was gilt als Bedarf? Lesen Sie die nächste Frage.
Frage acht. Wie hängt die Unterstützung von der Art des IVF-Protokolls ab?
Es kommt sehr darauf an. All das Obige über Estradiol und Progesteron wurde über das lange Standardprotokoll gesagt. Das lange Protokoll war in der Vergangenheit das erste zuverlässige Behandlungsprotokoll mit guten Ergebnissen. In dem langen Protokoll wurden die nativen Hormone am stärksten unterdrückt und daher war eine gute (großartige!) Endometriumunterstützung erforderlich.
Derzeit wird das Kurzprotokoll (wir nennen es das Antagonistenprotokoll) am häufigsten verwendet. Und (gute Nachrichten!) für das Protokoll mit Antagonisten ist die Verwendung von Östrogen zur Unterstützung nicht obligatorisch. Ganz im Gegenteil: Frauen, die Östrogene einnahmen und nicht einnahmen, hatten die gleichen Chancen, schwanger zu werden und die Schwangerschaft zu überstehen. Dies ist einer der guten Gründe, warum das lange Protokoll durch das Antagonistenprotokoll stark aus der klinischen Praxis entfernt wird.
Frage neun.
In welchen Fällen werden hCG-Präparate eingesetzt?
Ich habe es fast vergessen. Choriongonadotropin human, (Pregnil, Ovitrel) stimuliert das Corpus luteum der Eierstöcke und wird daher verwendet, um das Endometrium zu stimulieren. Die Wahrscheinlichkeit, ein Hyperstimulationssyndrom zu bekommen, ist jedoch um eine Größenordnung größer, und die Zunahme von Schwangerschaften ist unbedeutend. Daher verwenden wir diese Medikamente, wenn während der Stimulation nicht mehr als fünf Follikel in den Eierstöcken gewachsen sind (für beide Eierstöcke).
Frage zehn. Was muss ich sonst noch wissen?
Tipp für die Zukunft: Das ist eine sehr gute Frage, fragen Sie Ihren Arzt öfter!
Antworten:
Die Qualität der unterstützenden Medikamente wird von den Mitarbeitern der ART-Abteilung einer gründlichen statistischen Analyse unterzogen. Wenn eine Reihe von Medikamenten von schlechter Qualität ist (das ist schrecklich, aber es passiert!), werden sie (diese Medikamente) so schnell wie möglich aus dem Verkehr gezogen. Daher wirkt das Medikament, das wir Ihnen geben, fast immer fehlerfrei. Bis Sie ihn aus der Klinik geholt haben. Wenn wir injizierbare Medikamente in allen Stadien bis zur Injektion kontrollieren, dann ist es bei unterstützenden Medikamenten genau umgekehrt. Die meiste Zeit wird es von Ihnen verwendet und gesteuert. Die Raumtemperatur im Sommer liegt oft über 25 Grad über Null, was für Krynon, Utrozhestan und Proginova kritisch ist. Vergiss es nicht.
Vielleicht sind zahlreiche Mythen über schwache Unterstützung entstanden, nicht zuletzt aufgrund der Tatsache, dass wir heiße Sommer und kalte Winter haben?
Fazit.
In der Medizin wird häufig der Ansatz der redundanten Verschreibungen verwendet.
Geld? Unwichtig!
Risiken? Wir wissen es nicht!
Nebenwirkungen? Halten wir durch!
Wenn es nur um diese Themen ginge, würde es sich wahrscheinlich nicht lohnen, diesem Thema so viel Zeit zu widmen. Die übermäßige Aufmerksamkeit für Probleme im Zusammenhang mit der Unterstützung des Endometriums durch gelben Nebel verschleiert jedoch echtes Problem IVF: Die meisten Misserfolge sind nicht auf eine schlechte Vorbereitung und Unterstützung des Endometriums zurückzuführen, sondern auf die Qualität des Embryos.
- - Welchen Anteil an guten Embryonen hatte ich im aktuellen Protokoll?
- - War die Entwicklung meiner Embryonen optimal für meine Altersgruppe?
- Hätte die Stimulation besser sein können?
- - Was könnte getan werden, um die Anzahl qualitativ hochwertiger Embryonen für das nächste Protokoll zu erhöhen, wenn die Schwangerschaft in diesem nicht funktioniert?
Das ist wohl erstmal alles zu diesem Thema. Wir sehen uns bei Transfers!
Und versuchen Sie nicht, unkontrolliert hormonelle Medikamente einzunehmen!
Dieser Artikel wurde nicht zur Selbstbehandlung geschrieben, sondern zur Selbstbildung!
Das Einpflanzen einer befruchteten Eizelle in eine Frau bedeutet nicht, dass sie alles getan hat, was sie konnte. Von diesem Moment an ist es notwendig, den Zustand des Fötus, der Beckenorgane einer Frau, regelmäßig zu überwachen, um unerwünschte Situationen, die rechtzeitig auftreten, zu verhindern oder zu stoppen. Mit anderen Worten, die Durchführung bestimmter Tests nach dem Embryotransfer kann die Chancen auf eine erfolgreiche Implantation, den normalen Schwangerschaftsverlauf und die Erkennung möglicher fötaler Pathologien erhöhen. Wichtig! Nur ein Spezialist kann eine angemessene Interpretation der Forschung geben.
Hormone
Viele Patienten machen am Tag des Embryotransfers und nicht erst nach der Umpflanzung selbstständig Tests, auch wenn die Ärzte es nicht verschreiben. Es ist besser, dies zu tun, um das weitere "Verhalten" von Indikatoren zu verfolgen. Sozusagen - der Ausgangspunkt ist der Tag der Übertragung, dann müssen Sie beobachten, wie die Indikatoren wachsen oder nicht, wie sie wachsen.
Ein überschätztes Ergebnis zu reduzieren oder ein unterschätztes Ergebnis zu erhöhen, ist eine Folge der Einnahme von Hormonen während der Vorbereitungszeit für die IVF und bestimmter Manipulationen (Punktion, Embryotransfer) oder eine echte Gefahr des Scheiterns des Protokolls. Im ersten Fall verbessern sich die Indikatoren nach Wiederholung der Tests in ein oder zwei Tagen, im zweiten Fall muss die Unterstützung möglicherweise nach dem Transfer angepasst werden.
Welche Hormone werden nach dem Embryotransfer verabreicht? Ab dem ersten Tag, ab dem Tag der Umpflanzung und dann an den Tagen 3-5, 7-8 und 14 können Sie den Östradiol- und Progesteronspiegel überwachen. Estradiol und Progesteron haben einen Einfluss auf die erfolgreiche Implantation, die normale Entwicklung und die Schwangerschaft. Am 14. Tag wird eine umfassende Untersuchung durchgeführt - mehr hCG wird der angezeigten Analyse hinzugefügt. Der Spiegel des hCG-Hormons bestimmt, ob eine Schwangerschaft eingetreten ist oder nicht.
Welche Tests sollten nach dem Embryotransfer durchgeführt werden? Zusätzlich zu den Hormonen müssen Sie manchmal die folgenden Tests überwachen:
- D-Dimer;
- Koagulogramm;
- Hämostase;
- Fibrinogenspiegel.
Alle diese Indikatoren sind wichtig für die Erkennung von Pathologien der Blutgerinnung. Häufiger wird nur D-Dimer verschrieben. Wenn es Probleme mit der Gerinnung gab und Gerinnungsmittel vor der Infusion verschrieben wurden, kann der Rest überwacht werden. Manchmal ist es schwierig, das Vorhandensein eines Problems durch einen von ihnen festzustellen. Ein erfahrener Hämatologe bewertet die Leistung aller Tests, bevor er eine Diagnose stellt.
Dynamik
Bevor Sie nach der Umpflanzung selbst oder auf Anweisung eines Arztes irgendwelche Tests durchführen, müssen Sie verstehen, dass die Grenznormen für die IVF von den üblichen abweichen. Die Stimulation der Eierstöcke, die Vorbereitung des Körpers der Frau auf die Adoption und das Tragen des Fötus, umfasst eine große Menge an Hormonen und anderen Medikamenten.
Daher ist nicht so sehr der quantitative Wert bestimmter Indikatoren wichtig, sondern die tatsächliche Dynamik der Hormone nach dem Embryotransfer, wie oben erläutert.
Muss ich die Hormone nach dem Embryotransfer überwachen? Manchmal verschreiben Ärzte absolut keine Tests, Patienten geben nach zwei Wochen ab dem Zeitpunkt der Neupflanzung auf hCG-Spiegel, nur weiterer Ultraschall, Screenings. Es ist notwendig zu verstehen, dass die Menge an Estradiol und Progesteron in der Gebärmutter signifikant ist, die Konzentration dieser Indikatoren im Blut entspricht nicht immer dem tatsächlichen Stand der Dinge. Dort (in der Gebärmutter) haben sie noch nicht gelernt, sie zu messen. Und niemand stornierte die Menge der Medikamente, die in Vorbereitung auf die IVF erhalten wurden, was das Gesamtbild ebenfalls verzerrt.
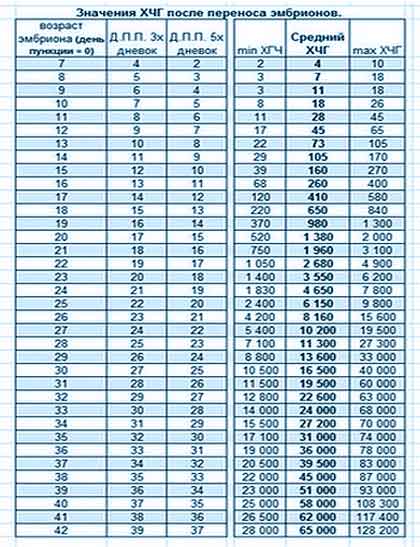
Aus den erzielten Ergebnissen geht beispielsweise hervor, dass die Hormone wachsen - Frauen sind glücklich. Oder umgekehrt, das Ergebnis liegt unter dem zulässigen Mindestwert - Panik und übermäßige Weinerei nach dem Embryotransfer beeinträchtigen bereits die angemessene Wahrnehmung von Informationen.
Die meisten Ärzte verwenden eine Hormonüberwachung, um das ovarielle Hyperstimulationssyndrom zu erkennen und zu kontrollieren, das nach dem Embryotransfer auftreten kann.
Es ist logisch, dass, wenn der Spezialist ernannt hat - Sie es einnehmen müssen, wenn nicht - entweder dem Arzt vertrauen oder nicht in Panik geraten, wenn sich die Ergebnisse als unverständlich herausstellen.
Tatsache bleibt jedoch, dass in einem erfolgreichen Protokoll die Hormone nach dem Embryotransfer idealerweise allmählich von Tag zu Tag ansteigen sollten. Zu diesem Zweck wird eine hormonelle Unterstützung in Form von Vaginalzäpfchen verschrieben, manchmal bis zu 6-7 Schwangerschaftswochen.
Ultraschall
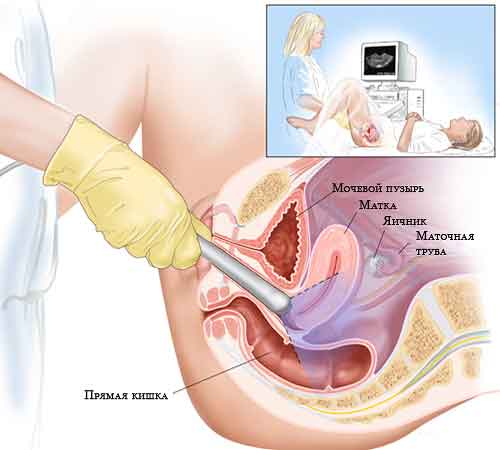
Ein weiteres wichtiges Verfahren im IVF-Protokoll ist Ultraschall. Die Ultraschalluntersuchung kann transvaginal und transabdominal durchgeführt werden. Die erste Option bedeutet, dass ein spezieller Sensor in die Vagina eingeführt wird, die zweite ist der übliche Weg, der Sensor scannt durch die Vorderwand des Bauches. Die Methode wird vom Arzt festgelegt, beide Methoden sind sicher für den Patienten und den Fötus.
Wird vor dem Embryotransfer Ultraschall gemacht? Natürlich tun sie das - vor der Umpflanzung ist es notwendig, die Dicke des Endometriums und den Zustand der Eierstöcke zu beurteilen und herauszufinden, ob es irgendwelche Faktoren gibt, die zum Abbruch des Verfahrens beitragen. Es kann vorkommen, dass der eigentliche Prozess der Einnistung der Embryonen parallel zur Ultraschalluntersuchung durchgeführt wird, um dem Spezialisten zu helfen.
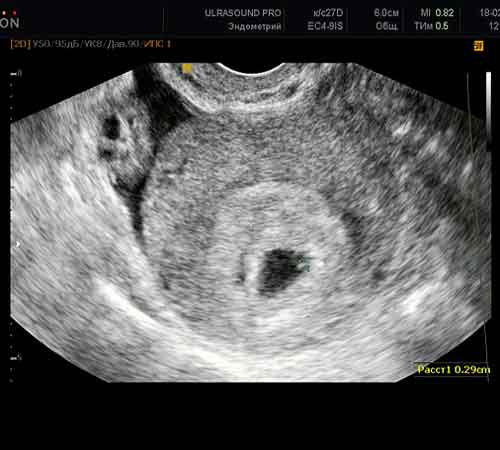
An welchem Tag nach dem Embryotransfer ist die befruchtete Eizelle sichtbar? Es kommt vor, dass eine Ultraschalluntersuchung eines Patienten gemäß dem Protokoll vorzeitig durchgeführt werden muss - eine Überwachung des OHSS-Zustands ist erforderlich, es gibt ernsthafte Beschwerden des Kunden über Schmerzen usw. Während solcher Untersuchungen ist dies möglich Beachten Sie ein fötales Ei. Im Durchschnitt kann es bei 15 DPO gefangen werden. Aber das ist selten. Die Größe eines solchen fötalen Eies ist sehr klein. Daher wird bei allen IV-Protokollen der erste Ultraschall zur Bestätigung der Schwangerschaft am 21. Tag durchgeführt.
Die Ultraschalldiagnostik ist ein obligatorischer Bestandteil des sogenannten „Pränatalen Screenings“. Dies ist eine Reihe von Untersuchungen, die helfen, die Risiken der Geburt eines Kindes mit schweren Erkrankungen zu bestimmen. Sinnvoll ist ein Ultraschallscreening nach IVF in Kombination mit einem biochemischen (Bluttest auf spezielle Marker verschiedener Erbkrankheiten).
Das Screening des 1. Trimesters nach IVF wird optimalerweise in der 11.-13. Schwangerschaftswoche durchgeführt. Es ist üblich, zuerst eine Ultraschalluntersuchung durchzuführen, bei der die anatomische Entwicklung des Fötus festgestellt, das Vorhandensein von Anomalien festgestellt und die Größe den Normen entspricht. Führen Sie drei Tage lang und vorzugsweise am selben Tag ein biochemisches Screening durch. Es ist wichtig, sich daran zu erinnern, dass biochemische Tests allein keine Diagnose sind. Im Allgemeinen unterscheidet sich das gesamte Verfahren nicht wesentlich von einem Screening während einer normalen Schwangerschaft.
Von dem Moment an, als der hCG-Test eine Schwangerschaft feststellte und der erste Ultraschall dies bestätigte, wird eine Frau nach IVF "die gewöhnlichste schwangere Frau", wie eine Frau mit einer natürlichen Empfängnis. Die gleichen Risiken, Probleme, Erfahrungen. Sie sind für alle werdenden Mütter gleich.
Die Empfängnisfähigkeit des weiblichen Körpers wird durch die Produktion eines speziellen Hormons durch das Corpus luteum bestimmt. Progesteron ist bei der IVF am wichtigsten - seine Indikatoren bestimmen den Erfolg der Befruchtung. Daher ist es so wichtig, es mit Medikamenten normal zu halten.
"Aufgaben" des Hormons
Unter natürlichen Bedingungen tritt eine Empfängnis auf, wenn Weiblicher Körper gelang es, sich auf den Eisprung vorzubereiten. Gelbe Körper beginnen 2 Wochen vor der beabsichtigten Befruchtung mit der aktiven Synthese des „Schwangerschaftshormons“. Ist genügend Progesteron vorhanden, verschmilzt die Eizelle mit dem Spermium. Andernfalls sterben die gelben Körper am Ende des Zyklus ab und die Frau beginnt mit der Menstruation.
Die Hauptfunktion von Progesteron besteht darin, den weiblichen Körper auf die Fortpflanzung vorzubereiten. Das Hormon versucht, alle notwendigen Voraussetzungen dafür zu schaffen.
Was bewirkt Progesteron:
- stellt den Menstruationszyklus her, der normale Bedingungen für die Empfängnis bietet;
- hilft, die kontraktilen Bewegungen der Uterusmuskulatur zu reduzieren. Dadurch kann der Embryo gut an der Gebärmutterwand fixiert werden;
- hilft, die Schwangerschaft während ihrer gesamten Dauer aufrechtzuerhalten, wobei die Möglichkeit einer spontanen Abtreibung ausgeschlossen ist;
- fördert die Umstrukturierung der Drüsen für die Milchproduktion zum Zeitpunkt der Geburt.
Wenn der weibliche Körper nicht in der Lage ist, die erforderliche Menge des Hormons selbstständig zu produzieren, werden der Patientin Medikamente verschrieben, die den Mangel ausgleichen. Aber wenn dies nicht hilft, schwanger zu werden natürlich, wird die Frau zur In-vitro-Fertilisation geschickt, wo dieses Hormon aktiv verwendet wird.
Planung für die Empfängnis
Eine Frau, die geplant hat, mit Hilfe künstlicher Befruchtung Mutter zu werden, stellt sich darauf ein, dass Progesteron vor der IVF mit Medikamenten auf das gewünschte Niveau ansteigt. Progesteron fällt vor der Menstruation ab, während seine aktive Synthese in der 2. Phase des Zyklus stattfindet.
Daher warten sie zuerst auf regelmäßige Zuweisungen und beginnen dann mit dem Zählen. Am 16.-17. Tag beginnen sie, dem Patienten Medikamente zu verabreichen, die den Mangel des Hormons im Körper ausgleichen. Sie haben eine stimulierende Wirkung auf das Corpus luteum und helfen auch der Gebärmutterschleimhaut, auf das gewünschte Niveau zu wachsen.
Vor dem Ende des Zyklus führt der Patient hCG-Tests durch. Wenn das Progesteron während der IVF erhöht ist, hat höchstwahrscheinlich eine Schwangerschaft stattgefunden. Aufgrund des Risikos einer Fehlgeburt in der Anfangsphase nehmen Sie Progesteron in den ersten Tagen der Schwangerschaft bis zu 12 Wochen (und länger - falls erforderlich) weiter ein. Darüber hinaus erfüllt die gebildete Plazenta die Funktion, dieses Hormon aufrechtzuerhalten.
Die Anwendung von Hormonpräparaten dauert bis zum 26. Tag des Zyklus. Die Embryonenreplantation wird am 3. Tag nach Beginn der Hormontherapie und Kryoblasten am 5. Tag durchgeführt.
Ist eine IVF bei niedrigem Progesteronspiegel möglich? Nach einer hormonellen Stimulation führt eine Frau unmittelbar vor dem Transfer Tests durch. Stellt sich heraus, dass der Progesteronspiegel für die Befruchtung zu niedrig ist, wird das IVF-Protokoll auf den nächsten Zyklus übertragen. Während dieser Zeit sollte eine Frau zusätzlich untersucht werden, um den Grund zu verstehen.
Zeitraum nach dem Pflanzen
Bei den hormonellen Hintergründen nach dem Kryotransfer läuft nicht alles rund. Daher umfasst die Überwachung die Überwachung des Zustands des Patienten, der sich in den ersten Wochen nach dem Protokoll einer IVF unterzogen hat. Progesteron nach der Übertragung ist nicht nur ein wichtiger Indikator für eine erfolgreiche Befruchtung, sondern auch für den Allgemeinzustand der Frau.
Die Progesteronrate nach dem Umpflanzen von Embryonen ist nicht immer ideal. In der Hälfte der Fälle gibt es Abweichungen nach oben oder unten. Die Patientin kann solche Zustände sogar körperlich spüren – ihre Brust schmerzt sehr, ihr Bauch ist stark angeschwollen und ihre Stimmung ändert sich ohne Grund.
Progesteron ist besonders wichtig beim Abstrich nach IVF. Dies sind Vaginalausscheidungen, und sie können geringfügig sein, aber manchmal werden auch Blutungen beobachtet.
Um zu verstehen, dass dies ein normales Phänomen und keine drohende Fehlgeburt ist, muss der Hormonspiegel ab dem Tag der Umpflanzung 2 Wochen lang (und nach einigen Angaben sogar noch länger) beobachtet werden.
Wie spendet man Blut für Progesteron? Es ist ratsam, nach der IVF alle 2 Tage einen Progesterontest durchzuführen, um rechtzeitig auf die hormonelle Unterstützung umzustellen. Vor der Blutentnahme sollte sich eine Frau vorbereiten - 8-10 Stunden im Voraus aufhören zu essen. Daher ist es am bequemsten, Progesteron auf nüchternen Magen einzunehmen, dh morgens nach dem Schlafen.
Die konsequente Abgabe von Progesteron in den ersten Tagen nach der IVF hilft dabei, den Trend eines Rückgangs oder Anstiegs des Hormons zu berücksichtigen und Abweichungen von der Norm zu erkennen.
Hormonelle Standards
Um zu verstehen, welches Progesteron in den ersten Tagen nach dem Embryotransfer normal sein sollte, sollten Sie die folgende Tabelle berücksichtigen. Progesteron steigt jede Woche an und erreicht zum Zeitpunkt der Lieferung etwa 500 nmol / l. Die Tabelle enthält Richtdaten, da die Indikatoren in verschiedenen Labors leicht variieren können.
Tabelle - Die Norm von Progesteron während der IVF nach Wochen
| Schwangerschaftszeit, Wochen | Progesteron, nmol\l |
| 1-2 | 38 – 58 |
| 5-6 | 59 – 69 |
| 7-8 | 65 – 75 |
| 9-10 | 73 – 88 |
| 11-12 | 92 – 100 |
| 13-14 | 96 – 127 |
| 15-16 | 124 - 170 |
Schaut man sich am Ende den Spiegel des Hormons im Blut an Menstruationszyklus, dann ist es gleich 0 nmol / l. Sobald die Eierstöcke in die Follikelphase eintreten, treten im Blut Anzeichen von Progesteron auf, deren Durchschnittswert 3 nmol / l beträgt. In der ovulären Phase werden es bereits mindestens 5 nmol / l.
Wenn die Menge des Hormons weiter erhöht wird, tritt der Körper in die Lutealphase ein, zu deren Beginn der Mindestindikator mehr als 7 nmol / l beträgt. Sobald der Embryo in den Körper eingedrungen ist, beginnt der Progesteronspiegel deutlich anzusteigen - so kümmert sich die Natur um die Lagerung des Fötus.
Abweichung von der Norm
Wie oben erwähnt, kann der hormonelle Hintergrund nach IVF in beide Richtungen von der Norm abweichen. Weichen diese Abweichungen zu stark von den für die normale Schwangerschaftsentwicklung notwendigen Abweichungen ab, sollten spezifische regulatorische Maßnahmen ergriffen werden. Aber zuerst müssen Sie die Gründe für die Änderung des Hintergrunds ermitteln.
Hohes Progesteron:
- ein ausreichend hoher Anstieg des Hormonspiegels kann auf Anomalien in der Entwicklung der Plazenta oder die Bildung einer Zyste am Gelbkörper hinweisen;
- eine Abweichung von der Norm nach oben kann auf die Entwicklung einer Amenorrhoe hindeuten.

Niedriges Progesteron:
- wenn das Progesteron nach dem Umpflanzen abfiel, kann die Funktion des Corpus luteum beeinträchtigt sein;
- chronische Entzündung der Eierstöcke kann den Indikator beeinflussen;
- Wenn das Progesteron in der 5. bis 6. Schwangerschaftswoche abfiel, können wir über die Gefahr einer Fehlgeburt sprechen.
- eine Abnahme des Spiegels zu späteren Zeitpunkten ist ein Grund, auf die intrauterine Entwicklung des Fötus zu achten (möglicherweise verzögert).
Ein Anstieg des Progesterons am Tag des Triggers weist auf einen Embryotransfer hin. Die stabile Dynamik des Anstiegs des Indikators in den folgenden Wochen ist höchstwahrscheinlich ein Anzeichen für eine Schwangerschaft. In den letzten Tagen kann ein niedriges „Schwangerschaftshormon“ darauf hindeuten, dass eine Frau läuft.
Jede Abweichung von der Norm des Hormonspiegels kann ein Brauen vorhersagen Gebärmutterblutung. In jedem Fall müssen Sie zur Aufrechterhaltung der Schwangerschaft auf medizinische unterstützende Medikamente zurückgreifen.
Hormonelle Unterstützung
Gerade der niedrige Hormonindikator gefährdet den Schwangerschaftsabbruch besonders. Um es zu erhöhen, werden Progesteron-Medikamente verschrieben, die meistens in Injektionen verabreicht werden. Ölige Lösung der transparenten Farbe "Urozhestan" wird in Ampullen von 1 ml in verschiedenen Konzentrationen (1% und 2,5%) verkauft. Sie injizieren während der IVF Progesteron, um das Risiko einer spontanen Fehlgeburt zu verringern und die Plazenta zu stärken.
Wie gibt man Progesteron-Injektionen? Zunächst sollte klargestellt werden, dass die Ampullen im Kühlschrank aufbewahrt werden sollten. Vor der Injektion sollte das Medikament in warmem Wasser auf Körpertemperatur erwärmt werden. Dadurch kann die ölige Zusammensetzung auch flüssiger gemacht werden, so dass sie leichter subkutan (in die Schulter, den Bauch oder das Gesäß) injiziert werden kann.
Sie sollten sich nicht auf hormonelle Medikamente einlassen, da Progesteron das Blut verdickt, was nicht immer ein positiver Indikator ist und zu einem Anstieg des Blutdrucks führen kann. Es gibt andere Folgen der Verwendung der beschriebenen Medikamente.
Nebenwirkungen:
- das Medikament kann in den ersten Wochen nach der IVF vaginale Blutungen hervorrufen, was nicht immer ein Indikator für ein erfolgloses Protokoll ist;
- Gelbsucht kann sich aufgrund von Cholestase entwickeln;
- oral eingenommene Medikamente können Schwindel mit starken Schmerzen sowie Schläfrigkeit verursachen;
- allergische Manifestationen in Form von Hautausschlägen und Juckreiz der Haut sind möglich.
Vor der Verschreibung solcher Medikamente wird die Frau über die Folgen aufgeklärt und Nebenwirkungen damit die beschriebenen Erscheinungen sie nicht in Panik versetzen.
Progesteron ist für das Tragen eines Fötus so wichtig, dass eine Frau, die davon träumt, Mutter zu werden, auf eine Hormontherapie zurückgreifen muss, um das erforderliche Niveau aufrechtzuerhalten, das die Befruchtung fördert, sowie weitere Entwicklung zukünftiges Baby. Präparate, die das „Schwangerschaftshormon“ enthalten, werden in den meisten Fällen zur Grundlage für IVF-Protokolle. Sie tragen auch dazu bei, die Funktion des Gelbkörpers in den folgenden Schwangerschaftswochen aufrechtzuerhalten, und helfen einer Frau, ein voll ausgetragenes und völlig gesundes Baby zur Welt zu bringen.
Den meisten Frauen wird nach dem Embryotransfer eine medikamentöse Unterstützung für die IVF verschrieben. Es hängt davon ab, wie erfolgreich das Protokoll endet. Es werden verschiedene Arten von Drogen verwendet.
Der Gesundheitszustand, das Alter und das Vorhandensein erfolgloser früherer Protokolle einer Frau beeinflussen, welche Medikamente nach dem Embryotransfer verschrieben werden. IVF erlaubt zuvor unfruchtbaren Paaren, ein Baby zu bekommen, aber Sie müssen alle Bedingungen des Protokolls befolgen.
Eine davon ist die medikamentöse Unterstützung der IVF nach dem Embryotransfer. Wenn der Arzt keine Medikamente verschrieben hat, sollten Sie diesen Punkt selbst mit ihm klären. Denn die Vorbereitungen nach dem Embryotransfer helfen, die für werdende Eltern so schwierige Schwangerschaft zu erhalten.
Medikamente zur Unterstützung nach dem Embryotransfer
Die Palette der Medikamente, die bei der In-vitro-Fertilisation eingesetzt werden, ist sehr vielfältig.
Es enthält:
- Vitamine;
- Hormone;
- Substanzen, die eine übermäßige Blutgerinnung verhindern.
Zur Aufrechterhaltung der Schwangerschaft und ihres normalen Verlaufs sind unterstützende Medikamente nach dem Transfer erforderlich. Daher ist ihre Ernennung sehr wichtig.
Die Vorbereitungen nach dem Transfer beinhalten eine umfangreiche Vitaminliste. Die am häufigsten verschriebenen Komplexe für schwangere Frauen.
Diese beinhalten:
- Glas;
- Femibion;
- Elevit Pronatal.
Der Arzt kann selbst einen Vitaminkomplex verschreiben, überlässt aber manchmal die Wahl zukünftige Mutter. Alle Medikamente sind in Zusammensetzung und Wirkung ähnlich, daher gibt es keinen signifikanten Unterschied zwischen ihnen.

Wichtig! Bei der Auswahl eines Vitaminkomplexes lohnt es sich, das Angebot der wohnortnahen Apotheken zu berücksichtigen, damit immer die Möglichkeit besteht, genau das Mittel zu kaufen, das zuvor eingenommen wurde. Es wird dringend davon abgeraten, das Medikament während der Schwangerschaft zu wechseln, insbesondere wenn keine allergischen Reaktionen oder Nebenwirkungen auf das verschriebene Medikament auftreten.
Post-Embryo-Transfer-Support für IVF beinhaltet die Einnahme Folsäure. Sie wird in der gleichen Menge wie alle schwangeren Frauen verschrieben.
Die Vorteile dieser Säure sind, dass sie:
- verhindert die Pathologie des Neuralrohrs des Fötus;
- hilft bei der Entwicklung aller Organ- und Gewebesysteme;
- verhindert spontane Fehlgeburten.
Folsäure kann allein oder als Teil von Komplexen eingenommen werden, wenn die Menge der vorgeschriebenen Dosierung entspricht.
![]()
Und auch zur Unterstützung von Medikamenten nach dem Embryotransfer ist Magnesium, das folgende Eigenschaften hat:
- hilft Angst zu reduzieren
- das Nervensystem beruhigen;
- verhindert das Auftreten von Uterustonus.
Es wird in Form von Präparaten "Magne B6" oder "Magnelis" verschrieben. Diese Tabletten entspannen nach dem Embryotransfer das Nervensystem der Frau und verhindern gefährliche Kontraktionen der Gebärmuttermuskulatur, die zur Abstoßung befruchteter Eizellen führen können.

Progesteron zur Aufrechterhaltung der Schwangerschaft
Hormonelle Medikamente ermöglichen dem Embryo, in der Gebärmutter stärker Fuß zu fassen und den Körper für einen Schwangerschaftszustand wieder aufzubauen. Progesteron hat diese Wirkung.
Injektionen nach dem Embryotransfer mit diesem Medikament sind ein ziemlich häufiges Phänomen. Aber häufiger wird Progesteron in zwei Formen verwendet:
- ein Gel, das in die Vagina eingeführt wird (Krynon);
- Kapseln oder Zäpfchen zur intravaginalen Anwendung (Utrozhestan).
Die Wahl der Darreichungsform erfolgt durch einen Gynäkologen je nach Indikation und Behandlungszweck sowie dem Zustand der Patientin. Am häufigsten werden Kerzen wegen der Benutzerfreundlichkeit verschrieben.
Progesteron hat mehrere Haupteigenschaften:
- verändert die Struktur des Endometriums, was die Anhaftung des Embryos an der Gebärmutterwand erleichtert;
- reduziert die kontraktile Aktivität des Uterusmyometriums, sodass Sie den Gebärmutterhalskanal fest schließen können, wodurch das Risiko einer spontanen Fehlgeburt zu Beginn der Schwangerschaft verringert wird.
Progesteronunterstützung nach IVF ist eine gängige Methode, um eine lang ersehnte Schwangerschaft aufrechtzuerhalten. Das Medikament wird schrittweise von 8 bis 20 Wochen abgebrochen.
Die Dauer des Termins wird vom Reproduktionsspezialisten des medizinischen Zentrums festgelegt, das die In-vitro-Fertilisation durchführt. Es wird auf der Grundlage der Hauptindikatoren berechnet:
- die Vorgeschichte des Patienten;
- Art des IVF-Protokolls;
- das Alter;
- hormoneller Hintergrund einer Frau;
- das Vorhandensein oder Fehlen einer künstlichen Befruchtung vor dieser Erfahrung und deren Ergebnisse.
Wenn Sie eine schwere allergische Reaktion oder andere Nebenwirkungen auf Medikamente haben, die die Lutealphase unterstützen, müssen Sie einen Spezialisten konsultieren.
Der Arzt wird ein adäquates Ersatzmedikament auswählen. Das Medikament sollte schrittweise abgesetzt werden, wodurch die Dosierung reduziert wird. Ein plötzlicher Abbruch oder das Überspringen einer Dosis ist nicht akzeptabel, da dies die Sicherheit der Schwangerschaft gefährdet.
Duphaston nach dem Transfer
Dieses Medikament ist auch ein Analogon von menschlichem Progesteron. Duphaston nach Embryotransfer hilft, die Schwangerschaft aufrechtzuerhalten und einen erfolgreichen Verlauf zu gewährleisten. Die Verwendung dieses Arzneimittels wird für In-vitro-Fertilisationsprotokolle als normal angesehen. Progesteron erhöht die Chancen, ein Ei erfolgreich in das Endometrium der Gebärmutter einzupflanzen.
Dufaston gehört zur Gruppe der Retroprogesterone. Diese Medikamente, die zur Unterstützung der Lutealphase bei der In-vitro-Fertilisation eingesetzt werden, haben eine starke progestogene, aber geringe androgene Wirkung.
Dadurch haben sie eine Reihe von Vorteilen:
- Mangel an Feminisierung eines männlichen Kindes;
- Mangel an Maskulinisierung der Organe des Fortpflanzungssystems bei einem weiblichen Kind;
- wirkt sich nicht auf die Leber aus;
- beeinflusst die Blutgerinnung nicht;
- verursacht keine Hautausschläge, Hirsutismus, Stimmveränderung gegenüber dem Mann;
- beeinflusst nicht die Stoffwechselprozesse (verändert nicht die Blutzuckerkonzentration sowie das Lipidspektrum);
- keine Wirkung auf das Hypophysen-Eierstock-System;
- verursacht keine Nebennierenatrophie.
Aufgrund dieser Eigenschaften verschreiben Ärzte Duphaston aktiv nach der Übertragung während der künstlichen Befruchtung. Es ist ein Dydrogesteron mit einer Methylgruppe an Position 10 im menschlichen Progesteron).
Diese veränderte Molekularstruktur ermöglicht eine leichtere Aufnahme von Duphaston während der Einnahme. Die Anwendung des Medikaments in einer Dosierung von 20 bis 30 mg stimuliert die Sekretionsphase im Endometrium. Somit unterstützt Dydrogesteron die Schwangerschaft.
Die Anwendung des Arzneimittels beginnt ab dem Zeitpunkt des Embryotransfers mit einer Dosierung von 30 bis 60 mg pro Tag. Der Empfang dauert bis zur 12. Schwangerschaftswoche. Bei Gefahr verlängert sich die Behandlung auf bis zu 20 Wochen.
Dufaston ist absolut sicher für den Fötus. Das Fehlen einer teratogenen Wirkung wurde durch eine Vielzahl von Studien bestätigt, sodass das Medikament häufig als Unterstützung für die künstliche Befruchtung eingesetzt wird.
Analoga von Medikamenten zur Aufrechterhaltung der Schwangerschaft
Nach der In-vitro-Fertilisation ist es notwendig, den Mangel an natürlichem Östradiol aufzufüllen. Verwenden Sie dazu das Medikament Proginova. Es enthält synthetisches Estradiol (Estradiolvaleriat), das es dem Fötus ermöglicht, sich an der Gebärmutterwand festzusetzen.
Die Darreichungsform des Arzneimittels ist ein Dragee zur oralen Verabreichung. Das Anwendungsschema wird individuell von dem für die Schwangerschaft zuständigen Fertilitätsspezialisten unter Berücksichtigung aller Kontraindikationen und Forschungsergebnisse entwickelt.
Proginova wird in folgenden Fällen nicht verschrieben:
- mit Endometriose;
- wenn bösartige Neubildungen der Leber vorliegen;
- mit Diabetes jeglicher Art;
- mit erhöhter Blutgerinnungsfähigkeit;
- wenn die schwangere Frau übergewichtig ist.
Ein eigenständiges Absetzen des Medikaments ist nicht möglich, da dies Folgen bis hin zum Schwangerschaftsabbruch haben kann. Die Dosierung wird schrittweise reduziert, der individuelle Verlauf wird vom Arzt berechnet.
Ein weiteres Progesteron-Medikament ist Crinon. Es ist in Form von Zäpfchen oder Gel erhältlich. Meistens werden Kerzen verschrieben, ihre Verwendung ist einfacher. Das Medikament kann einmal täglich verwendet werden, was für Patienten bequemer ist als mehrere Dosen.
Fazit
Die Verschreibung des Medikaments muss von einem Arzt durchgeführt werden. Es ist nicht akzeptabel, sich selbst zu verabreichen, das Medikament durch ein ähnliches zu ersetzen, das Regime zu ändern oder es vollständig abzubrechen. Die Selbstmedikation droht in diesem Fall die lang ersehnte Schwangerschaft zu stören.
Video: Schwangerschaftsmanagement nach IVF




