Wsparcie hormonalne po transferze zarodków. Wsparcie endometrium w programie eko
Główną funkcją sekretów seksualnych jest stworzenie sprzyjających warunków do zapłodnienia komórki jajowej i normalnego przebiegu ciąży.
Kobieta przygotowująca się do zostania matką monitoruje wskaźniki hormonów, ich zmianę. Zwłaszcza dla wskaźnika estradiolu w IVF po transferze zarodków.
W pierwszym tygodniu po transferze zarodków w ramach programu zapłodnienia in vitro w jajnikach kobiety zaczynają rosnąć pęcherzyki, więc po transferze zarodków organizm produkuje estradiol. Dzięki temu hormonowi wewnątrz macicy powstaje endometrium.
W połowie cyklu, po sztucznej inseminacji w dużych ilościach, organizm kobiety zaczyna wytwarzać substancję gwarantującą prawidłowy przebieg ciąży – progesteron.
Progesteron i estradiol po transferze zarodków wytwarzanych przez ciałko żółte są niezbędne do pełnego rozwoju nienarodzonego dziecka.
W zbliżającej się ciąży poziom progesteronu jest bardzo ważny, ponieważ hormon ten stwarza dogodne warunki do przyczepiania się zarodków podczas implantacji, a także do dalszego odżywiania nienarodzonego dziecka.
Ilość progesteronu po embriotransferze i estradiolu określa się bezpośrednio w dniu transferu zapłodnionego jaja, a następnie po 7 dniach.
Estradiol i progesteron po transferze zarodków
Poziom hormonu estradiolu jest ważny w procesie rodzenia płodu. Niskie stężenie tego hormonu może prowadzić do poronienia.
Poziom progesteronu jest również ważny dla przyszłej mamy. Badanie krwi w celu określenia normy hormonów po transferze IVF jest standardowym testem przepisywanym kobiecie podczas zapłodnienia in vitro.
Jeśli wskaźniki spadną, położnik-ginekolog przepisuje kobiecie preparaty hormonalne.
Tempo hormonów w określonych odstępach czasu jest różne. Protokół IVF stwierdza, że początkowo określa się poziom estradiolu przed transferem zarodka, a następnie kontroluje się dynamikę tego wskaźnika.
Hormon estradiol jest częściowo produkowany przez nadnercza i jajniki. Ma znaczenie w kształtowaniu się płodu, ponieważ wpływa na procesy metaboliczne, odpowiada za kształtowanie się układu kostnego nienarodzonego dziecka.
Ponadto hormon sprzyja rozciąganiu tkanek macicy, co jest niezbędne dla rozwijającego się płodu. Estradiol ma wpływ na układ sercowo-naczyniowy kobiety, dzięki czemu zwiększa się przepływ krwi do płodu, a zatem odżywianie.
Tabela norm wskaźników
Progesteron po transferze zarodków jest wytwarzany w ciałku żółtym przez pierwsze cztery miesiące. A po dwunastu tygodniach zaczyna się dojrzewanie łożyska, które jest odpowiedzialne za produkcję tego hormonu.
Po zapłodnieniu in vitro poziom wydzieliny seksualnej w krwiobiegu kobiety wzrasta codziennie, co służy jako latarnia morska w procesie ciąży.
Jaki powinien być progesteron po transferze zarodków i co oznaczają odchylenia? Normalna wartość tego wskaźnika waha się od 6,9 do 56,6 nmol/l.
Ale jeśli poziom hormonu spadł poniżej normy, prawdopodobieństwo poronienia jest wysokie. Wtedy pilnie potrzebne jest wsparcie hormonalne lekami.
Stawka estradiolu i progesteronu po transferze zarodków jest określona przez:
- w dniu zapłodnienia in vitro;
- trzy dni po zabiegu;
- tydzień po transferze zarodków;
- w ciągu dwóch tygodni.
Ponadto reproduktolog może przepisać dodatkowe badania laboratoryjne zgodnie ze wskazaniami. W niektórych przypadkach kontrola progesteronu jest nawet przepisywana po transferze zarodka w ciągu dnia.
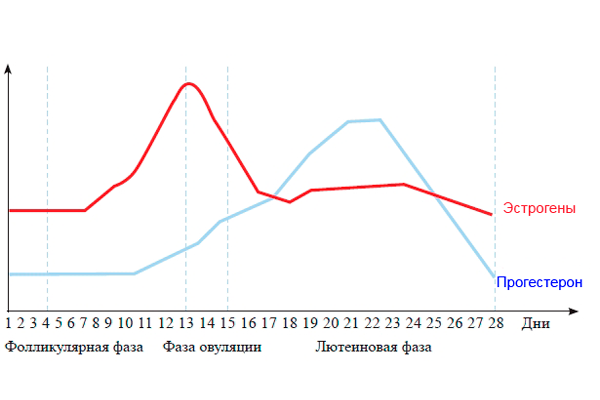
Tabela przedstawia normy estradiolu i progesteronu podczas zapłodnienia in vitro do tygodnia ciąży:
Poziom progesteronu i estradiolu do tygodnia ciąży
| tygodnie ciąży | Wskaźniki estradiolu, nmol/l | Wskaźniki progesteronu, nmol / l |
| 1–2 | 211–401 | 38–58 |
| 5–6 | 1061–1481 | 59–69 |
| 7–8 | 1381–1751 | 65–75 |
| 9–10 | 1651–2291 | 73–88 |
| 11–12 | 2281–3121 | 92–101 |
| 13–14 | 2761–4301 | 96–127 |
| 15–16 | 5021–6581 | 124–171 |
| 17–18 | 4561–7741 | 111–189 |
| 19–20 | 7441–9621 | 122–188 |
| 21–22 | 8261–11461 | 141–221 |
| 23–24 | 10570–13651 | 189–247 |
| 25–26 | 10891–14091 | 197–278 |
| 27–28 | 11631–14491 | 251–341 |
| 29–30 | 11121–16221 | 270–326 |
| 31–32 | 12171–15961 | 323–403 |
| 33–34 | 13931–18551 | 336–381 |
| 35–36 | 15321–21161 | 322–433 |
| 37–38 | 15081–22851 | 356–468 |
| 39–40 | 13541–26961 | 421–546 |
Niski poziom estradiolu
W czasie ciąży poziom estradiolu może być poniżej normy z kilku głównych powodów:
- poważna utrata wagi;
- znaczna aktywność fizyczna;
- wegetarianizm lub brak tłuszczów i węglowodanów w organizmie;
- złe nawyki, w tym palenie i picie alkoholu;
- hiperprolaktynemia;
- dysfunkcja przysadki mózgowej.

Ciężka aktywność fizyczna jest powodem braku poziomu estradiolu
Ponadto estradiol, progesteron po przeniesieniu zapłodnionego jaja może spaść z groźbą poronienia, przewlekłych chorób układu moczowo-płciowego, a także przy stosowaniu niektórych leków.
Spadek poziomu estradiolu we krwi kobiety w ciąży wskazuje, że łożysko jest w złym stanie. W takim przypadku przyszłej matce przepisuje się specjalną terapię hormonalną:
- pigułki hormonalne;
- zastrzyki;
- specjalne łaty.
Ponadto wskazane może być stosowanie Proginov lub Estrofem.
Jeśli tło hormonalne jest zaburzone w późnej ciąży, może to spowodować przeciążenie płodu (opóźniona aktywność zawodowa). Następnie, aby stymulować poród, położnik-ginekolog może przepisać kobiecie terapię hormonalną.
Niski progesteron
W czasie ciąży poziom progesteronu we krwi stopniowo wzrasta, osiągając maksymalne wartości w trzecim trymestrze ciąży. Ponieważ hormon ten rozluźnia mięśnie macicy, niskiemu poziomowi progesteronu po transferze zarodka podczas zapłodnienia in vitro towarzyszy silny ból i plamienie.
Jeśli pojawią się powyższe objawy, kobieta powinna natychmiast skonsultować się z lekarzem, w przeciwnym razie może dojść do poronienia. A także spadek poziomu hormonów może sygnalizować opóźnienie rozwoju płodu.
Najczęstsze przyczyny niskiego poziomu progesteronu u kobiet w ciąży to:
- zaburzenia związane z rozwojem ciałka żółtego;
- silna aktywność fizyczna;
- proces utleniania zachodzący w jamie macicy;
- opóźniony rozwój płodu;
- niewystarczające funkcjonowanie łożyska.

Wegetarianizm jest przyczyną niskiego progesteronu
Ponadto na poziom tego hormonu może wpływać stosowanie niektórych leków.
Ale nadmiar progesteronu u kobiety w ciąży może wskazywać na rozwój procesu patologicznego w ciele.
Jeśli proces rodzenia dziecka przebiega pomyślnie, to w praktyce medycznej bardzo rzadko obserwuje się obniżony poziom progesteronu.
W przypadku wykrycia jednego z wyżej wymienionych objawów pacjentka, która przeszła in vitro powinna niezwłocznie skontaktować się z obserwującym ją lekarzem specjalistą.
W żadnym wypadku nie powinieneś próbować samodzielnie zwiększać poziomu hormonów, ponieważ tylko lekarz prowadzący będzie mógł wybrać terapię hormonalną, która pomoże poradzić sobie z problemem.
Wniosek
Podczas przeprowadzania zapłodnienia in vitro szczególnie ważne jest kontrolowanie hormonalnego tła kobiety. Przy sztucznej inseminacji poziom progesteronu może być poniżej normy, dlatego wielu specjalistów ds. reprodukcji zaleca terapię hormonalną przed i po transferze zarodka.
Ale samoleczenie jest kategorycznie przeciwwskazane, tylko lekarz może przepisać skuteczne leczenie.
Nie martw się, ponieważ większość leków hormonalnych jest pochodzenia naturalnego i jest całkowicie bezpieczna dla organizmu kobiety i jej nienarodzonego dziecka.
Wideo: Badanie hormonalne. LH, FSH, progesteron
Artykuł poświęcony jest najnowszym osiągnięciom naukowym w dziedzinie medycyny i ich zastosowaniu w praktyce IVF w Klinice Nuriev.
Skróty warunkowe:
HCG - ludzka gonadotropina kosmówkowa - hormon ciążowy.
VT - ciałko żółte
Pytanie pierwsze.
Jakich leków użyć, aby wesprzeć program IVF?
Ciałko żółte kobiety wytwarza dwa hormony: estradiol i progesteron. Na ogół ciałko żółte produkuje ich znacznie więcej, ale dla uproszczenia wyjaśnień przyjmiemy, że wciąż są dwa.
Głównym hormonem jest progesteron.
Dawniej progesteron był stosowany w zastrzykach i wstrzykiwany domięśniowo w miękkie miejsce 3 do 6 razy dziennie. Jeśli ktoś miał już doświadczenie w stosowaniu „zastrzyków olejowych”, ma dobre pojęcie o tym, co dzieje się z piątym punktem po kilku tygodniach kuracji! Dlatego, gdy francuska firmaBesins zaproponowali wprowadzenie progesteronu do pochwy, nastąpił prawdziwy przełom w poprawie jakości życia kobiety, nie gorszy niż wynalezienie podpasek lub pralki. Kobiety naprawdę tego nie doceniały, a lekarzy przez około dziesięć lat trzeba było przekonywać, że forma dopochwowa jest nie mniej skuteczna niż wstrzykiwana. Ale fakt pozostaje faktem: 600 mg zmikronizowanego progesteronu (Utrozhestan) odpowiada 6 zastrzykom oleistego roztworu dziennie.
Nieco później na rynek wprowadzono Crinon, żel w czopkach do stosowania dopochwowego, podobny, ale wygodniejszy - można go wkładać tylko raz dziennie (Utrozhestan należy wkładać co najmniej dwa razy dziennie, najlepiej trzy). Jeden czopek krynonu odpowiada 800 mg utrogestanu.
Pomimo wysokiej ceny Crinon jest stosowany w programach zapłodnienia in vitro w Klinice Nureyev. Istnieją co najmniej dwie zalety leku:
pierwszy – jednorazowa dzienna administracja jest bardziej wiarygodna, trudniej o niej zapomnieć/przeoczyć. W przypadku Utrozestanu czasami pojawiają się takie problemy, co jest wrażliwe na program IVF.
po drugie – Kraynon mniej przecieka, zwłaszcza latem, co jest wygodniejsze. Ale nie ma zasadniczej różnicy.
Ale to z lekiem Duphaston. Lek jest syntetyczny, a nie progesteron, ale jego analog. Bezpieczeństwo stosowania w czasie ciąży nie zostało jednoznacznie ustalone. Dlatego nie używamy go.
Dla tych, którzy chcą przeczytać więcej, oto link do dyskusji lekarzy (zwróć uwagę na daty):
** **
Drugim niezbędnym hormonem jest estradiol. Występuje w dwóch postaciach: tabletek (proginova, estrofem) i żelu do stosowania na skórę (divigel, estrogel).
Estradiol, wprowadzony do organizmu kobiety w wystarczającej dawce (2-3 tabletki dziennie), w połączeniu z progesteronem, może przez długi czas utrzymywać stan endometrium w stabilnym stanie. To prowadzi dofałszywy poczucie, że wysokie dawki dwóch leków – estrogenu i progesteronu – mogą zapobiec poronieniu lub poprawić wyniki zapłodnienia in vitro. Niestety, żadne duże dawki leków nie są w stanie zrobić dobrego zarodka ze złego (wręcz przeciwnie, mogą!). W związku z tym istnieją standardowe dawki hormonów standardowych dla kobiet z gatunku homo sapiens, dawki te to: progesteron 600 mg dziennie, estradiol 2 mg (tabletka) dwa razy dziennie. Wszystko inne jest zbędne.
"Jak to?!" - co sekunda moja pacjentka pyta mnie - „Czy mogę dodać dawkę, to dla mnie ważne, niech moje szanse na zajście w ciążę będą większe! Nie da się zepsuć owsianki masłem!” Zepsuj to. Badania na zwierzętach wykazały nadmierne dawki hormonów (oba) wpływ na płód. Nie przeprowadzono takich testów na kobietach.
Dlatego wszelkie odstępstwa od normy nie są mile widziane. Przedawkowanie, podobnie jak przedawkowanie, jest niepożądane, ponieważ odbiega od optymalnej, od dawki zalecanej dla naszego gatunku. Mamy więc tendencję do przepisywania standardowych dawek w standardowych sytuacjach, to znaczy działamy według szablonu. Tak standardowo, że instruktaż stosowania leków w tej grupie jest przypisany do obowiązków pielęgniarki. I nie wstydzimy się tego wzoru. Lekarz ma miejsce na zastosowanie swoich zdolności twórczych. Wszędzie, ale nie na poparcie endometrium.
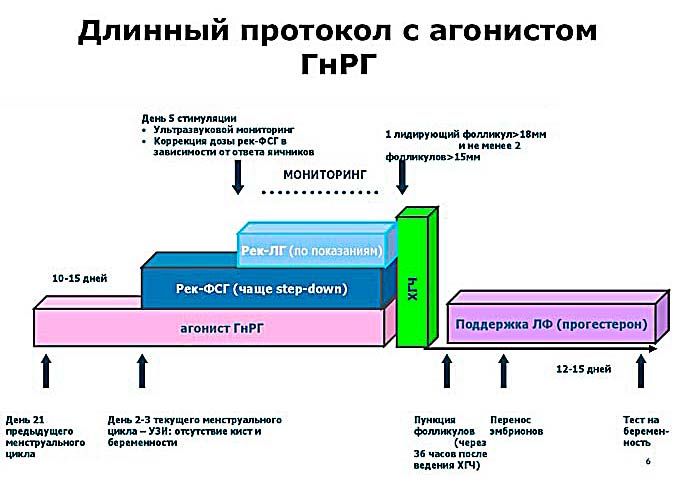
Pytanie drugie. Kiedy zacząć, a kiedy zakończyć wsparcie?
Kiedy zacząć. Nauka mówi, że jeśli zaczniesz wspierać endometrium w dniu nakłucia pęcherzyka lub następnego dnia, lub co drugi dzień lub trzeciego dnia, uzyskamy maksymalne wyniki. Jeśli wcześniej czy później, wyniki będą gorsze. Im wcześniej czy później, tym gorzej.
kiedy skończyć? Trudniejsze pytanie. Kiedy przyszłam na IVF, typowy czas wsparcia wynosił do 12 tygodnia ciąży. Następnie poprzeczkę obniżono do siedmiu tygodni, a następnie do 6 tygodni.
Obecnie uważa się, że wycofanie wszystkich leków wspomagających w dniu, w którym hCG jest dodatni, nie prowadzi do przerwania ciąży. Oznacza to, że albo jesteś w ciąży, albo nie. A jeśli hCG jest dodatni (ponad 50 jednostek), leki można bezpiecznie anulować.
Uwaga! Wszystkie powyższe dotyczą tylko standardowego protokołu IVF! Krioprotokoły, protokoły z komórką jajową dawcy lub z matką zastępczą mają pewne osobliwości - wsparcie trwa co najmniej do siedmiu tygodni ciąży! Jeśli nie masz pewności, sprawdź terminy/anulowane wizyty u pielęgniarki ART lub lekarza.
I tak rozpoczynamy wsparcie trzeciego dnia po przebiciu, kończymy w dniu testu hCG. Odstępstwa od tych zasad nie są mile widziane, ponieważ częstość postępujących ciąż nie wzrasta z tego.
Ale cena protokołu i skutki uboczne leków rosną. Jakie są efekty?
Oczywiste skutki to: wzdęcia, zaparcia, obrzęk tkanek spowodowany zatrzymaniem płynów, senność i zahamowanie reakcji.
I nieoczywiste efekty: skazana na zagładę ciąża zostanie jeszcze przerwana, ale w późniejszym terminie, powodując znaczne szkody dla zdrowia kobiety. Ponad 80% przerwanych ciąż miało poważne naruszenia zestawu chromosomów zarodka. Oznacza to, że nie można ich było uratować.
W związku z tym wsparcie można anulować wcześniej niż zostało zaakceptowane. Co więcej, wsparcie MUSI zostać anulowane tak szybko, jak to możliwe.
Pytanie trzecie.
Co zrobić, jeśli zacznie się krwawe plamienia?
Nic. Najczęściej plamienie rozpoczyna się cztery dni przed testem hCG. Dzieje się tak, ponieważ własne, rodzime ciałko żółte wyczerpało swoje zasoby i zaczęło wytwarzać mniej progesteronu i estradiolu. Jeśli zarodek zostanie wszczepiony i zacznie wytwarzać hCG, to stymuluje ciałko żółte i nie pozwala mu się zrelaksować.
Krwawa wydzielina przed badaniem hCG jest pierwszą oznaką braku implantacji, a co za tym idzie ciąży.
Jeśli zrzut jest niewielki, nie warto odwoływać leków. Istnieją szanse na utrzymanie ciąży, ponieważ złuszczały się tylko dolne warstwy endometrium, bliżej szyjki macicy (zarodek jest przenoszony bliżej dna macicy). Jeśli nadejdzie pełnoprawna miesiączka, nie ma szans - musisz anulować wsparcie bez określania hCG.
Oczywiście psychologicznie bardzo trudno jest pogodzić się z faktem, że protokół zapłodnienia in vitro zakończył się niepowodzeniem. Włożono zbyt dużo wysiłku. Oczywiście interwencja dużych dawek leków (na przykład estrogenów) może zatrzymać rozpoczęte krwawienie. Ale nie trzymaj ciąży. Ponieważ zły embrion powoduje krwawienie. I nie odwrotnie.
Czy możliwe i konieczne jest wezwanie lekarza, jeśli zaczniesz krwawić? Oczywiście! Jest to możliwe i konieczne. W takim przypadku z reguły na początku leczenia lekarz podaje swój numer telefonu komórkowego. Natknęliśmy się jednak na problem: lekarz ma ponad 100 dziennie! połączenia przychodzące na telefon komórkowy, większość z nich ma miejsce w godzinach przyjmowania innych pacjentów lub w godzinach pracy. Znana anegdota o ginekologu „jeszcze dwa razy w szkole” była naprawdę w mojej praktyce :-). Dodajmy tutaj marzenie lekarza i trochę życia osobistego – może być trudno przebić się przez telefon. Jako kompromis wprowadziliśmy telefon alarmowy, który wydawany jest podczas zabiegów w Strefie Czystej i zawsze dyżuruje z pielęgniarką. Ona albo połączy się z lekarzem, albo zastąpi „rodzimego” lekarza „obcym”, ale nadal kompetentnym, jeśli jej lekarz nagle nie będzie mógł odebrać telefonu. Chociaż staramy się nie zostawiać „naszych” w tarapatach. Zwłaszcza po zapłodnieniu in vitro. Zwłaszcza podczas krwawienia.
Pytanie czwarte.
Jakie hormony należy monitorować?
Nic. Ponieważ nie ma zasad. Brak poziomów hormonów jest powodem do zmiany obecnych dawek.
Czemu?
Ponieważ preparaty progesteronowe, wprowadzane dopochwowo, tworzą wysokie stężenia w macicy i endometrium. A tam trudno zmierzyć poziom hormonów.
Jeśli stężenie progesteronu w macicy jest znacznie wyższe niż we krwi obwodowej, to po co mierzyć progesteron we krwi? Wtedy tego nie możemy zmierzyć nigdzie indziej :-)))
Badanie poziomu progesteronu we krwi jest bezużytecznym transferem pieniędzy, ponieważ na podstawie poziomu progesteronu we krwi nie można wyciągnąć żadnych wniosków, żadnych prognoz, a tym bardziej nie można skorygować recept. Wszystko o progesteronie.
Estradiol. Ten hormon, nawet w małych dawkach, może utrzymywać endometrium. Wrażliwość tkanek kobiet na ten hormon jest różna i dlatego tempo estradiolu jest bardzo niewyraźne, jest również zmienne. Dlatego, podobnie jak w przypadku progesteronu, laboratoryjnie ustalony poziom estradiolu nie stanowi uzasadnienia dla dostosowania dawki.
Po co więc mierzyć estradiol przed i po transferze zarodków? Aby określić ryzyko rozwoju zespołu hiperstymulacji jajników. Ale to zupełnie inna historia. I temat na kolejny artykuł.
Pytanie piąte.
Co jeszcze poprawia wyniki? Aspiryna, kleksan, frakseparyna, witamina E, pijawki? Coś jeszcze?
Nic. Żaden z leków zarejestrowanych na świecie nie wykazał znaczącego wpływu na zwiększenie częstości ciąż. Opowieści o „gęstej krwi” wymyśliły firmy farmaceutyczne produkujące „leki przeciwko gęstej krwi”. Te nieporozumienia, a także opowieści o cudownym ocaleniu ciąży in vitro są sztucznie wspierane, ponieważ gwiazdy płoną, ponieważ ktoś tego potrzebuje.
We własnym imieniu zauważam, że lekarz reprodukcyjny czuje się lekką obrazę, gdy słyszy, że każda kobieta, która w samoleczeniu użyła silnych leków podczas protokołu IVF i zaszła w ciążę, gloryfikuje ten lek, doradzała mu sąsiadowi i opatrzności . Lekka zniewaga, bo kobieta zachodzi w ciążę z faktu i tylko z faktu, że przeniesiono jej embriony, a wcześniej wykonano gigantyczną pracę przygotowawczą.
Pytanie szóste.
Życie seksualne, leżenie w łóżku, szpital, dieta.
życie seksualne nie zwiększa ani nie zmniejsza skuteczności IVF. Żyj w zdrowiu!
Czyniąc to, pamiętaj o następujących kwestiach:
prezerwatywy są bardzo toksyczne, ponieważ zawierają środki plemnikobójcze - substancje, które zabijają wszystkie żywe istoty. Nie używaj ich podczas programu IVF.
torbiele jajników powstałe podczas stymulacji/nakłucia mogą ulec urazowi mechanicznemu, powodując (przynajmniej) ból, a nawet krwawienie. Bądź ostrożny! Jeśli możesz, oczywiście :-))
Odpoczynek w łóżku nie poprawia wyników. Żyj tak, jak chcesz! Z wyjątkiem zajęć sportowych. IVF dla step aerobiku lub judo nie Najlepszy czas(pamiętaj o cystach jajników!)
Leczenie szpitalne , wbrew powszechnemu przekonaniu, nie poprawia, a raczej pogarsza wyniki. Udowodnione statystycznie. Na dużej próbce. Ale dlaczego tak - nikt nie wie. Myśl za siebie. Mam na ten temat różne myśli, ale będę uważał, aby ich nie wyrażać. Naprawdę nie lubię hospitalizować kobiet, aby utrzymać ciążę. wczesne daty bo tracę kontrolę nad moimi spotkaniami. Jednak pójście do szpitala, jeśli masz problemy lub nie idziesz spać, to twój wybór.
Dieta . Żywność ciężka – kebaby, pierogi, smażone grzyby i inne smaczne, ale niezdrowe potrawy, mogą być źle przyjmowane przez jelita, które już „tolerują” nadmiar hormonów steroidowych. Więc lepiej nie eksperymentować. Ponadto znacznie szybciej przybiera na wadze na tle hormonów. Zaznaczam, że nie tylko z powodu hormonów, ale także z powodu nadmiaru jedzenia i jednocześnie spadku aktywności ruchowej po transferze zarodków.
Ale nie ma ograniczeń!
Pytanie siódme
(O które nigdy nie jestem pytany, ale na próżno!). Czy wszystkie leki podawane jako wsparcie są bezpieczne dla mnie i mojego dziecka?
Odpowiedź jest negatywna. Bezpieczeństwo estradiolu dla zdrowia nienarodzonego dziecka jest niejasne. Estrogeny syntetyczne (osławiony des-dietylostilbestrol) wykazywały działanie teratogenne na dziecko płci żeńskiej i zabroniono ich stosowania w czasie ciąży. Współczesne preparaty estradiolu w zasadzie różnią się budową od des i „nie powinny mieć” działania teratogennego. Nie powinieneś. Nie powinieneś. Nie powinien czy nie powinien? Nauka tego nie wie. Dlatego lepiej nie stosować preparatów estradiolu po transferze zarodków bez potrzeby. Co uważa się za potrzebę? Przeczytaj następne pytanie.
Pytanie ósme. Jak wsparcie zależy od typu protokołu IVF?
To bardzo zależy. Wszystkie powyższe informacje o estradiolu i progesteronie zostały powiedziane o standardowym długim protokole. Długi protokół był historycznie pierwszym wiarygodnym protokołem leczenia z dobrymi wynikami. W długim protokole najbardziej tłumione były hormony rodzime i dlatego wymagane było dobre (wspaniałe!) wsparcie endometrium.
Obecnie najczęściej stosuje się protokół krótki (nazywamy go protokołem antagonistycznym). I (dobra wiadomość!) w przypadku protokołu z antagonistami stosowanie estrogenu jako wsparcia nie jest obowiązkowe. Wręcz przeciwnie: kobiety, które przyjmowały i nie przyjmowały estrogenów, miały takie same szanse na zajście w ciążę i przetrwanie ciąży. Jest to jeden z dobrych powodów, dla których długi protokół jest wycofywany z praktyki klinicznej przez protokół antagonistyczny.
Pytanie dziewiąte.
W jakich przypadkach stosuje się preparaty hCG?
Prawie zapomniałam. Gonadotropina kosmówkowa ludzki (pregnil, ovitrel) stymuluje ciałko żółte jajników i dlatego służy do stymulacji endometrium. Jednak prawdopodobieństwo wystąpienia zespołu hiperstymulacji jest o rząd wielkości większe, a wzrost ciąż jest nieznaczny. Dlatego stosujemy te leki, jeśli podczas stymulacji w jajnikach nie wyrosło więcej niż pięć pęcherzyków (dla obu jajników).
Pytanie dziesiąte. Co jeszcze muszę wiedzieć?
Rada na przyszłość: to bardzo dobre pytanie, pytaj częściej swoich lekarzy!
Odpowiadać:
Jakość leków stosowanych do wsparcia poddawana jest wnikliwej analizie statystycznej przez pracowników działu ART. Jeśli seria leków jest złej jakości (to straszne, ale się zdarza!), to (te leki) są wycofywane z obiegu tak szybko, jak to możliwe. Dlatego lek, który Państwu dajemy prawie zawsze działa bezawaryjnie. Dopóki nie wyprowadziłeś go z kliniki. Jeśli kontrolujemy narkotyki do wstrzykiwań na wszystkich etapach, aż do zastrzyku, a następnie za pomocą leków wspomagających, wszystko jest na odwrót. Przez większość czasu jest używany i kontrolowany przez Ciebie. Temperatura pokojowa latem często przekracza 25 stopni powyżej zera, co ma kluczowe znaczenie dla krynona, utrozhestanu i proginowej. Nie zapomnij o tym.
Być może liczne mity o słabym wsparciu pojawiły się nie tylko ze względu na to, że mamy gorące lata i mroźne zimy?
Wniosek.
Często w medycynie stosuje się podejście zbędnych recept.
Pieniądze? Nie ma znaczenia!
Ryzyko? Nie wiemy!
Skutki uboczne? Wytrzymajmy!
Gdyby chodziło tylko o te kwestie, pewnie nie warto by poświęcać temu tematowi tyle czasu. Jednak nadmierna uwaga na kwestie związane z podtrzymywaniem endometrium przez żółtą mgiełkę zaciemnia prawdziwy problem IVF: Większość niepowodzeń nie wynika ze złego przygotowania i wsparcia endometrium, ale z jakości zarodka.
- - jaki odsetek dobrych embrionów miałem w obecnym protokole?
- - czy rozwój moich zarodków był optymalny dla mojej grupy wiekowej?
- Czy stymulacja mogła być lepsza?
- - co można zrobić, aby zwiększyć liczbę wysokiej jakości embrionów do następnego protokołu, jeśli ciąża nie wyjdzie w tym?
To chyba na razie wszystko na ten temat. Do zobaczenia na transferach!
I nie próbuj brać leków hormonalnych w niekontrolowany sposób!
Ten artykuł został napisany nie do samoleczenia, ale do samokształcenia!
Przesadzenie zapłodnionej komórki jajowej kobiecie nie oznacza, że zrobili wszystko, co mogli. Od tego momentu konieczne jest regularne monitorowanie stanu płodu, narządów miednicy kobiety, aby zapobiec niepożądanym sytuacjom, które pojawiają się na czas, lub zatrzymać je. Innymi słowy, przeprowadzenie pewnych testów po transferze zarodka może zwiększyć szanse na udaną implantację, prawidłowy przebieg ciąży i identyfikację możliwych patologii płodu. Ważny! Tylko specjalista może podać odpowiednią interpretację badań.
Hormony
Wielu pacjentów samodzielnie, nawet jeśli lekarze tego nie przepisują, wykonuje badania w dniu transferu zarodków, a nie tylko po przesadzeniu. Lepiej to zrobić, aby śledzić dalsze „zachowanie” wskaźników. Że tak powiem - punktem wyjścia będzie dzień transferu, wtedy trzeba obserwować, jak wskaźniki rosną lub nie, jak rosną.
Zmniejszenie zawyżonego lub zwiększenie niedoszacowanego wyniku jest konsekwencją przyjmowania hormonów w okresie przygotowania do zapłodnienia in vitro i pewnych manipulacji (przebicie, transfer zarodków) lub realnego zagrożenia niepowodzeniem protokołu. W pierwszym przypadku wskaźniki poprawiają się po ponownym przystąpieniu do testów za dzień lub dwa, w drugim przypadku wsparcie może wymagać korekty po przeniesieniu.
Jakie hormony podaje się po transferze zarodków? Począwszy od pierwszego dnia, od dnia przesadzenia, a następnie w dniach 3-5, 7-8 i 14 można monitorować poziom estradiolu i progesteronu. Estradiol i progesteron mają wpływ na udaną implantację, prawidłowy rozwój i ciążę. 14 dnia wykonuje się kompleksowe badanie - do wskazanej analizy dodaje się więcej hCG. Poziom hormonu hCG określa, czy wystąpiła ciąża, czy nie.
Jakie badania należy wykonać po transferze zarodków? Oprócz hormonów czasami trzeba monitorować następujące testy:
- D-dimer;
- koagulogram;
- hemostaza;
- poziom fibrynogenu.
Wszystkie te wskaźniki są ważne dla wykrywania patologii krzepnięcia krwi. Częściej przepisuje się tylko D-dimer. Jeśli wystąpiły problemy z koagulacją, a koagulanty zostały przepisane przed infuzją, resztę można monitorować. Czasami trudno jest określić obecność problemu przez jednego z nich. Doświadczony hematolog ocenia wykonanie wszystkich testów przed postawieniem diagnozy.
Dynamika
Przed przystąpieniem do jakichkolwiek testów po przesadzeniu samodzielnie lub zgodnie z zaleceniami lekarza, musisz zrozumieć, że normy graniczne dla IVF będą różnić się od zwykłych. Stymulacja jajników, przygotowanie ciała kobiety do adopcji i rodzenia płodu zawiera ogromną ilość hormonów i innych leków.
Dlatego ważna jest nie tyle wartość ilościowa niektórych wskaźników, ile rzeczywista dynamika hormonów po transferze zarodków, jak wyjaśniono powyżej.
Czy muszę monitorować poziom hormonów po transferze zarodków? Czasami lekarze nie przepisują absolutnie żadnych badań, pacjenci rezygnują dopiero po dwóch tygodniach od momentu przesadzania poziom hCG, tylko dalsze USG, badania przesiewowe. Należy zrozumieć, że ilość estradiolu i progesteronu jest znacząca w macicy, stężenie tych wskaźników we krwi nie zawsze odpowiada rzeczywistemu stanowi rzeczy. Tam (w macicy) nie nauczyli się jeszcze, jak je mierzyć. I nikt nie anulował ilości leków otrzymanych w ramach przygotowań do zapłodnienia in vitro, co również zniekształca ogólny obraz.
Na przykład w uzyskanych wynikach widać wyraźnie, że hormony rosną - kobiety są szczęśliwe. Lub odwrotnie, wynik jest mniejszy niż minimalna dopuszczalna wartość - panika, a nadmierna płaczliwość po transferze zarodka już przeszkadza w odpowiednim postrzeganiu informacji.
Większość lekarzy stosuje monitorowanie hormonalne w celu wykrycia i kontrolowania zespołu hiperstymulacji jajników, który może wystąpić po transferze zarodka.
Logiczne jest, że jeśli specjalista wyznaczył - musisz to wziąć, jeśli nie - albo zaufaj lekarzowi, albo nie panikuj, jeśli wyniki okażą się niezrozumiałe.
Ale faktem jest, że w udanym protokole hormony po transferze zarodków powinny idealnie stopniowo wzrastać w ciągu dnia. W tym celu przepisywane jest wsparcie hormonalne w postaci czopków dopochwowych, czasami do 6-7 tygodnia ciąży.
ultradźwięk
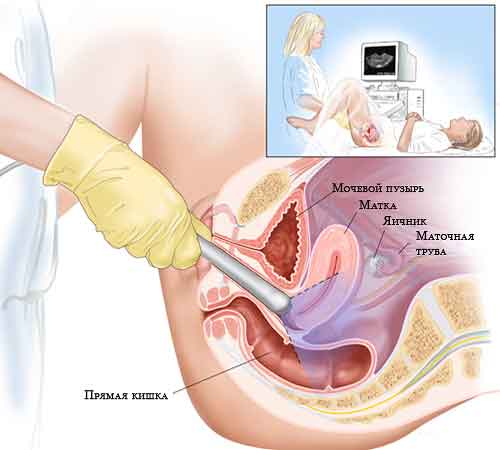
Kolejną ważną procedurą w protokole IVF jest USG. Badanie ultrasonograficzne można wykonać przezpochwowo i przezbrzusznie. Pierwsza opcja oznacza, że do pochwy zostanie wprowadzony specjalny czujnik, druga to zwykły sposób, czujnik przeskanuje przednią ścianę brzucha. Metodę ustala lekarz, obie metody są bezpieczne dla pacjenta i płodu.
Czy robią USG przed transferem zarodków? Oczywiście, że tak - przed przesadzeniem należy ocenić grubość endometrium, stan jajników i dowiedzieć się, czy istnieją jakiekolwiek czynniki, które przyczyniają się do anulowania zabiegu. Może się zdarzyć, że sam proces implantacji zarodków zostanie przeprowadzony równolegle z badaniem USG, aby pomóc specjaliście.
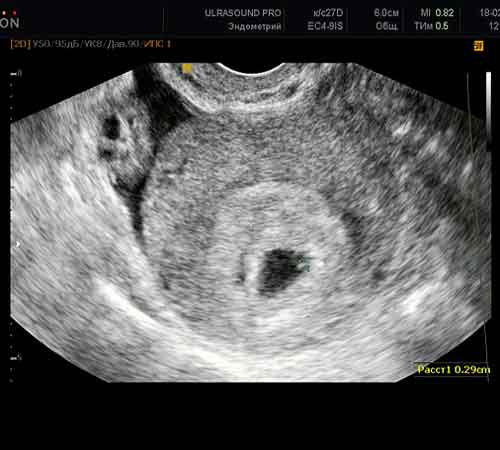
W którym dniu po transferze zarodka widoczne jest zapłodnione jajo? Zdarza się, że badanie USG pacjenta musi być wykonane przed terminem zgodnie z protokołem - wymagane jest monitorowanie stanu OHSS, są poważne skargi klienta na ból itp. Podczas takich badań można zwróć uwagę na jajo płodowe. Średnio można go złapać w 15 DPO. Ale to rzadkość. Wielkość takiego jaja płodowego jest bardzo mała. Dlatego we wszystkich protokołach IV pierwsze USG wykonuje się w celu potwierdzenia ciąży w 21. dniu.
Diagnostyka ultrasonograficzna jest obowiązkowym elementem tak zwanego „przesiewowego badania prenatalnego”. Jest to seria badań, które pomagają określić ryzyko urodzenia dziecka z poważnymi patologiami. Badanie ultrasonograficzne po IVF ma sens w połączeniu z biochemicznym (badanie krwi pod kątem specjalnych markerów różnych chorób genetycznych).
Badanie przesiewowe pierwszego trymestru po zapłodnieniu in vitro jest optymalnie przeprowadzane w 11-13 tygodniu ciąży. Zwyczajowo najpierw przeprowadza się badanie ultrasonograficzne, podczas którego ustala się anatomiczny rozwój płodu, określa się obecność anomalii, a rozmiar odpowiada normom. Przez trzy dni, najlepiej tego samego dnia, przeprowadź badanie biochemiczne. Należy pamiętać, że same testy biochemiczne nie są diagnozą. Ogólnie cała procedura niewiele różni się od badań przesiewowych podczas normalnej ciąży.
Od momentu, gdy test hCG ustalił ciążę, a pierwsze USG ją potwierdziło, kobieta po zapłodnieniu in vitro staje się „najzwyklejszą kobietą w ciąży”, jak kobieta z naturalnym zapłodnieniem. Te same zagrożenia, problemy, doświadczenia. Są takie same dla wszystkich przyszłych matek.
Zdolność kobiecego ciała do poczęcia zależy od produkcji specjalnego hormonu przez ciałko żółte. W IVF najważniejszy jest progesteron – jego wskaźniki z góry determinują powodzenie zapłodnienia. Dlatego tak ważne jest, aby zachować normalność za pomocą leków.
„Obowiązki” hormonu
W warunkach naturalnych poczęcie następuje, jeśli kobiece ciało udało się przygotować do owulacji. Ciała żółte rozpoczynają aktywną syntezę „hormonu ciąży” na 2 tygodnie przed planowanym zapłodnieniem. Jeśli jest wystarczająco dużo progesteronu, komórka jajowa połączy się z plemnikiem. W przeciwnym razie pod koniec cyklu żółte ciała umierają, a kobieta zaczyna miesiączkować.
Główną funkcją progesteronu jest przygotowanie kobiecego ciała do reprodukcji. Hormon stara się stworzyć do tego wszystkie niezbędne warunki.
Co robi progesteron:
- ustanawia cykl menstruacyjny, który zapewnia normalne warunki do poczęcia;
- pomaga zmniejszyć ruchy skurczowe mięśni macicy. Pozwala to na dobre umocowanie zarodka na ścianie macicy;
- pomaga utrzymać ciążę przez cały czas jej trwania, z wykluczeniem możliwości samoistnej aborcji;
- promuje restrukturyzację gruczołów do produkcji mleka do czasu porodu.
Jeśli kobiece ciało nie jest w stanie samodzielnie wytworzyć wymaganej ilości hormonu, pacjentowi przepisuje się leki, które uzupełniają niedobór. Ale jeśli to nie pomoże w poczęciu naturalnie, kobieta zostaje wysłana na zapłodnienie in vitro, gdzie ten hormon jest aktywnie wykorzystywany.
Planowanie poczęcia
Planując zostać matką za pomocą sztucznego zapłodnienia, kobieta dostraja się do tego, że progesteron przed zapłodnieniem in vitro wzrośnie do pożądanego poziomu za pomocą leków. Progesteron spada przed miesiączką, natomiast jego aktywna synteza zachodzi w II fazie cyklu.
Dlatego najpierw czekają na regularne przydziały i zaczynają od nich liczyć. W dniach 16-17 zaczynają podawać pacjentowi leki kompensujące niedobór hormonu w organizmie. Działają stymulująco na ciałko żółte, a także wspomagają wzrost endometrium do pożądanego poziomu.
Przed zakończeniem cyklu pacjent wykonuje badania hCG. Jeśli progesteron jest podwyższony podczas IVF, najprawdopodobniej ciąża miała miejsce. Ze względu na ryzyko poronienia w początkowych stadiach, kontynuuj przyjmowanie progesteronu w pierwszych dniach ciąży do 12 tygodnia (i więcej - w razie potrzeby). Ponadto utworzone łożysko pełni funkcję utrzymywania tego hormonu.
Stosowanie leków hormonalnych trwa do 26 dnia cyklu. Przesadzanie zarodków odbywa się 3 dnia od rozpoczęcia terapii hormonalnej, a krioblastów - 5 dnia.
Czy można wykonać IVF, jeśli progesteron jest niski? Kobieta po poddaniu się stymulacji hormonalnej bezpośrednio przed transferem wykonuje badania. Jeśli okaże się, że poziom progesteronu jest niski do zapłodnienia, protokół IVF zostaje przeniesiony na kolejny cykl. W tym okresie kobietę należy dodatkowo zbadać, aby zrozumieć przyczynę.
Okres po posadzeniu
Nie wszystko idzie gładko z tłem hormonalnym po kriotransferze. Dlatego monitorowanie obejmuje monitorowanie stanu pacjenta, który przeszedł IVF w pierwszych tygodniach po protokole. Progesteron po transferze jest ważnym wskaźnikiem nie tylko udanego zapłodnienia, ale także ogólnego stanu kobiety.
Tempo progesteronu po przesadzeniu zarodków nie zawsze jest idealne. W połowie przypadków występują odchylenia w górę lub w dół. Pacjentka może odczuwać takie stany nawet fizycznie – bardzo boli ją klatka piersiowa, mocno spuchnięty żołądek i zmiany nastroju bez powodu.
Progesteron jest szczególnie ważny podczas rozmazywania po zapłodnieniu in vitro. Są to wydzieliny z pochwy i mogą być niewielkie, ale czasami obserwuje się również krwawienie.
Aby zrozumieć, że jest to normalne zjawisko, a nie zagrożenie poronieniem, należy obserwować poziom hormonów od dnia przesadzania przez 2 tygodnie (a według niektórych wskazań nawet dłużej).
Jak oddać krew na progesteron? Wskazane jest wykonywanie testów progesteronu po zapłodnieniu in vitro co 2 dni, aby na czas przejść na wsparcie hormonalne. Przed pobraniem krwi kobieta powinna się przygotować - przestań jeść 8-10 godzin wcześniej. Dlatego najwygodniej jest przyjmować progesteron na pusty żołądek, czyli rano po śnie.
Konsekwentne dostarczanie progesteronu w pierwszych dniach po zapłodnieniu in vitro pomoże rozważyć trend spadku hormonu lub jego wzrostu, a także zidentyfikować odchylenia od normy.
Normy hormonalne
Aby zrozumieć, jaki progesteron powinien być normalny w pierwszych dniach po transferze zarodka, należy wziąć pod uwagę poniższą tabelę. Progesteron wzrasta co tydzień, a do czasu porodu osiągnie około 500 nmol/l. Tabela zawiera dane orientacyjne, ponieważ w różnych laboratoriach wskaźniki mogą się nieznacznie różnić.
Tabela - Norma progesteronu podczas IVF przez tygodnie
| Okres ciąży, tygodnie | Progesteron, nmol\l |
| 1-2 | 38 – 58 |
| 5-6 | 59 – 69 |
| 7-8 | 65 – 75 |
| 9-10 | 73 – 88 |
| 11-12 | 92 – 100 |
| 13-14 | 96 – 127 |
| 15-16 | 124 - 170 |
Jeśli na koniec spojrzysz na poziom hormonu we krwi cykl miesiączkowy, to będzie równe 0 nmol / l. Gdy tylko jajniki wejdą w fazę pęcherzykową, we krwi zaczynają pojawiać się oznaki progesteronu, których średnia wartość wynosi 3 nmol / l. W fazie owulacyjnej już wynosi co najmniej 5 nmol / l.
Kontynuując zwiększanie ilości hormonu, organizm wchodzi w fazę lutealną, na początku której minimalny wskaźnik wynosi ponad 7 nmol / l. Gdy tylko zarodek dostanie się do organizmu, poziom progesteronu zaczyna znacznie wzrastać - tak natura dba o utrzymanie płodu.
Odchylenie od normy
Jak wspomniano powyżej, tło hormonalne po zapłodnieniu in vitro może odbiegać od normy w obu kierunkach. Jeśli te odchylenia są zbyt różne od tych niezbędnych do prawidłowego rozwoju ciąży, należy podjąć określone środki regulacyjne. Ale najpierw musisz ustalić przyczyny zmiany w tle.
Wysoki progesteron:
- wystarczająco wysoki skok poziomu hormonu może wskazywać na nieprawidłowości w rozwoju łożyska lub powstawanie torbieli na ciałku żółtym;
- odchylenie od normy w górę może sugerować rozwój braku miesiączki.

Niski progesteron:
- jeśli progesteron spadł po przesadzeniu, funkcja ciałka żółtego mogła zostać zaburzona;
- przewlekłe zapalenie jajników może wpływać na wskaźnik;
- gdy progesteron spadł w 5-6 tygodniu ciąży, możemy mówić o zagrożeniu poronieniem;
- spadek poziomu w kolejnych terminach jest powodem do zwrócenia uwagi na wewnątrzmaciczny rozwój płodu (być może jest opóźniony).
Wzrost progesteronu w dniu wyzwolenia wskaże na transfer zarodka. Stabilna dynamika wzrostu wskaźnika w kolejnych tygodniach jest najprawdopodobniej oznaką ciąży. W ostatnich dniach niski poziom „hormonu ciążowego” może sugerować, że kobieta chodzi.
Każde odchylenie od normy poziomu hormonów może przewidzieć warzenie krwawienie z macicy. W każdym razie, aby utrzymać ciążę, będziesz musiała uciekać się do medycznych leków wspomagających.
Wsparcie hormonalne
To właśnie niski wskaźnik hormonalny stanowi szczególne zagrożenie dla aborcji. Aby to podnieść, przepisywane są leki progesteronowe, które najczęściej są podawane w zastrzykach. Oleisty roztwór przezroczystego koloru "Urozhestan" sprzedawany jest w ampułkach po 1 ml o różnych stężeniach (1% i 2,5%). Wstrzykują progesteron podczas zapłodnienia in vitro, aby zmniejszyć ryzyko spontanicznej aborcji i wzmocnić łożysko.
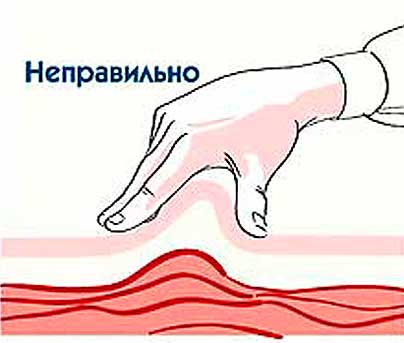
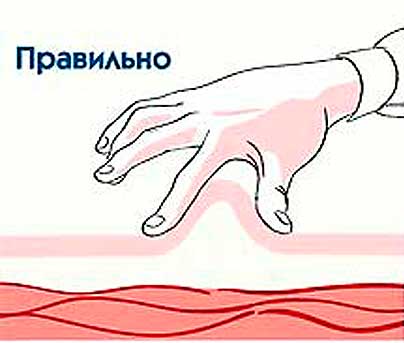
Jak podawać zastrzyki z progesteronu? Na początek należy wyjaśnić, że ampułki należy przechowywać w lodówce. Przed wykonaniem wstrzyknięcia lek należy podgrzać w ciepłej wodzie do temperatury ciała. Umożliwi to również uczynienie oleistej kompozycji bardziej płynną, dzięki czemu łatwiej będzie wstrzykiwać podskórnie (w ramię, brzuch lub pośladek).
Nie powinieneś angażować się w leki hormonalne, ponieważ progesteron zagęszcza krew, co nie zawsze jest pozytywnym wskaźnikiem i może prowadzić do wzrostu ciśnienia krwi. Istnieją inne konsekwencje stosowania opisanych leków.
Skutki uboczne:
- lek może wywoływać krwawienie z pochwy w pierwszych tygodniach po zapłodnieniu in vitro, co nie zawsze jest wskaźnikiem nieudanego protokołu;
- żółtaczka może rozwinąć się z powodu cholestazy;
- leki przyjmowane doustnie mogą powodować zawroty głowy z silnym bólem, a także powodować senność;
- możliwe są objawy alergiczne w postaci wysypki i swędzenia skóry.
Przed przepisaniem takich leków kobieta zostanie poinformowana o konsekwencjach i skutki uboczne aby opisane objawy nie wywoływały paniki.
Progesteron jest tak ważny dla noszenia płodu, że kobieta, która marzy o zostaniu matką, będzie musiała skorzystać z terapii hormonalnej, aby utrzymać wymagany poziom sprzyjający zapłodnieniu, a także dalszy rozwój przyszłe dziecko. Preparaty zawierające „hormon ciążowy” stają się w większości przypadków podstawą protokołów IVF. Pomagają również w utrzymaniu funkcji ciałka żółtego w kolejnych tygodniach ciąży, pomagając kobiecie urodzić donoszone i całkowicie zdrowe dziecko.
Większość kobiet otrzymuje przepisane leki wspomagające zapłodnienie in vitro po transferze zarodka. Od tego zależy, jak pomyślnie zakończy się protokół. Stosuje się kilka rodzajów leków.
Stan zdrowia kobiety, wiek i obecność nieudanych poprzednich protokołów wpływają na to, jakie leki są przepisywane po transferze zarodka. IVF pozwala wcześniej niepłodnym parom na urodzenie dziecka, ale musisz przestrzegać wszystkich warunków protokołu.
Jednym z nich jest wspomaganie lekami zapłodnienia in vitro po transferze zarodków. Jeśli lekarz nie przepisał żadnych leków, powinieneś sam wyjaśnić mu ten punkt. Ponieważ preparaty po transferze zarodków pomagają zachować ciążę, która była tak trudna dla przyszłych rodziców.
Leki wspomagające po transferze zarodków
Zakres leków stosowanych w zapłodnieniu in vitro jest bardzo zróżnicowany.
Obejmuje:
- witaminy;
- hormony;
- substancje zapobiegające nadmiernemu krzepnięciu krwi.
Aby utrzymać ciążę i jej prawidłowy przebieg, potrzebne są leki wspomagające po transferze. Dlatego ich powołanie jest bardzo ważne.
Preparaty po transferze zawierają obszerną listę witamin. Najczęściej przepisywane kompleksy dla kobiet w ciąży.
Obejmują one:
- Witrum;
- Femibion;
- Elevit Pronatal.
Lekarz może sam przepisać kompleks witaminowy, ale czasami pozostawia wybór do przyszła mama. Wszystkie leki mają podobny skład i działanie, więc nie ma między nimi znaczącej różnicy.

Ważny! Wybierając kompleks witamin, warto wziąć pod uwagę zasięg aptek najbliżej miejsca zamieszkania, aby zawsze istniała możliwość zakupu dokładnie tego środka, który został przyjęty wcześniej. Zdecydowanie odradza się zmianę leku w czasie ciąży, zwłaszcza jeśli nie ma reakcji alergicznej lub skutków ubocznych na przepisany lek.
Wsparcie po transferze zarodka w przypadku zapłodnienia in vitro obejmuje kwas foliowy. Jest przepisywana w takiej samej ilości, jak wszystkie kobiety w ciąży.
Zaletą tego kwasu jest to, że:
- zapobiega patologii cewy nerwowej płodu;
- wspomaga rozwój wszystkich układów narządów i tkanek;
- zapobiega spontanicznej aborcji.
Kwas foliowy można przyjmować sam lub jako część kompleksów, jeśli ilość odpowiada przepisanej dawce.
![]()
A także leki wspomagające po transferze zarodków to magnez, który ma następujące właściwości:
- pomaga zmniejszyć niepokój
- uspokoić układ nerwowy;
- zapobiega pojawianiu się napięcia macicy.
Jest przepisywany w postaci preparatów "Magne B6" lub "Magnelis". Tabletki te, po transferze zarodków, rozluźniają układ nerwowy kobiety i zapobiegają niebezpiecznym skurczom mięśni macicy, które mogą wywołać odrzucenie zapłodnionych komórek jajowych.

progesteron w celu utrzymania ciąży
Leki hormonalne pozwalają zarodkowi uzyskać mocniejsze oparcie w macicy, a także odbudować organizm do stanu ciąży. Taki efekt ma progesteron.
Zastrzyki po transferze zarodków tym lekiem są dość powszechnym zjawiskiem. Ale częściej progesteron stosuje się w dwóch formach:
- żel wprowadzany do pochwy (Krynon);
- kapsułki lub czopki stosowane dopochwowo (Utrozhestan).
Wyboru postaci dawkowania dokonuje ginekolog w zależności od wskazań i celu leczenia, a także stanu pacjenta. Najczęściej świece są przepisywane ze względu na łatwość użycia.
Progesteron ma kilka głównych właściwości:
- zmienia strukturę endometrium, co ułatwia przyczepienie zarodka do ściany macicy;
- zmniejsza kurczliwość mięśniówki macicy, umożliwiając szczelne zamknięcie kanału szyjki macicy, zmniejszając ryzyko samoistnego poronienia na początku ciąży.
Wsparcie progesteronu po zapłodnieniu in vitro jest powszechną metodą podtrzymywania długo oczekiwanej ciąży. Lek jest anulowany stopniowo od 8 do 20 tygodni.
Czas trwania wizyty ustala specjalista ds. rozrodu ośrodka medycznego, który przeprowadza zapłodnienie in vitro. Jest obliczany na podstawie głównych wskaźników:
- historia pacjenta;
- rodzaj protokołu IVF;
- wiek;
- hormonalne tło kobiety;
- obecność lub brak sztucznej inseminacji przed tym doświadczeniem i ich wyniki.
Jeśli wystąpi ciężka reakcja alergiczna lub inne skutki uboczne na leki wspomagające fazę lutealną, należy skonsultować się ze specjalistą.
Lekarz dobierze odpowiedni lek zastępczy. Lek należy odstawiać stopniowo, zmniejszając dawkę. Nagłe odwołanie lub pominięcie dawki jest niedopuszczalne, ponieważ zagraża bezpieczeństwu ciąży.
Duphaston po przeniesieniu
Ten lek jest również analogiem ludzkiego progesteronu. Duphaston po transferze zarodków pomaga utrzymać ciążę, zapewnia pomyślny kurs. Stosowanie tego leku jest uważane za normalne w protokołach zapłodnienia in vitro. Progesteron zwiększa szanse na pomyślne wszczepienie komórki jajowej do endometrium macicy.
Dufaston należy do grupy retroprogesteronów. Leki te, stosowane jako wspomaganie fazy lutealnej w zapłodnieniu in vitro, wykazują silne działanie progestagenowe, ale słabe działanie androgenne.
Daje im to szereg korzyści:
- brak feminizacji dziecka płci męskiej;
- brak maskulinizacji narządów układu rozrodczego u dziecka płci żeńskiej;
- nie wpływa na wątrobę;
- nie wpływa na krzepliwość krwi;
- nie powoduje wysypki, hirsutyzmu, zmiany głosu w stosunku do mężczyzny;
- nie wpływa na procesy metaboliczne (nie zmienia stężenia glukozy we krwi, a także jej widma lipidowego);
- brak wpływu na układ przysadkowo-jajnikowy;
- nie powoduje zaniku nadnerczy.
Ze względu na obecność tych właściwości lekarze aktywnie przepisują Duphaston po przeniesieniu podczas sztucznego zapłodnienia. Jest to dydrogesteron z grupą metylową w pozycji 10 w ludzkim progesteronie).
Ta zmieniona struktura molekularna umożliwia łatwiejsze wchłanianie leku Duphaston podczas spożycia. Stosowanie leku w dawce od 20 do 30 mg stymuluje fazę sekrecji w endometrium. W ten sposób dydrogesteron wspomaga ciążę.
Stosowanie leku rozpoczyna się od momentu przeniesienia zarodka w dawce od 30 do 60 mg na dobę. Odbiór trwa do 12 tygodnia ciąży. W przypadku zagrożenia leczenie przedłuża się do 20 tygodni.
Dufaston jest całkowicie bezpieczny dla płodu. Brak działania teratogennego został potwierdzony masą badań, dlatego lek jest szeroko stosowany jako wsparcie sztucznej inseminacji.
Analogi leków na utrzymanie ciąży
Po zapłodnieniu in vitro konieczne jest uzupełnienie braku naturalnego estradiolu. Aby to zrobić, użyj leku Proginova. Zawiera syntetyczny estradiol (walerianian estradiolu), który umożliwia płód przyczepić się do ściany macicy.
Postać dawkowania leku to drażetka do podawania doustnego. Schemat stosowania jest opracowywany indywidualnie przez specjalistę ds. płodności odpowiedzialnego za ciążę, z uwzględnieniem wszystkich przeciwwskazań i wyników badań.
Proginova nie jest przepisywana w następujących przypadkach:
- z endometriozą;
- jeśli występują złośliwe nowotwory wątroby;
- z cukrzycą dowolnego typu;
- ze zwiększoną zdolnością krzepnięcia krwi;
- jeśli kobieta w ciąży ma nadwagę.
Nie można samodzielnie anulować leku, ponieważ może to mieć konsekwencje aż do przerwania ciąży. Dawka jest stopniowo zmniejszana, indywidualny kurs jest obliczany przez lekarza.
Innym lekiem progesteronowym jest Crinon. Dostępny jest w postaci czopków lub żelu. Najczęściej przepisywane są świece, ich użycie jest łatwiejsze. Lek można stosować raz dziennie, co jest wygodniejsze dla pacjentów niż wielokrotne dawki.
Wniosek
Receptę leku musi przeprowadzić lekarz. Niedopuszczalne jest samodzielne podawanie, zastępowanie leku podobnym, zmiana schematu lub całkowite anulowanie go. Samoleczenie w tym przypadku grozi zakłóceniem długo oczekiwanej ciąży.
Wideo: Zarządzanie ciążą po zapłodnieniu in vitro