Πολύδυμη κύηση μετά από εξωσωματική γονιμοποίηση. Δίδυμα μετά την εξωσωματική γονιμοποίηση: όλα τα πλεονεκτήματα και τα μειονεκτήματα της «διπλής επιτυχίας.
Αιτίες και πιθανότητα απόκτησης διδύμων κατά τη διάρκεια της εξωσωματικής γονιμοποίησηςΓια να αυξηθεί η αποτελεσματικότητα της διαδικασίας εξωσωματικής γονιμοποίησης (in vitro γονιμοποίηση) και μερικές φορές απλώς για να προκληθεί ωορρηξία σε ανωορρηκτικές μορφές υπογονιμότητας, πρέπει να καταφύγουμε σε ορμονική διέγερση, η οποία έχει ως αποτέλεσμα όχι ένα, αλλά πολλά ωάρια.
Μετά την εξωσωματική γονιμοποίηση, λαμβάνονται πολλά έμβρυα. Εάν δύο έμβρυα μεταφερθούν στη μήτρα, μπορούν να αποκτηθούν αδελφικά δίδυμα.
Η πιθανότητα να γεννηθούν δίδυμα μετά την εξωσωματική γονιμοποίηση είναι αρκετά υψηλή και αυτός είναι ένας από τους λόγους για τη δυσαρέσκεια με τα αποτελέσματα της διαδικασίας.
Η γέννηση, η γέννηση και τα πρώτα στάδια της ζωής τέτοιων παιδιών, κατά κανόνα, έχουν δυσκολίες.
Μερικά στατιστικά στοιχεία. Κατά τη μεταφορά δύο εμβρύων (στις ανεπτυγμένες χώρες, ο αριθμός αυτός καθορίζεται από το νόμο, όπως σε πολλές κλινικές στη Ρωσία που σέβονται τη φήμη τους), το ποσοστό εγκυμοσύνης είναι 40-45%, κατά τη μεταφορά ενός εμβρύου, 35-38%. Παράλληλα, η πιθανότητα να γεννηθούν δίδυμα μετά την εξωσωματική γονιμοποίηση στην πρώτη περίπτωση είναι 32%. Στη δεύτερη περίπτωση, ο κίνδυνος να συλληφθούν δίδυμα ως αποτέλεσμα της εξωσωματικής γονιμοποίησης είναι μόνο 0,8%.
Αυτά τα δεδομένα επιβεβαιώνονται από πολλούς συγγραφείς. Έτσι, μια ελαφρά μείωση του ποσοστού εγκυμοσύνης κατά τη μεταφορά ενός εμβρύου αντισταθμίζεται με τη λήψη φυσιολογικής εγκυμοσύνης μονήρους. Και αυτό ακριβώς είναι το κύριο καθήκον της ΤΕΧΝΗΣ.
Η χρήση του ευρωπαϊκού προτύπου για τον περιορισμό του αριθμού των μεταφερόμενων εμβρύων στο VitroClinic σας επιτρέπει να ελαχιστοποιήσετε τον κίνδυνο πολύδυμης εγκυμοσύνης.Αν όλα είναι αρκετά ξεκάθαρα αδερφικά δίδυμα, τότε δεν είναι όλα τόσο απλά με μονοζυγωτικά δίδυμα ή, ακόμα πιο σπάνια, τρίδυμα μετά από εξωσωματική γονιμοποίηση. Αυτή είναι πράγματι μια σπάνια κατάσταση. Και, παρόλα αυτά, τα στατιστικά στοιχεία της γέννησης τέτοιων παιδιών δείχνουν αύξηση από 0,42% (στο γενικό πληθυσμό) σε 1,2-8,9% (σύμφωνα με διαφορετικούς συγγραφείς) μετά τη χρήση ART.
Πολλοί συγγραφείς δείχνουν τη σχέση μεταξύ της αύξησης της γέννησης μονοζυγωτικών διδύμων (MZB) με τις συνθήκες καλλιέργειας και διάφορους χειρισμούς με έμβρυα. Πράγματι, οι πρώτες ημέρες, ακόμη και οι ώρες ανάπτυξης, είναι πολύ ευάλωτες και η παρουσία εμβρύων σε επαρκώς στρεσογόνες συνθήκες δεν μπορεί παρά να τα επηρεάσει. μελλοντική μοίρα. Ως εκ τούτου, οι περισσότεροι συγγραφείς προτείνουν μια σχέση μεταξύ της διάρκειας της καλλιέργειας και της εμφάνισης του MZB.
 Η μεταφορά στην τρίτη ημέρα σε σύγκριση με την εκτεταμένη καλλιέργεια (πέμπτη ημέρα) έδωσε υψηλότερο ποσοστό γέννησης MZB. Οι συγγραφείς βρήκαν 4 περιπτώσεις MZB (1,57%) κατά τη μεταφορά βλαστοκύστης. Ταυτόχρονα, τα αποτελέσματα έδειξαν ότι το ποσοστό εγκυμοσύνης την 5η ημέρα ήταν 67,8 σε σύγκριση με το 36% της μεταφοράς την ημέρα 3, και σημειώθηκε ότι, δεδομένων αυτών των αποτελεσμάτων, μια τέτοια αύξηση στο ποσοστό της MZB μπορεί να παραμεληθεί .
Η μεταφορά στην τρίτη ημέρα σε σύγκριση με την εκτεταμένη καλλιέργεια (πέμπτη ημέρα) έδωσε υψηλότερο ποσοστό γέννησης MZB. Οι συγγραφείς βρήκαν 4 περιπτώσεις MZB (1,57%) κατά τη μεταφορά βλαστοκύστης. Ταυτόχρονα, τα αποτελέσματα έδειξαν ότι το ποσοστό εγκυμοσύνης την 5η ημέρα ήταν 67,8 σε σύγκριση με το 36% της μεταφοράς την ημέρα 3, και σημειώθηκε ότι, δεδομένων αυτών των αποτελεσμάτων, μια τέτοια αύξηση στο ποσοστό της MZB μπορεί να παραμεληθεί .
Ορισμένοι συγγραφείς έχουν δείξει υψηλότερο κίνδυνο MZD εάν οι μεταφερθείσες βλαστοκύστεις ελήφθησαν μετά από ICSI, υποβοηθούμενη εκκόλαψη ή PGD (προεμφυτευτική γενετική διάγνωση).
Όλες αυτές οι διαδικασίες οδηγούν στο σχηματισμό μιας τρύπας στο κέλυφος του εμβρύου, η οποία μπορεί να επηρεάσει την ακεραιότητα του ECM, αλλά γιατί, λοιπόν, σε όλους τους ασθενείς μετά από ICSI, εκκόλαψη και PGD, δεν γεννιέται MZB, αλλά ταυτόχρονα μπορεί να εμφανιστούν σε κλασικές επιλογές εξωσωματικής γονιμοποίησης που δεν περιλαμβάνουν χειρισμούς με τα κελύφη του εμβρύου. Επιπλέον, αύξηση της MZB σημειώνεται και κατά τη διαδικασία της τεχνητής γονιμοποίησης, η οποία γενικά δεν περιλαμβάνει το στάδιο της in vitro καλλιέργειας εμβρύων.
Άλλοι συγγραφείς υποστηρίζουν ότι η ίδια η διέγερση των ωοθηκών μπορεί να οδηγήσει σε αύξηση της γέννησης MZB. Το αποτέλεσμα της αύξησης του MZB διαπιστώθηκε με την κατάργηση του από του στόματος αντισυλληπτικάκαι εγκυμοσύνη τους πρώτους 3 μήνες. Ορισμένες μελέτες σημειώνουν την επίδραση της κιτρικής κλομιφαίνης στο επίπεδο της MZB. Το 1987, πραγματοποιήθηκαν εργασίες που έδειξαν ότι η τεχνητή πρόκληση ωορρηξίας μπορεί να είναι ο πρώτος βιολογικός μηχανισμός που επηρεάζει την εμφάνιση του MZD.
Έτσι, σχεδόν όλοι οι συγγραφείς συμφωνούν ότι η αιτιολογία της εμφάνισης της MZD σχετίζεται περισσότερο με τη χρήση γοναδοτροπινών στην πρακτική της ART παρά με συνθήκες εργαστηριακής καλλιέργειας και μικροχειρισμούς με έμβρυα.
Συμπερασματικά, πρέπει να ειπωθεί ότι η πολυετής εμπειρία στην τεκνοποίηση μετά από μεθόδους ART δεν έχει αποσαφηνίσει οριστικά τους λόγους για την εμφάνιση μονοζυγωτικών διδύμων. Η γέννηση ενός παιδιού είναι ένα θαύμα και η εμφάνιση διδύμων, ακόμη περισσότερο παρόμοιος φίλοςαπό την άλλη σαν δύο σταγόνες νερό, ένα θαύμα διπλά, γιατί "θαύμα" λέμε οτιδήποτε δεν μπορούμε να σηκώσουμε μια ξεκάθαρη εξήγηση.
Οι ειδικοί μας
Σχετικά με το πώς να συμπεριφέρεστε κατά τη διάρκεια της πολύδυμης εγκυμοσύνης και του τοκετού, ο ανταποκριτής του περιοδικού " Γυναικεία Υγεία"(6/2000) λέει ο μαιευτήρας-γυναικολόγος του μαιευτηρίου Kirov 24 Inna Lvovna KOSYGINA.
6-12 μηνών
απουσία εγκυμοσύνης
λόγος για επίσκεψη σε γιατρό.
αναλογία 50/50
αρσενικό και θηλυκό
παράγοντες υπογονιμότητας
σε συνδυασμό με. Κλινική ΜΑΜΑ
ξεπερνά με επιτυχία
τις πιο δύσκολες περιπτώσεις
αρσενικό, θηλυκό και
συνδυασμένη υπογονιμότητα.
Έχουμε ήδη βοηθήσει το 5586
άντρες και γυναίκες!
«
Η υπογονιμότητα δεν είναι πρόταση!
Αυτό είναι σημάδι ότι αυτό το ζευγάρι,αυτή η οικογένεια χρειάζεται βοήθεια
να γίνουν γονείς.
Και είναι σίγουρο
γίνομαι! Το κύριο πράγμα είναι στην ώρα του
πήγαινε στο γιατρό, σώσε
χρόνος, δύναμη για εγκυμοσύνη,
γεννώντας και μεγαλώνοντας παιδιά! » Βικτόρια Ζαλέτοβα επικεφαλής ιατρός της Κλινικής ΜΑΜΑ
"Πλήρης κύκλος"
IVF στην Κλινική ΜΑΜΑ:
- επισκόπηση;
- λήψη κυττάρων?
- γονιμοποίηση;
- διάγνωση εγκυμοσύνης?
- υποστήριξη εγκυμοσύνης!
Τα ζευγάρια στη Ρωσία χρειάζονται θεραπεία εξωσωματικής γονιμοποίησης.
Ποσοστό εγκυμοσύνης
στην Κλινική ΜΑΜΑ.
μωρά έχουν ήδη γεννηθεί
ως αποτέλεσμα θεραπείας στην Κλινική ΜΑΜΑ!
Αν θέλετε να αξιολογήσετε τις αναπαραγωγικές σας ικανότητες ή χρειάζεστε ήδη θεραπεία, ελάτε στην Κλινική ΜΑΜΑ! Βοηθάμε!
Η Inna Lvovna KOSYGINA, μαιευτήρας-γυναικολόγος του Μαιευτηρίου Kirov 24, λέει στην ανταποκρίτρια του περιοδικού Women's Health για το πώς να συμπεριφέρεσαι κατά τη διάρκεια της πολύδυμης εγκυμοσύνης και του τοκετού:
- Δίδυμα ή μέχρι τρία μωρά ... Πόσο συχνά συμβαίνει ένα τέτοιο θαύμα και τι επηρεάζει το γεγονός ότι δεν αναπτύσσονται ένα, αλλά δύο ή περισσότερα έμβρυα στη μήτρα της μητέρας;
- Σήμερα, η γέννηση διδύμων συμβαίνει μία φορά στις σαράντα, ενώ νωρίτερα - σε πενήντα γεννήσεις, και σύμφωνα με στατιστικά στοιχεία που διατηρούνται στη Δύση, πιστεύεται ότι δύο στις εκατό οικογένειες περιμένουν «διπλή» ευτυχία. Στις αρχές της δεκαετίας του '80, μόνο μία έγκυος γυναίκα στις εκατό μπορούσε να υπολογίζει σε τέτοια χαρά. Αυτό εξηγείται από τους εξής λόγους: πρώτον, σήμερα όλο και περισσότερες γυναίκες αναβάλλουν τη γέννηση παιδιών σε μεταγενέστερη ημερομηνία. Και με την ηλικία αυξάνεται η συγκέντρωση μιας ορμόνης όπως η FSH στο αίμα τους, η οποία διεγείρει την ωρίμανση του ωαρίου. Έτσι, πολλά ωάρια έτοιμα για γονιμοποίηση μπορούν να ωριμάσουν αμέσως ταυτόχρονα. Δεύτερον, εάν μια γυναίκα δεν μπορεί να μείνει έγκυος Φυσικά, απευθύνεται σε κέντρα αναπαραγωγής, όπου υποβάλλεται σε ορμονική θεραπεία, η οποία επίσης συχνά έχει ως αποτέλεσμα την ωρίμανση αρκετών ωαρίων.
Υπάρχει ένα άλλο πολύ ενδιαφέρον σημείο: τα δίδυμα μπορούν να γεννηθούν με δύο τρόπους: είτε ένα γονιμοποιημένο ωάριο χωρίζεται σε πολύ πρώιμο στάδιο, είτε δύο ωάρια γονιμοποιούνται ταυτόχρονα. Στην πρώτη περίπτωση, τα δίδυμα ονομάζονται πανομοιότυπα και η πιθανότητα γέννησής τους είναι περίπου 25 στα 100 δίδυμα, ενώ τα υπόλοιπα 75 είναι αδερφικά δίδυμα και μερικές φορές μοιάζουν μεταξύ τους όχι περισσότερο από έναν συνηθισμένο αδελφό και αδελφή.
- Πότε μπορεί μια γυναίκα να μάθει ότι θα κάνει περισσότερα από ένα παιδιά;
- Όχι πολύ καιρό πριν - πριν από περίπου 25 χρόνια - ότι δεν θα γεννιόταν ένα, αλλά πολλά μωρά, θα μπορούσε να γίνει γνωστό μόνο κατά τον τοκετό ή όχι νωρίτερα από την 20η εβδομάδα της εγκυμοσύνης. Οι σημερινές μέλλουσες μητέρες μπορούν να μάθουν πόσα παιδιά να περιμένουν ήδη από την 7η-10η εβδομάδα της εγκυμοσύνης: ακούγοντας τον καρδιακό τόνο και τον υπέρηχο μπορούν να το κάνουν αυτό.
- Διαφέρει η διαχείριση της εγκυμοσύνης μιας γυναίκας που φέρει πολλά μωρά κάτω από την καρδιά της από την παρακολούθηση μιας εγκύου με έναν «συνηθισμένο» αριθμό μωρών;
- Αναμφίβολα. Μόλις ο γιατρός της προγεννητικής κλινικής διαπιστώσει ότι η μέλλουσα μητέρα περιμένει δίδυμα, ή και τρίδυμα, την εγγράφει στην κατηγορία των εγκύων με υψηλό βαθμό κινδύνου. Σε αντίθεση με τη γυναίκα που είναι έγκυος με ένα παιδί, μια έγκυος με δίδυμα θα πρέπει να υποβληθεί σε περισσότερες προληπτικές εξετάσεις: μετά από 20 εβδομάδες - μία φορά κάθε δύο εβδομάδες και κάθε εβδομάδα - μετά από 30 εβδομάδες.
- Ποια είναι η διαφορά μεταξύ εγκυμοσύνης με πολλά παιδιά;
- Οι γυναίκες που κυοφορούν περισσότερα από ένα παιδιά έχουν υψηλότερο κίνδυνο τοξίκωσης, τόσο στα αρχικά στάδια όσο και μετά την 20ή εβδομάδα. Το επίπεδο των ορμονών στο αίμα είναι πολύ υψηλότερο από ό,τι κατά τη διάρκεια της κανονικής εγκυμοσύνης, και ως εκ τούτου, οι πολλαπλές μητέρες είναι πιο επιρρεπείς στην πρωινή ναυτία. Επιπλέον, η πιθανότητα εμφάνισης κιρσών λόγω αύξησης βάρους είναι υψηλή και το φορτίο στον καρδιακό μυ αυξάνεται τρεις έως τέσσερις φορές. Πολύ πιο συχνά απ' ό,τι στις μονήρες κυήσεις, οι μέλλουσες μητέρες πολλών παιδιών υποφέρουν από έλλειψη σιδήρου.
- Φυσικά. Πρώτον, πρέπει να θυμούνται την πρόσθετη διατροφή. Το γεγονός είναι ότι στην περίπτωση της αναμονής διδύμων, ο όγκος του στομάχου της μέλλουσας μητέρας μειώνεται λόγω της συμπίεσης του από την τεντωμένη μήτρα. Για το λόγο αυτό, τα γεύματα θα πρέπει να χωρίζονται σε έξι μικρές μερίδες, που θα περιλαμβάνουν τροφές πολύτιμες για τον οργανισμό μιας εγκύου.
Επιπλέον, η συνήθης δόση των σωστών ουσιών πολλαπλασιάζεται αν περιμένετε δίδυμα, επί δύο, επί τρία, εάν περιμένετε τρίδυμα κ.λπ. Για παράδειγμα, για να «καλύψετε» την ημερήσια απαίτηση σε ασβέστιο, η οποία κατά τη διάρκεια μιας φυσιολογικής εγκυμοσύνης είναι 1.280-1.300 mg ημερησίως, δηλαδή περίπου 200 ml αποβουτυρωμένο γάλα ή 110 g σολομού με κόκαλα από μια κονσέρβα, πρέπει να πολλαπλασιάσετε 200 ml. γάλα ή 110 γρ ψάρι ανά δύο . Αποδεικνύεται ότι μια μητέρα που περιμένει δίδυμα πρέπει να φάει είτε 220 γραμμάρια σολομού είτε να πίνει 400 ml γάλα κατά τη διάρκεια της ημέρας.
Και μερικές ακόμη συμβουλές που σχετίζονται άμεσα με τη διατροφή.
Δεδομένου ότι μια έγκυος γυναίκα έχει έλλειψη σιδήρου, δεν πρέπει μόνο να λαμβάνει σκευάσματα που περιέχουν σίδηρο που συνταγογραφούνται από γιατρό, αλλά και να αναπληρώνει το σώμα της με σίδηρο με φυσικό τρόπο. Ακολουθούν τροφές που το περιέχουν σε μεγάλες ποσότητες: δημητριακά, μοσχαρίσιο κρέας, συκώτι και άλλα παραπροϊόντα, σαρδέλες, γογγύλια, αγκινάρες, πεπόνια, πατάτες ψητές στο τζάκετ, σπανάκι, σόγια, μελάσα, αποξηραμένα λαχανικά. Και για τον λόγο ότι τα αγγεία είναι υπερφορτωμένα, η βιταμίνη C πρέπει επίσης να καταναλώνεται καθημερινά.
Για να λαμβάνετε τη σωστή ποσότητα βιταμίνης C την ημέρα, πρέπει να τρώτε τουλάχιστον δύο από τις ακόλουθες τροφές: 1 γκρέιπφρουτ, 1 ποτήρι χυμό γκρέιπφρουτ, τρία μέτρια πορτοκάλια, ένα μάνγκο, δύο μεγάλες ντομάτες, 100 γραμμάρια χυμό λαχανικών, ένα κουδούνι πιπέρι, μισό φλιτζάνι βραστό χρωματιστό λάχανο.
Και πιθανότατα ο γιατρός θα σας συνταγογραφήσει φολικό οξύσε ταμπλέτες ή σε σύμπλοκα βιταμινών, καθώς είναι απαραίτητο για τη φυσιολογική ανάπτυξη των ιστών.
Θα πρέπει επίσης να ληφθεί υπόψη ότι η μέλλουσα μητέρα των διδύμων χρειάζεται επιπλέον ξεκούραση: βάλτε τον σύζυγό σας και άλλα μέλη του νοικοκυριού στις δουλειές του σπιτιού, αντί να στέκεστε στη σόμπα για ώρες, αγοράστε κατεψυγμένα λαχανικά, ημικατεργασμένα προϊόντα υψηλής ποιότητας.
Με την πρώτη ευκαιρία (τουλάχιστον 2-3 ώρες την ημέρα), πάρτε μια θέση ανάκλισης και βάλτε τα πόδια σας σε μια υπερυψωμένη πλατφόρμα για να ανακουφίσετε την ένταση και την πίεση από τον τράχηλο. Μπορεί να έχει νόημα να πάτε σε άδεια μητρότητας νωρίτερα από ό,τι κατά τη διάρκεια μιας κανονικής εγκυμοσύνης ή ακόμα και να αφήσετε τη δουλειά για λίγο.
Η υπερβολική κινητικότητα και η σωματική δραστηριότητα είναι επιβλαβείς και ίσως το μόνο ασφαλές άθλημα δεδομένη κατάσταση- αυτό είναι κολύμπι, και στη συνέχεια μόνο αφού συμβουλευτείτε έναν γιατρό. Για τον ίδιο λόγο, να είστε προσεκτικοί με τα προγεννητικά μαθήματα, να αποφεύγετε αυτά που είναι πολύ ενεργά στις προγεννητικές ασκήσεις.
- Είναι αλήθεια αυτό πολύδυμη εγκυμοσύνη, κατά κανόνα, τελειώνει με πρόωρο τοκετό και είναι δυνατόν να ασφαλιστείτε για αυτό;
- Πράγματι, ένα διπλό ή και τριπλό φορτίο στη μήτρα συχνά οδηγεί στο γεγονός ότι το στόμιο της μήτρας αρχίζει να ανοίγει μπροστά από το χρόνο και αρχίζουν οι συσπάσεις.
Για αυτόν τον λόγο, τα περισσότερα από τα δίδυμα γεννιούνται πρόωρα - κάπου μετά την 37η εβδομάδα, και μόνο το 10% των διδύμων «στέκεται» μέχρι τις προβλεπόμενες 40 εβδομάδες. Και το κύριο καθήκον του γιατρού που οδηγεί μια τέτοια έγκυο γυναίκα είναι να «κρατήσει» τα μωρά στη μήτρα της μητέρας για όσο το δυνατόν περισσότερο.
Έτσι, για παράδειγμα, εάν υπάρχει κίνδυνος πρόωρου ανοίγματος του στομίου της μήτρας, εφαρμόζεται ράμμα σε αυτό ή τοποθετείται ειδικός μαλακός δακτύλιος σιλικόνης στον τράχηλο. Αφαιρούνται λίγο πριν τον τοκετό. Εάν είναι απαραίτητο, μια γυναίκα στέλνεται σε νοσοκομείο υπό συνεχή επίβλεψη και προσπαθούν να σταματήσουν τις πρόωρες συσπάσεις με φάρμακα.
Είναι δυνατή η γέννηση διδύμων ή περισσότερων μόνο με καισαρική τομή;
- Καθόλου, κάθε δεύτερο δίδυμο γεννιέται σήμερα χωρίς επέμβαση. Κατά κανόνα, μια επέμβαση σχεδιάζεται εάν υπάρχει οπή και εγκάρσια παρουσίαση του εμβρύου ή εάν η μήτρα είναι ήδη αδύναμη και δεν μπορεί πλέον να «κρατήσει» τα παιδιά. Στην τελευταία περίπτωση, κατά προτίμηση καισαρική τομήεάν το βάρος των παιδιών δεν ξεπερνά τα 1800 g, καθώς είναι πολύ αδύναμα και μπορεί να μην αντέξουν τον φυσικό τοκετό. Η επέμβαση σχεδιάζεται επίσης σε περίπτωση οποιασδήποτε ασθένειας της μητέρας: καρδιά, νεφρά κ.λπ. Όσο για τη χειρουργική επέμβαση απευθείας στον τοκετό, καταφεύγει με απροσδόκητες επιπλοκές, για παράδειγμα, όταν ένα έμβρυο εμποδίζει την έξοδο ενός άλλου.
«Λένε ότι το πιο δυνατό δίδυμο είναι το πρώτο που γεννιέται, είναι αλήθεια;»
- Αυτά είναι μύθοι. Ένας από τους βασικούς ρόλους στο ποιος θα γεννηθεί πιο γρήγορα είναι η θέση του εμβρύου. Παρόλο που το δεύτερο παιδί μπορεί πράγματι να δυσκολευτεί περισσότερο γιατί, για παράδειγμα, αφού το πρώτο παιδί φύγει από τη μήτρα, γίνεται πιο ευρύχωρο και το δεύτερο μωρό μπορεί να πάρει μια θέση που εμποδίζει φυσικός τοκετός. Όσο για τους δυνατούς και τους αδύναμους... Κάθε δίδυμο αρχικά «δεν φτάνει» το βάρος ενός μόνο νεογέννητου κατά μέσο όρο 1000 g, και η διαφορά βάρους μεταξύ των μωρών από τη μία μήτρα μπορεί να κυμαίνεται από 100 έως 500 g.
Η κατάσταση όταν μια γυναίκα μένει έγκυος με όχι ένα, αλλά ταυτόχρονα με πολλούς μελλοντικούς μικρούς άντρες δεν είναι τόσο σπάνιο φαινόμενο και εμφανίζεται σε περίπου 0,7 - 1,5% των περιπτώσεων του συνολικού αριθμού κυήσεων. Πρέπει να σημειωθεί ότι η δίδυμη κύηση αποτελεί το 99% του συνόλου των πολύδυμων κυήσεων και το 1% είναι τρίδυμη κύηση. Αν και το τετραπλό, δεν αποκλείονται πέντε.
Οι γιατροί πιστεύουν ότι ο μέγιστος αριθμός εμβρύων που μπορούν να φέρουν οι γυναίκες χωρίς να θέσουν σε κίνδυνο την υγεία τους και την υγεία των παιδιών είναι 6. Ένα ενδιαφέρον γεγονός είναι ότι στην αφρικανική ήπειρο παρατηρείται μεγαλύτερος αριθμός πολύδυμων κυήσεων, ενώ στην Κίνα και την Ιαπωνία, δίδυμα / τα τρίδυμα είναι σπάνια.
Εγκυμοσύνη με δίδυμα, τρίδυμα...
Πολύδυμη κύηση ονομάζεται αυτή όταν πολλά έμβρυα αναπτύσσονται και μεγαλώνουν ταυτόχρονα στο έμβρυο μιας γυναίκας. Η πολύδυμη κύηση ταξινομείται σύμφωνα με διάφορους παράγοντες. Ανάλογα με τον αριθμό των εμβρύων, η εγκυμοσύνη διακρίνεται από δίδυμα, τρίδυμα, τετράδυμα κ.ο.κ. Σημασία έχει και ο αριθμός των γονιμοποιημένων ωαρίων, δηλαδή είναι δυνατή η πολύδυμη κύηση, μονή και διπλή.
Αδελφικά δίδυμαεμφανίζεται συχνότερα και η συχνότητά του είναι 70%. Ο μηχανισμός εμφάνισης αδελφικών διδύμων είναι ότι ωριμάζουν 2 ωάρια στην ωοθήκη ή στις ωοθήκες ταυτόχρονα, τα οποία μπορούν να συναντηθούν με σπερματοζωάρια τόσο κατά τη διάρκεια μιας σεξουαλικής επαφής όσο και ως αποτέλεσμα δύο επαφών, με την προϋπόθεση ότι η περίοδος μεταξύ τους δεν είναι πλέον από 7 ημέρες.
Η γονιμοποίηση δύο ωαρίων είναι δυνατή από σπερματοζωάρια τόσο του ενός συντρόφου όσο και (όχι και τόσο σπάνια) από δύο άνδρες. Ένα καλό παράδειγμα τέτοιας γονιμοποίησης είναι η ταινία "Κούκος". Εάν τα πανομοιότυπα δίδυμα έχουν ακριβώς το ίδιο σύνολο γονιδίων και είναι σαν δύο σταγόνες νερό, τότε η ομοιότητα των αδελφικών παιδιών είναι μόνο γενική, όπως μεταξύ αδελφών και αδελφών που γεννήθηκαν σε διαφορετικούς χρόνους.
πανομοιότυπα δίδυμαπάντα του ίδιου φύλου, ενώ τα ετερόζυγα παιδιά είναι διαφορετικών φύλων. Με μια αδελφική πολύδυμη κύηση, κάθε έμβρυο έχει τον προσωπικό του πλακούντα και το άμνιο, επομένως μια τέτοια εγκυμοσύνη ονομάζεται διχοριαία διαμνιακή. Σε περίπτωση πανομοιότυπης εγκυμοσύνης, το ωάριο χωρίζεται σε πολλά μετά τη γονιμοποίηση. Ανάλογα με τη χρονική περίοδο που χωρίζεται το αυγό, διακρίνονται τα ακόλουθα:
- διχοριονικά διαμνιακά πανομοιότυπα δίδυμα (ο διαχωρισμός συνέβη στο στάδιο της προώθησης του γονιμοποιημένου ωαρίου μέσω του σωλήνα στη μήτρα - τις πρώτες 3 ημέρες).
- μονοχοριακά διαμνιακά πανομοιότυπα δίδυμα (η διαίρεση έγινε εντός 3-8 ημερών μετά τη σύλληψη, ενώ σχηματίζονται 2 έμβρυα, το καθένα στο δικό του αμνίο, αλλά με κοινό χόριο / πλακούντα).
- μονοχοριακά μονοαμνιακά δίδυμα (διαίρεση του ωαρίου σε διάστημα 8-13 ημερών μετά τη γονιμοποίηση, ενώ τα έμβρυα έχουν κοινό χορίο και βρίσκονται σε κοινή εμβρυϊκή κύστη).
- Σιάμ ή συντηγμένα δίδυμα, όταν η διαίρεση συνέβη αργότερα από 13 ημέρες (τέτοια δίδυμα μπορούν να αναπτυχθούν μαζί με τα οστά της ουράς, της οσφυϊκής μοίρας της σπονδυλικής στήλης, του θώρακα ή του κρανίου).
Η πρόγνωση εγκυμοσύνης / τοκετού είναι δυσμενέστερη στην περίπτωση των μονοχοριακών μονοαμνιακών διδύμων.
Γιατί συμβαίνει πολύδυμη κύηση;
Υπάρχουν πολλοί παράγοντες που προδιαθέτουν για τη σύλληψη διδύμων:
Κληρονομικότητα
Αυτός ο παράγοντας θεωρείται ο πιο αδιαμφισβήτητος. Εάν οι σύζυγοι είχαν δίδυμα σε σχέση, τότε η πιθανότητα εγκυμοσύνης με πολλά έμβρυα αυξάνεται αρκετές φορές. Επιπλέον, παρατηρείται ότι η εγκυμοσύνη με δίδυμα μεταδίδεται μέσω της γενιάς.
Ηλικία της γυναίκας
Σημειώνεται ότι όσο μεγαλύτερη είναι μια γυναίκα, τόσο μεγαλύτερες είναι οι πιθανότητες να μείνει έγκυος σε δίδυμα ή τρίδυμα. Αυτό το όριο ηλικίας είναι η 35η επέτειος, δηλαδή, την παραμονή της προεμμηνόπαυσης και την έναρξη της εμμηνόπαυσης, δεν συμβαίνουν όλοι οι εμμηνορροϊκοί κύκλοι με την ωορρηξία. Με τη σειρά τους, οι κύκλοι ανωορρηξίας εναλλάσσονται με εκείνους που προκαλούν ωορρηξία, όταν εμφανίζεται ένα κύμα ορμονών, εμφανίζεται μια ισχυρή διέγερση της ωορρηξίας, ως αποτέλεσμα της οποίας ωριμάζουν 2 ή περισσότερα ωάρια ταυτόχρονα.
Διέγερση της ωορρηξίας
Κατά τη συνταγογράφηση θεραπείας υπογονιμότητας, κατά κανόνα, χρησιμοποιήστε ορμονικά σκευάσματαδιεγείροντας την ωρίμανση των ωοθυλακίων (κλομιφαίνη ή γοναδοτροπίνη). Υπό την επίδραση αυτών των φαρμάκων, πολλά ωοθυλάκια μπορούν να ωριμάσουν ταυτόχρονα.
Ορμονική αντισύλληψη
Συχνά, η πολύδυμη κύηση οφείλεται στη χρήση συνδυασμένων από του στόματος αντισυλληπτικών. Μετά τη διακοπή του φαρμάκου, οι «κοιμώμενες» ωοθήκες ενεργοποιούνται και αρχίζουν να συνθέτουν γρήγορα τις δικές τους ορμόνες, γεγονός που οδηγεί στην ωρίμανση πολλών ωαρίων. Αυτή η κατάσταση ονομάζεται φαινόμενο ανάκαμψης.
τεχνητή γονιμοποίηση
Η ανάπτυξη των αναπαραγωγικών τεχνολογιών, ιδιαίτερα της εξωσωματικής γονιμοποίησης, είναι μία από τις αιτίες της πολύδυμης εγκυμοσύνης. Το συμπέρασμα είναι ότι μετά την "in vitro σύλληψη", καλλιεργούνται αρκετά αναπτυγμένα αυγά, τα οποία, σε ποσότητα έως και 4 τεμαχίων, φυτεύονται με τη μητέρα. Αν τη δεκαετία του '80 το ποσοστό των πολύδυμων κυήσεων μετά τη χρήση τεχνολογιών υποβοηθούμενης αναπαραγωγής έφτανε τις 30, τότε σήμερα είναι 50%.
Ισοτιμία
Τις περισσότερες φορές, πολύδυμες κυήσεις συμβαίνουν σε πολύ εγκυμονούσες γυναίκες. Επιπλέον, σημειώθηκε ότι όσο μεγαλύτερος είναι ο αριθμός των γεννήσεων στην ιστορία, τόσο μεγαλύτερες είναι οι πιθανότητες να γίνει μια γυναίκα μητέρα διδύμων ή τριδύμων.
Ποια είναι η διαφορά μεταξύ μιας πολύδυμης εγκυμοσύνης και μιας μεμονωμένης εγκυμοσύνης;
σημάδια δίδυμης εγκυμοσύνης
Τα σημάδια εμφανίζονται από τις πρώτες κιόλας μέρες και στη βάση τους μια γυναίκα μπορεί να υποψιαστεί ότι όχι μόνο ένα μωρό, αλλά δύο αναπτύσσονται στη μήτρα της. Έτσι, τα αρχικά σημάδια της εγκυμοσύνης, όπως:
- αυξημένη όσφρηση, δυσανεξία σε ορισμένες οσμές
- η εμφάνιση πιο έντονης διόγκωσης των μαστικών αδένων
- η πρώιμη εμφάνιση κηλίδων ηλικίας στο πρόσωπο ανησυχεί τη γυναίκα και βιάζεται να κάνει τεστ εγκυμοσύνης.
Και εδώ την περιμένει μια έκπληξη - η δοκιμαστική ταινία είναι πολύ έντονη και λιπαρή. Τα περιγραφόμενα συμπτώματα εξηγούνται από τον διπλασιασμό της hCG, ο οποίος αυξάνει την ένταση των αρχικών σημείων και τη φωτεινότητα της ταινίας μέτρησης.
- Τοξίκωση
Επιπλέον, κατά τη διάρκεια της δίδυμης κύησης, η πρώιμη τοξίκωση ξεκινά πολύ νωρίτερα από ό,τι κατά τη διάρκεια της κανονικής εγκυμοσύνης, διαρκεί σκληρότερα και περισσότερο, έως και 16-17 εβδομάδες. Και υπάρχει λόγος για αυτό το γεγονός. Ο κύριος ένοχος της τοξίκωσης είναι το έμβρυο, και αν υπάρχουν αρκετά από αυτά, αντίστοιχα, τα σημάδια της τοξίκωσης θα είναι πιο έντονα. Εάν κατά τη διάρκεια της γέννησης ενός εμβρύου, μια γυναίκα μπορεί να ενοχληθεί μόνο από καούρα και ναυτία, τότε κατά τη διάρκεια της εγκυμοσύνης με δίδυμα, η δυσφορία εκφράζεται σε έμετο, αυξημένη σιελόρροια, υπερβολική κόπωση και υπνηλία. Μια σπάνια μελλοντική μητέρα καταφέρνει να αποφύγει τις εκδηλώσεις πρώιμης τοξίκωσης, η οποία επίσης διακρίνει τη δίδυμη κύηση από την εγκυμοσύνη με ένα έμβρυο.
Κοιλιά κατά τη διάρκεια της εγκυμοσύνης με δίδυμα
Η κοιλιά αρχίζει να αυξάνεται νωρίτερα, έτσι στις 12 εβδομάδες η μήτρα σε μια μονήρη εγκυμοσύνη προεξέχει ελαφρώς πάνω από τη μήτρα και αν υπάρχουν πολλά έμβρυα, μπορεί σχεδόν να φτάσει στον ομφαλό. Αντίστοιχα, η γυναίκα αρχίζει να αισθάνεται την κίνηση του εμβρύου νωρίτερα, πρώτον, λόγω του σφιξίματος των μωρών, και δεύτερον, λόγω της υπερβολικής έκτασης και λέπτυνσης των τοιχωμάτων της μήτρας.
βάρος δίδυμης εγκυμοσύνης
Το βάρος σε πολύδυμες κυήσεις αξίζει επίσης ιδιαίτερη προσοχή. Η αύξηση βάρους σε μια γυναίκα έγκυο με δίδυμα είναι πιο σημαντική και αυξάνεται γρήγορα από τις πρώτες εβδομάδες.
Διάγνωση ελαττωμάτων του εμβρύου
Ένα άλλο χαρακτηριστικό της δίδυμης εγκυμοσύνης είναι το αποτέλεσμα του «τριπλού τεστ» - η διάγνωση των συγγενών δυσπλασιών των δυσπλασιών του μωρού. Τα δεδομένα της ανάλυσης είναι ενδεικτικά, καθώς η άλφα-εμβρυοπρωτεΐνη, η ανθρώπινη χοριακή γοναδοτροπίνη και το λακτογόνο του πλακούντα συντίθενται σε μεγαλύτερες ποσότητες από ό,τι κατά τη διάρκεια της εγκυμοσύνης από ένα έμβρυο, επομένως τα αποτελέσματα μπορεί να είναι ψευδώς θετικά.
Οίδημα, δύσπνοια
Προεκλαμψία
Η κύηση κατά τη διάρκεια της εγκυμοσύνης με πολλά έμβρυα διαγιγνώσκεται σχεδόν στις μισές περιπτώσεις και αναπτύσσονται νωρίτερα και είναι πιο σοβαρές. Αφενός, αυτό οφείλεται στην αύξηση του BCC και στην αύξηση της σπειραματικής διήθησης στα νεφρά, που προκαλεί αύξηση της αρτηριακής πίεσης, οίδημα και πρωτεϊνουρία, αφετέρου, η εμφάνιση προεκλαμψίας προκαλείται από χρόνιες παθήσεις του τη μητέρα, τα οποία, όπως αναφέρθηκε, επιδεινώνονται στο 100% των περιπτώσεων.
Αναιμία
Επιπλέον, λόγω της αραίωσης του αίματος (αύξηση του όγκου του πλάσματος), η αιμοσφαιρίνη και τα ερυθρά αιμοσφαίρια μειώνονται - ένα σύνηθες φαινόμενο και ονομάζεται φυσιολογική αναιμία κατά τη διάρκεια της εγκυμοσύνης. Ωστόσο, όσο αυξάνεται η διάρκεια της εγκυμοσύνης, η ερυθροποίηση αυξάνεται σε ένταση, η οποία οδηγεί στην εξάντληση της αποθήκης σιδήρου στο σώμα της γυναίκας και ενεργοποιεί τον μηχανισμό της σιδηροπενικής αναιμίας.
δυσκοιλιότητα
Μια υπερβολικά διατεταμένη μήτρα συμπιέζει τα έντερα, έτσι κατά τη διάρκεια της εγκυμοσύνης με δίδυμα, οι γυναίκες συχνά υποφέρουν από δυσκοιλιότητα και ασκούν πίεση στο ουροποιητικό σύστημα, γεγονός που προκαλεί τη συχνή ανάπτυξη πυελονεφρίτιδας κύησης.
Διαχείριση δίδυμης εγκυμοσύνης
Οι γυναίκες που κυοφορούν δίδυμα διατρέχουν υψηλό κίνδυνο και χρειάζονται προσεκτική παρακολούθηση καθ' όλη τη διάρκεια της περιόδου αναμονής των παιδιών. Έτσι, οι επισκέψεις στην προγεννητική κλινική για τέτοιες έγκυες γυναίκες συνταγογραφούνται συχνότερα από ό,τι κατά τη διάρκεια της κανονικής εγκυμοσύνης, κάθε 14 ημέρες έως 28 εβδομάδες και στη συνέχεια κάθε 7 έως 10 ημέρες. Εκτός, άδεια μητρότηταςεκδόθηκε σε λάθος 30 εβδομάδες εγκυμοσύνης, αλλά στις 28 εβδομάδες, και αναρρωτική άδειασυνολικά 160 ημέρες.
Ιδιαίτερη προσοχή πρέπει να δοθεί στη διατροφή των εγκύων. Εάν η αύξηση βάρους κατά τη διάρκεια της εγκυμοσύνης με ένα έμβρυο συνολικά είναι 9-13 κιλά, τότε κατά τη διάρκεια της εγκυμοσύνης με δίδυμα μπορεί να φτάσει τα 20 κιλά. Αντίστοιχα, η ημερήσια περιεκτικότητα σε θερμίδες της δίαιτας αυξάνεται επίσης (έως 4000 - 4500 kcal).
Δεδομένης της αυξημένης ζήτησης για μέταλλα και βιταμίνες, επομένως, συνιστάται η έναρξη λήψης συμπλεγμάτων βιταμινών και μετάλλων από τη στιγμή που επιβεβαιώνεται το γεγονός της πολύδυμης εγκυμοσύνης.
Φολικό οξύ, το οποίο συνταγογραφείται στις πρώτες 12 εβδομάδες της εγκυμοσύνης (βλ.) για την πρόληψη δυσπλασιών του εγκεφάλου και του νωτιαίου μυελού, 0,4 mg / ημέρα, οι έγκυες δίδυμες συνταγογραφούνται 1 mg / ημέρα. Η αναιμία προλαμβάνεται επίσης με τη συνταγογράφηση σκευασμάτων που περιέχουν σίδηρο από 15 έως 20 εβδομάδες, 80 έως 100 mg την ημέρα.
Επιπλοκές
Εκτός από τα αναφερόμενα χαρακτηριστικά και τις επιπλοκές της πολύδυμης εγκυμοσύνης, η δίδυμη κύηση έχει επίσης συγκεκριμένες επιπλοκές:
- το φαινόμενο του θανάτου ενός από τα έμβρυα ή του ανεμβρύου (το φαινόμενο αυτό συμβαίνει στο 15 - 20% των περιπτώσεων, και οι λόγοι δεν είναι ακριβώς τεκμηριωμένοι, το εμβρυϊκό ωάριο σταματά να αναπτύσσεται και είτε υφίσταται μείωση - απορρόφηση είτε βρίσκεται στη μήτρα μέχρι τον τοκετό )
- σύνδρομο εμβρυϊκής μετάγγισης αίματος (SFTG) - η παρουσία αναστομώσεων μεταξύ των εμβρυοπλακουντικών συστημάτων και των δύο εμβρύων (συμβαίνει σε μονοζυγωτικά μονοχοριακά δίδυμα), εμφανίζεται ανακατανομή αίματος και το ένα έμβρυο παίρνει περισσότερο και το άλλο λιγότερο και τα δύο έμβρυα υποφέρω;
- σύντηξη παιδιών - σιαμαία δίδυμα.
- προγεννητικός θάνατος ενός μωρού.
- συγγενείς "δυσπλασίες" σε ένα από τα δίδυμα.
- μια χρωμοσωμική διαταραχή σε ένα από τα παιδιά.
- αντίστροφη αρτηριακή αιμάτωση.
Μελέτη περίπτωσης: Είχα στον λογαριασμό μου μια πολύ έγκυο γυναίκα 30 ετών. Είχε μια δεύτερη, επιθυμητή εγκυμοσύνη, αλλά, ευτυχώς ή δυστυχώς, δίδυμα. Είναι ενδιαφέρον ότι η προηγούμενη γέννηση της ασθενούς έληξε με καισαρική τομή, έτσι αυτόματα έπεσε στην ομάδα υψηλού κινδύνου και υποβλήθηκε σε προγραμματισμένη επέμβαση. Κατά την εγγραφή, η γυναίκα υπέθεσε ότι είχε μια σύντομη περίοδο, σύμφωνα με την έμμηνο ρύση, 10-11 εβδομάδες. Όμως στην πρώτη κιόλας γυναικολογική εξέταση, υποψιάστηκα ότι κάτι δεν πήγαινε καλά και έστειλα την ασθενή για υπερηχογράφημα (η μήτρα μεγεθύνθηκε στις 15-16 εβδομάδες). Προς κοινή μας χαρά, τα δίδυμα επιβεβαιώθηκαν και η επόμενη εγκυμοσύνη προχώρησε καλά. Ωστόσο, στην περίοδο των 22 εβδομάδων, η γυναίκα αμέλησε τις συστάσεις και έσυρε σακούλες με πατάτες, κάτι που κατέληξε πολύ άσχημα: μια καθυστερημένη αποβολή. Αλλά μετά από μερικά χρόνια, η ίδια ασθενής μένει ξανά έγκυος και η κατάσταση επαναλαμβάνεται: δίδυμα. Και πάλι, ο συνάδελφός μου και εγώ σχεδόν σβήνουμε τη σκόνη από πάνω της, αλλά στις 22-23 εβδομάδες ήθελε να ταξιδέψει (πήγε στον σύζυγό της με τρένο, που ήταν σε μεγάλο επαγγελματικό ταξίδι), περιφρονώντας τις συμβουλές και τις προειδοποιήσεις μας. Και, φυσικά, η κατάσταση επαναλήφθηκε (αλλά σε διαφορετικό νοσοκομείο). Το αποτέλεσμα είναι απογοητευτικό: ένα επιβαρυμένο μαιευτικό ιστορικό, μια ουλή στη μήτρα,.
Δίδυμα μετά από εξωσωματική γονιμοποίηση
Πολλά άτεκνα ζευγάρια καταφεύγουν στην προσπάθεια εξωσωματικής γονιμοποίησης. Η ουσία της εξωσωματικής γονιμοποίησης είναι η αφαίρεση ώριμων ωαρίων από μια γυναίκα, η γονιμοποίησή τους "in vitro", όπως λένε, σε δοκιμαστικό σωλήνα και στη συνέχεια η εισαγωγή γονιμοποιημένων ωαρίων στην κοιλότητα της μήτρας. Μέχρι σήμερα, επιτρέπεται η εισαγωγή ενός έως τεσσάρων ωαρίων (ανάλογα με την ποιότητα και την ποσότητα των γονιμοποιημένων ωαρίων που λαμβάνονται in vitro).
Επομένως, το ποσοστό των πολύδυμων κυήσεων μετά την εξωσωματική γονιμοποίηση φτάνει τις 70 - 80. Η πολύδυμη εγκυμοσύνη είναι ήδη μια σοβαρή δοκιμασία για μια γυναίκα και μετά τη χρήση τεχνολογιών υποβοηθούμενης αναπαραγωγής, είναι γεμάτη με πολλαπλές επιπλοκές λόγω σοβαρών διαταραχών στο αναπαραγωγικό σύστημα και παρουσία εξωγεννητικών νοσημάτων και απαιτεί προσεκτική παρακολούθηση και έλεγχο της δυναμικής των αναλύσεων .
- Στο πρώτο τρίμηνο, είναι σημαντικό να εξετάζετε τακτικά το ορμονικό επίπεδο του σώματος μιας γυναίκας, ειδικά τα επίπεδα της hCG και της οιστραδιόλης.
- Στο δεύτερο / τρίτο τρίμηνο, η δίδυμη κύηση που εμφανίζεται μετά την εξωσωματική γονιμοποίηση απειλείται από την εμφάνιση ισθμοαυχενικής ανεπάρκειας, καθώς και από διακοπή. Επομένως, όταν είναι έγκυος με περισσότερα από δύο έμβρυα, μια γυναίκα περιορίζεται σε «έξτρα» έμβρυα.
Η μείωση (αφαίρεση) πραγματοποιείται βέλτιστα στις 9-11 εβδομάδες κύησης. Υπάρχουν 3 τρόποι μείωσης: διατραχηλικός, διακολπικός και διακοιλιακός. Η διακοιλιακή μείωση θεωρείται η ασφαλέστερη, όταν, υπό τον έλεγχο της υπερηχογραφικής παρακολούθησης, μια βελόνα που εισάγεται στη μήτρα, τρυπώντας το πρόσθιο κοιλιακό τοίχωμα, τρυπάει το έμβρυο.
Παράδειγμα από την πρακτική:Μια νεαρή γυναίκα, 28 ετών, μετά από ανεπιτυχείς προσπάθειες να μείνει έγκυος και υποβλήθηκε σε αρκετές θεραπείες, κατέφυγε στη μέθοδο της εξωσωματικής γονιμοποίησης. Ως αποτέλεσμα, είχε μια πολυαναμενόμενη εγκυμοσύνη με δύο έμβρυα. Έως και τις 22 εβδομάδες η εγκυμοσύνη προχωρούσε αξιοσημείωτα, χωρίς επιπλοκές, χαρακτηριστικό όχι μόνο για την πολύδυμη, αλλά και για την μονήρη κύηση. Η γυναίκα ακολούθησε αυστηρά τις ιατρικές συστάσεις, έπαιρνε τα απαραίτητα φάρμακα και επισκεπτόταν τακτικά την προγεννητική κλινική. Όμως σε διάστημα 22 εβδομάδων, ο ασθενής εισήχθη στο νοσοκομείο με υπερχείλιση νερών και έντονη εξωτερική αιμορραγία. Είναι σαφές ότι η εγκυμοσύνη δεν μπορούσε να σωθεί.
Διάγνωση δίδυμης εγκυμοσύνης
Πώς να προσδιορίσετε την εγκυμοσύνη των διδύμων;
- Ένας γιατρός μπορεί να υποψιαστεί πολύδυμη εγκυμοσύνη ήδη από την πρώτη γυναικολογική εξέταση. Ταυτόχρονα ψηλαφάται μια μαλακή μήτρα, το μέγεθος της οποίας δεν συμπίπτει με την καθυστέρηση της εμμήνου ρύσεως. Όμως η αρχική εξέταση, η συλλογή αναμνήσεων και παραπόνων μπορούν να κάνουν μόνο μια εικαστική διάγνωση. Είναι πιθανό το μεγάλο μέγεθος της μήτρας να σχετίζεται με την παρουσία μυοματωδών κόμβων.
- Επιβεβαιώνει αξιόπιστα τη διάγνωση μόνο με υπερηχογράφημα, κατά τον οποίο προσδιορίζεται η παρουσία δύο ή περισσότερων εμβρύων.
- Ο προσδιορισμός του επιπέδου της hCG σε σύντομες περιόδους εγκυμοσύνης είναι μια έμμεση επιβεβαίωση της πολύδυμης εγκυμοσύνης, επομένως η αύξηση των επιπέδων της hCG είναι επίσης δυνατή με τροφοβλαστικές ασθένειες ().
- Περαιτέρω υπερηχογράφημα σε εύθετο χρόνο (22-24 και 32-34 εβδομάδες) επιτρέπει όχι μόνο τον προσδιορισμό του αριθμού των εμβρύων και του αμνιακού υγρού, αλλά και τον εντοπισμό σημείων αναπτυξιακής καθυστέρησης σε ένα από τα μωρά ή και στα δύο, αναπτυξιακές ανωμαλίες, τύπο πλακούντα (μονο- ή διχοριονικό), εντόπιση πλακούντα / πλακούντα, παρουσία διαφράγματος (ένα ή δύο αμνίων), θέση / παρουσίαση του εμβρύου. Επιπλέον, ο υπέρηχος μπορεί να ανιχνεύσει τη σύντηξη μεταξύ των διδύμων και να βοηθήσει στον προσδιορισμό της τακτικής του τοκετού.
Τοκετός, επιπλοκές, ενδείξεις για κοιλιακό τοκετό
Οι γυναίκες που είναι έγκυες με περισσότερα από ένα έμβρυα σπάνια ζουν μέχρι τη λήξη.
- τα δίδυμα είναι πιο πιθανό να γεννήσουν στις 36 εβδομάδες
- παρουσία τριδύμων, ο τοκετός συμβαίνει στις 33 - 34 εβδομάδες
- με τετράδυμα, ο τοκετός αρχίζει στις 31 - 32 εβδομάδες
Επομένως, όλες οι γυναίκες που περιμένουν περισσότερα από ένα παιδιά εισάγονται στο νοσοκομείο τουλάχιστον 14 ημέρες πριν από τον αναμενόμενο τοκετό. Τα παιδιά που γεννιούνται ως αποτέλεσμα πολύδυμων κυήσεων είναι συχνά πρόωρα και χρειάζονται ανάνηψη. Ωστόσο, έχει παρατηρηθεί ότι η ωρίμανση των πνευμόνων στα δίδυμα συμβαίνει νωρίτερα, γεγονός που τα διακρίνει από αυτά που γεννήθηκαν κατά τη διάρκεια μιας μονής εγκυμοσύνης, επομένως προσαρμόζονται καλύτερα και μπορούν να αναπνέουν μόνα τους.
Η διαχείριση του τοκετού εξαρτάται από διάφορους παράγοντες. Πρωταγωνιστικό ρόλο παίζει η θέση και το παρουσιαστικό των μωρών, ιδιαίτερα του πρώτου. Προσδιορίζονται επίσης η παρουσία / απουσία νερού και η ενδομήτρια υποξία των μωρών, η κανονικότητα και η ένταση των συσπάσεων, οι εξωγεννητικές και γυναικολογικές παθήσεις και η ηλικία της γυναίκας.
Οι γυναίκες επιτρέπεται να κάνουν ανεξάρτητο τοκετό εάν το πρώτο ή και τα δύο έμβρυα έχουν κεφάλια, η κατάσταση των παιδιών και της μητέρας είναι ικανοποιητική και η δραστηριότητα τοκετού είναι τακτική.
Οι ενδείξεις για τον χειρουργικό τοκετό καθορίζονται κυρίως από τη θέση και την παρουσίαση των μωρών, επομένως, με την παρουσίαση του πυελικού άκρου του πρώτου και την παρουσίαση της κεφαλής του δεύτερου, συνιστάται η γέννηση της γυναίκας από την κοιλιακή οδό στο αποτρέψτε μια τρομερή επιπλοκή - εμβρυϊκές συγκρούσεις (κεφαλές συμπλέκτη). Επίσης, γίνεται καισαρική τομή με εγκάρσια θέση εμβρύου / εμβρύου, με παρουσίαση του πυελικού άκρου και των δύο εμβρύων, με ενδομήτρια υποξία του ενός / και των δύο παιδιών, ανωμαλίες εργασιακή δραστηριότητα, και στην περίπτωση υπάρχουσας ουλής στη μήτρα. Εάν διαπιστωθεί πολυϋδράμνιο, σοβαρή προεκλαμψία, μεγάλα μωρά και εάν υπάρχουν περισσότερα από δύο δίδυμα, ενδείκνυται και ο χειρουργικός τοκετός. Δυσκολίες στον τοκετό προκύπτουν στην περίπτωση των μονοαμνιακών μονοχοριακών διδύμων. Σε τέτοια παιδιά παρατηρείται συχνά εμπλοκή του λώρου και στρέψη, επομένως είναι σκόπιμο να γεννηθεί μια τέτοια εγκυμοσύνη με καισαρική τομή.
Επιπλοκές μετά τον τοκετό και τον τοκετό:
- ανωμαλίες της εργασιακής δραστηριότητας.
- υποξία ενός / και των δύο διδύμων.
- , ειδικά το δεύτερο έμβρυο (απότομη μείωση της ενδομήτριας πίεσης μετά τη γέννηση του πρώτου παιδιού).
- θάνατος παιδιών κατά τον τοκετό και μετά τη γέννηση (υψηλά ποσοστά περιγεννητικής θνησιμότητας).
- υψηλός κίνδυνος αιμορραγίας κατά τον διαχωρισμό του πλακούντα και στην πρώιμη περίοδο μετά τον τοκετό.
Μελέτη περίπτωσης: Μια 20χρονη πρωτότοκη γυναίκα εισήχθη στο μαιευτήριο με παράπονα για συσπάσεις και συλλογή. αμνιακό υγρό. Η γυναίκα δεν είχε παρατηρηθεί ποτέ πουθενά στο παρελθόν και, κατά συνέπεια, δεν είχε υποβληθεί ποτέ σε υπερηχογράφημα. Η εκτιμώμενη ηλικία κύησης είναι 32 εβδομάδες. Κατά τη διάρκεια μιας εξωτερικής μαιευτικής εξέτασης ψηλάφησα μόνο ένα (!) μεγάλο και ένα σωρό μικρά μέρη του εμβρύου. Με δυσκολία, αλλά εντόπισε 2 διαφορετικά σημεία όπου ακούγονταν καρδιακοί παλμοί εμβρύου. Κατά τη διεξαγωγή μιας εσωτερικής μελέτης, διαπιστώθηκε: η εμβρυϊκή κύστη απουσιάζει, το άνοιγμα του στομίου της μήτρας είναι 7-8 cm, παρουσιάζονται τα πόδια. Η γυναίκα με γούρνα μεταφέρθηκε στο τραπέζι τοκετού, σηκώθηκα στο τραπέζι ο ίδιος (δεν έχουμε χρόνο για καισαρική τομή). Και τότε άρχισε ο εφιάλτης. Όχι μόνο ήταν η πρώτη γέννα, η πρόωρη, τα δίδυμα και το πρώτο έμβρυο σε παρουσίαση ποδιού, αλλά η γυναίκα που γεννούσε συμπεριφέρθηκε απλά άσχημη. Προσπάθησε να κατέβει από το τραπέζι, άπλωσε το χέρι της στον καβάλο, προσπαθώντας να σπρώξει το παιδί προς τα πίσω (η μαία και η νοσοκόμα μετά βίας κρατούσαν τη γυναίκα), κλώτσησε τα πάντα και όλους όσους έφταναν κοντά. Με πολύ κόπο, αλλά τελικά φέραμε στον κόσμο το πρώτο μας μωρό. Το παιδί ήταν πολύ άρρωστο και δεν ανέπνεε. Μετά από μια εσωτερική μελέτη, άνοιξα την εμβρυϊκή κύστη και αποκάλυψα μια άλλη έκπληξη - το δεύτερο παιδί περπατά επίσης με τα πόδια. Ποτέ δεν έκανα στροφή εμβρύου και δεν είδα καν πώς έγινε, έτσι ο εφιάλτης επαναλήφθηκε ξανά. Γέννησαν ένα δεύτερο παιδί, επίσης βαρύ, αλλά καλύτερο από το πρώτο. Μετά τον τοκετό, είπα: «Σήμερα παραλίγο να σκοτώσεις τα παιδιά σου», έφυγα από την αίθουσα τοκετού (με αντικατέστησε ένας συνάδελφος). Αλλά είναι καλό που όλα τελειώνουν καλά. Μετά από 5 ημέρες παραμονής στο μαιευτήριο, η γυναίκα μεταφέρθηκε στο βρεφονηπιακό σταθμό με τα παιδιά της, από όπου η πολύτεκνη οικογένεια πήρε εξιτήριο σε ικανοποιητική κατάσταση.
Μαιευτήρας-γυναικολόγος Anna Sozinova
Χαίρετε, Αγαπητοι αναγνωστες! Σήμερα θα προσπαθήσω να θίξω ένα περίπλοκο και μάλλον επίπονο θέμα για πολλούς - την εξωσωματική γονιμοποίηση. Για κάποιους ήταν μια ευλογία, για άλλους ήταν μια απογοήτευση. Συχνά με την εξωσωματική γονιμοποίηση, οι πιθανότητες να μείνετε έγκυος με πολλά παιδιά είναι πολύ μεγαλύτερες από ότι με τη συμβατική γονιμοποίηση. Είναι έτσι, ας προσπαθήσουμε να το καταλάβουμε!
Τι σημαίνει ο όρος "ECO";
Η ίδια η λέξη είναι «εξωσωματική γονιμοποίηση». Με τη "γονιμοποίηση" όλα είναι ξεκάθαρα, και οι λέξεις "έξτρα" ("έξω") και "corpus" ("σώμα") προέρχονται από τα λατινικά. Η εξωσωματική γονιμοποίηση είναι συνώνυμη με την «in vitro fertilization» και περιέχεται στο αγγλικό ανάλογο του ονόματος – IVF (in vitro fertilization). Αλλά στην πραγματικότητα, είναι μια ιατρική διαδικασία που αναδημιουργεί τη φυσική διαδικασία της σύλληψης στο εργαστήριο.
 Οι επιστήμονες τόσο στο εξωτερικό όσο και εδώ έχουν αναπτύξει αυτή τη μέθοδο από τα μέσα του εικοστού αιώνα και πολλά ζευγάρια έχουν ήδη λύσει το πρόβλημά τους με αυτόν τον τρόπο. Ωστόσο, δεν υπάρχει 100% εγγύηση για όλους ότι αυτή η θεραπεία θα είναι επιτυχής. Οι στατιστικές δείχνουν ότι η εγκυμοσύνη συμβαίνει σε μία στις τρεις γυναίκες και τελειώνει με επιτυχή τοκετό σε μία στις τέσσερις.
Οι επιστήμονες τόσο στο εξωτερικό όσο και εδώ έχουν αναπτύξει αυτή τη μέθοδο από τα μέσα του εικοστού αιώνα και πολλά ζευγάρια έχουν ήδη λύσει το πρόβλημά τους με αυτόν τον τρόπο. Ωστόσο, δεν υπάρχει 100% εγγύηση για όλους ότι αυτή η θεραπεία θα είναι επιτυχής. Οι στατιστικές δείχνουν ότι η εγκυμοσύνη συμβαίνει σε μία στις τρεις γυναίκες και τελειώνει με επιτυχή τοκετό σε μία στις τέσσερις.
Η επιθυμία να γίνουν γονείς και ο ενθουσιασμός για την επιτυχία της τεχνητής γονιμοποίησης συχνά έρχονται σε σύγκρουση. Το κόστος της διαδικασίας και οι ηθικές πτυχές είναι επίσης τρομακτικές - εξάλλου, η σύλληψη, τελικά, συμβαίνει έξω από τη μητέρα και σε ορισμένες περιπτώσεις πρέπει να καταφύγει κανείς στη βοήθεια παρένθετης μητέρας ή να χρησιμοποιήσει σπέρμα δότη.
Πώς γίνεται η διαδικασία της εξωσωματικής γονιμοποίησης;
Η διαδικασία τεχνητής γονιμοποίησης αποτελείται από διάφορα στάδια. Πρώτα πρέπει να πάρετε τα ωάρια της γυναίκας - στην πράξη, λαμβάνονται ωοθυλάκια (ωοκύτταρα) και στη συνέχεια εξάγονται ωάρια από αυτά, ήδη στο εργαστήριο.
Για το σώμα μέλλουσα μητέραέχουν ωριμάσει πολλά αυγά, και όχι ένα, όπως συνήθως εμμηνορρυσιακός κύκλος, η γυναίκα υποβάλλεται προηγουμένως σε μια πορεία ορμονικής θεραπείας.
Οι ενέσεις ή τα δισκία συνταγογραφούνται για περίοδο επτά έως είκοσι ημερών και στη συνέχεια τα ωάρια τρυπούνται. Αυτό είναι το μόνο μέρος της διαδικασίας που μπορεί να είναι δυσάρεστο, επώδυνο και επομένως πραγματοποιείται υπό αναισθησία, συνήθως γενική.
Την ημέρα που λαμβάνονται τα ωάρια της γυναίκας, ο άνδρας δωρίζει σπέρμα (είτε φυσικά είτε μέσω χειρουργικής επέμβασης). Μερικές φορές το σπέρμα λαμβάνεται εκ των προτέρων και αποθηκεύεται κατεψυγμένο μέχρι την κατάλληλη ημέρα. Όταν και τα δύο εξαρτήματα είναι έτοιμα, συνδέονται.
Αυτό είναι το μυστήριο της σύλληψης στο μικροσκόπιο και το βλέμμα των γιατρών! Υπάρχει ένας άλλος όρος που συναντάται συχνά σε συνδυασμό με την «IVF» - ICSI (ενδοκυτταροπλασματική έγχυση σπέρματος). Πίσω από το μακρύ όνομα βρίσκεται μία από τις δύο μεθόδους συνδυασμού ωαρίων και σπέρματος.
Το πρώτο, πιο απλό, είναι η γονιμοποίηση: πολλά, πολλά σπερματοζωάρια προστίθενται σε έναν υπό όρους «δοκιμαστικό σωλήνα» και τα ίδια γονιμοποιούν τα ωάρια που βρίσκονται εκεί σε ένα ειδικό περιβάλλον. Εάν η ποιότητα του σπέρματος μπερδεύει τους ειδικούς, το σπερματοζωάριο εγχέεται σκόπιμα, μικροχειρουργικά. Αυτό είναι το ICSI.
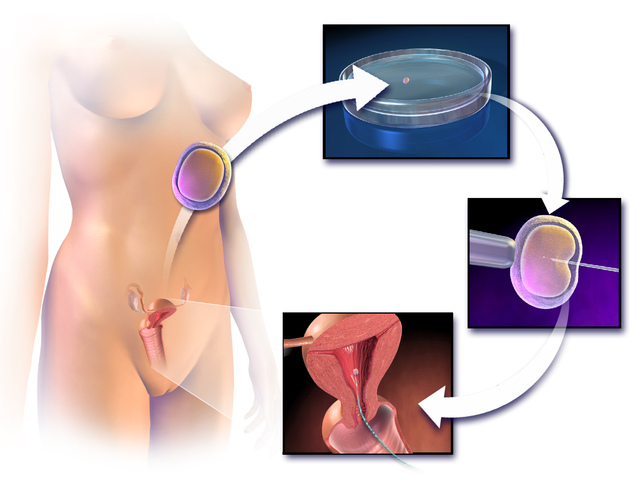 Ένα ωάριο που γονιμοποιείται από ένα σπερματοζωάριο γίνεται έμβρυο. Αποθηκεύεται για αρκετές ημέρες ακόμη σε θερμοκοιτίδα με ειδικό περιβάλλον και θερμοκρασία και κατά τη διάρκεια αυτής της περιόδου ο αριθμός των κυττάρων στο έμβρυο αυξάνεται εκθετικά.
Ένα ωάριο που γονιμοποιείται από ένα σπερματοζωάριο γίνεται έμβρυο. Αποθηκεύεται για αρκετές ημέρες ακόμη σε θερμοκοιτίδα με ειδικό περιβάλλον και θερμοκρασία και κατά τη διάρκεια αυτής της περιόδου ο αριθμός των κυττάρων στο έμβρυο αυξάνεται εκθετικά.
Επίσης, σε αυτό το στάδιο, είναι δυνατή η διάγνωση για παθολογίες (χρωμοσωμικές και γενετικές) του αγέννητου εμβρύου. Στη συνέχεια, το έμβρυο μεταφέρεται στη μήτρα της μητέρας.
Σε αντίθεση με τη συγκομιδή ωοθυλακίων, η διαδικασία «φύτευσης» είναι γρήγορη και δεν απαιτεί αναισθησία. Όλα, περαιτέρω η διαδικασία της εγκυμοσύνης και η πορεία της δεν διαφέρει από τα συνηθισμένα. Μετά από δύο ή τρεις εβδομάδες, μπορείτε να κάνετε ένα τεστ εγκυμοσύνης ή έναν υπέρηχο και να δείτε εάν η σύλληψη ήταν επιτυχής in vitro. Όπως και με τη φυσική σύλληψη, δεν υπάρχουν εγγυήσεις ότι ένα θαύμα συνέβη την πρώτη φορά.
 Ο αριθμός των πιθανών νέων προσπαθειών καθορίζεται από κοινού με τον γιατρό, καθώς θα εξαρτηθεί από την κατάσταση της υγείας της γυναίκας και το διάστημα μεταξύ των προσπαθειών εξαρτάται από το πόσο γρήγορα αποκαθίσταται η ορμονική της ισορροπία (κατά μέσο όρο, από έξι μήνες έως την ανάκαμψη). Ταυτόχρονα, είναι δυνατή η αποθήκευση (με την επιφύλαξη κρυοσυντήρησης) των εμβρύων που προκύπτουν, και η χρήση τους για μελλοντική «επαναφύτευση».
Ο αριθμός των πιθανών νέων προσπαθειών καθορίζεται από κοινού με τον γιατρό, καθώς θα εξαρτηθεί από την κατάσταση της υγείας της γυναίκας και το διάστημα μεταξύ των προσπαθειών εξαρτάται από το πόσο γρήγορα αποκαθίσταται η ορμονική της ισορροπία (κατά μέσο όρο, από έξι μήνες έως την ανάκαμψη). Ταυτόχρονα, είναι δυνατή η αποθήκευση (με την επιφύλαξη κρυοσυντήρησης) των εμβρύων που προκύπτουν, και η χρήση τους για μελλοντική «επαναφύτευση».
Αν μιλήσετε με μητέρες που έχουν περάσει από εξωσωματική γονιμοποίηση, μπορείτε να ακούσετε πολλές ιστορίες υπομονής, αντοχής, αποφασιστικότητας και θυσιών. Η προετοιμασία για γονιμοποίηση με τη βοήθεια ορμονών έχει ισχυρή επίδραση στο σώμα της γυναίκας και αυτό δεν είναι εύκολο για όλους.
Το κόστος της θεραπείας είναι επίσης απτό και δεν μπορούν όλοι να αντέξουν οικονομικά αρκετές προσπάθειες. Όσοι έχουν περπατήσει αυτό το μονοπάτι κοιτάζουν πίσω τις δυσκολίες που υπέμειναν με ανάλαφρη καρδιά, αλλά μπορεί κανείς μόνο να προσπαθήσει να φανταστεί πόσο δύσκολο είναι να προσπαθείς τα πάντα - και να μην πετύχεις το επιθυμητό αποτέλεσμα!
Η πιθανότητα διδύμων κατά την εξωσωματική γονιμοποίηση
Κατά τη διάρκεια της τεχνητής γονιμοποίησης, πολλά έμβρυα μεταφέρονται στη μήτρα (σύμφωνα με τα πρότυπα της ρωσικής υγειονομικής περίθαλψης - δύο). Αυτό γίνεται προκειμένου να αυξηθούν οι πιθανότητες μιας επιτυχημένης σύλληψης. Καταλαβαίνουν όμως ακόμα τι συμβαίνει αν ριζώσουν όχι ένα, αλλά πολλά έμβρυα; Σωστά! Πολλά μωρά γεννιούνται! 
Στην ιατρική πρακτική, υπάρχουν περιπτώσεις αδερφικών και πανομοιότυπων (μονόζυγων) διδύμων κατά τη διάρκεια της σύλληψης in vitro. Η επιστήμη δεν μπορεί να επηρεάσει την εμφάνιση των διδύμων με κανέναν τρόπο - αυτή η επιλογή παραμένει στα χέρια της φύσης.
Το ποσοστό της πιθανότητας απόκτησης διδύμων (ή και περισσότερων μωρών) με εξωσωματική γονιμοποίηση συχνά τρομάζει γονείς που δεν είναι έτοιμοι για μια τέτοια «διπλή» ευτυχία. Εάν μέσω της εξωσωματικής γονιμοποίησης πρέπει, αλλά δεν είστε έτοιμοι να γίνετε γονείς πολλών παιδιών (ή η υγεία της μελλοντικής μητέρας δεν σας επιτρέπει να φέρετε δίδυμα και άλλα), μπορείτε να μειωθεί - η αφαίρεση ενός από τα έμβρυα.
Αυτό είναι απαραίτητο εάν υπάρχουν ιατρικές αντενδείξεις για τη μεταφορά όλων των μωρών: κίνδυνος για την υγεία της εγκύου, των παιδιών ή ενός από τα παιδιά έχει μια παθολογία που είναι ασύμβατη με τη ζωή. Σε αυτή την περίπτωση προτείνει ο γιατρός και την απόφαση, ίσως από τις πιο δύσκολες, την παίρνουν οι γονείς.
 Η μείωση - ένα αμφιλεγόμενο σημείο στις δυνατότητες που έχει σήμερα η επιστήμη, προκαλεί τη μεγαλύτερη απόρριψη μεταξύ των εκπροσώπων των εκκλησιαστικών δογμάτων. Άλλωστε, ένα άτομο, εξ ορισμού, δεν έχει δικαίωμα να αποφασίζει ποιος ζει και ποιος όχι.
Η μείωση - ένα αμφιλεγόμενο σημείο στις δυνατότητες που έχει σήμερα η επιστήμη, προκαλεί τη μεγαλύτερη απόρριψη μεταξύ των εκπροσώπων των εκκλησιαστικών δογμάτων. Άλλωστε, ένα άτομο, εξ ορισμού, δεν έχει δικαίωμα να αποφασίζει ποιος ζει και ποιος όχι.
Θα απέχω από συναισθηματικά σχόλια, θα σημειώσω μόνο: η μείωση δεν είναι συνέπεια της εξωσωματικής γονιμοποίησης, αυτή καθαυτή, αλλά ένα από τα σενάρια που συναντώνται σε πολύδυμες κυήσεις. Δεν χρειάζεται να φοβάστε και να στεναχωριέστε εκ των προτέρων, αλλά πρέπει να καταλάβετε ότι ίσως χρειαστεί να κάνετε μια επιλογή. Και προσπαθήστε να είστε έτοιμοι για αυτό.
Εγκυμοσύνη μετά από εξωσωματική γονιμοποίηση - εάν έχετε δίδυμα
Σε γενικές γραμμές, δεν έχει σημασία αν η γονιμοποίηση ήταν τεχνητή ή όχι. Οι κίνδυνοι δεν συνδέονται με τη μέθοδο γονιμοποίησης, αλλά με τις ιδιαιτερότητες της ίδιας της εγκυμοσύνης και την υγεία της μέλλουσας μητέρας. Φυσικά, η εγκυμοσύνη με δίδυμα έχει τα δικά της, συχνά δύσκολα, χαρακτηριστικά.
Ανησυχητικοί παράγοντες είναι η πιθανότητα διαφοράς στην περιγεννητική ανάπτυξη των διδύμων, ο θάνατος ενός από αυτούς και οι επιπλοκές για το υπόλοιπο, η υψηλή πιθανότητα προωρότητας, καθώς και η ίδια η διαδικασία γέννησης, όταν τα παιδιά εμφανίζονται το ένα μετά το άλλο. Οι ικανοί σύγχρονοι γιατροί γνωρίζουν πώς να μεταφέρουν δίδυμα μετά την εξωσωματική γονιμοποίηση, πώς να παρακολουθούν την κατάσταση μιας εγκύου γυναίκας, ποια φάρμακα για να διατηρήσουν τη δύναμή της και τη φυσική της κατάσταση.
 Μπορεί να χρειαστεί να περιορίσετε σημαντικά τη σωματική δραστηριότητα, να σταματήσετε τη γιόγκα ή να πάτε νωρίτερα σε άδεια μητρότητας, να ξαπλώσετε για συντήρηση μία ή περισσότερες φορές και στις τελικές ημερομηνίες μπορεί να σας συστήσουν καισαρική τομή για να αποφύγετε τον τραυματικό τοκετό.
Μπορεί να χρειαστεί να περιορίσετε σημαντικά τη σωματική δραστηριότητα, να σταματήσετε τη γιόγκα ή να πάτε νωρίτερα σε άδεια μητρότητας, να ξαπλώσετε για συντήρηση μία ή περισσότερες φορές και στις τελικές ημερομηνίες μπορεί να σας συστήσουν καισαρική τομή για να αποφύγετε τον τραυματικό τοκετό.
Μην ανησυχείτε ότι η κατάστασή σας ελέγχεται πολύ πιο προσεκτικά από ότι κατά τη διάρκεια μιας κανονικής εγκυμοσύνης. Για παράδειγμα, τόσο αυτές που συνέλαβαν σε δοκιμαστικό σωλήνα όσο και μελλοντικές μητέρες πολλών μωρών κάνουν μια εξέταση αίματος για hCG μια τάξη μεγέθους πιο συχνά από τις «συνήθεις» συναδέλφους τους. Αυτή η ορμόνη, εξ ορισμού, είναι ο κύριος βοηθός των γιατρών στον έλεγχο της εγκυμοσύνης: μεγαλώνει ενεργά μέχρι την 11η εβδομάδα, στη συνέχεια επιβραδύνεται και συνεχίζει να αυξάνεται, ξεκινώντας από την 22η.
Για μητέρες που έχουν υποβληθεί σε εξωσωματική γονιμοποίηση, επίπεδο hCGπάνω από το φυσιολογικό λόγω προπαρασκευαστικής ορμονοθεραπείας. Και μητέρες διδύμων - γιατί υπάρχουν πολλά παιδιά. Πρέπει λοιπόν να μάθετε τους ρυθμούς ανάπτυξης της ορμόνης της εγκυμοσύνης και στη συνέχεια, αν περιμένετε δίδυμα, πολλαπλασιάστε επί δύο!
Το πιο σημαντικό - μην ξεχνάτε ότι η ευτυχία που σχετίζεται με την εμφάνιση ενός παιδιού θα πολλαπλασιαστεί επίσης επί δύο. Και αν γεννηθούν δίδυμα μέσω εξωσωματικής γονιμοποίησης, αυτή είναι γενικά μια κατάσταση κοντά σε ευφορία. Άλλωστε, η επιθυμία να γίνετε γονείς, η ελπίδα, η επιμονή και η πίστη ενεργούν σε συνεννόηση με τη φύση και, ως εκ τούτου, ξεπερνούν τον φόβο, την απελπισία και τη στειρότητα με διπλό αποτέλεσμα!
Όλα όμορφα και υγιή μωρά! Γράψτε, αφήστε σχόλια, σχολιάστε και μείνετε χαρούμενοι!
Με ένα παιδί, όλα αφαιρέθηκαν στις 16 εβδομάδες. Τώρα είμαι με δίδυμα στα 16, δύο πρωινά το βράδυ, είναι ήδη δύσκολο να μπω, άρχισα να καταπίνω. Είμαι στη Γερμανία, δεν τους αρέσουν τα επιπλέον φάρμακα εδώ, δεν είχα ποτέ εξιτήριο. Αλλά ακόμη και ο γιατρός μου δεν συνιστά ακύρωση, αν και λέγεται ότι το σώμα πρέπει ήδη να εκκρίνει αρκετή προγεστερόνη του.
Έπινα μέχρι την 34η εβδομάδα, στις 20 εβδομάδες ακύρωσα 2 κομμάτια των 200 (ήπια 2 από 200) μια εβδομάδα αργότερα ο λαιμός κοντύνθηκε, ίσως και σύμπτωση, δεν θα μάθουμε ποτέ σίγουρα, επέστρεψα τα πρωινά πίσω. Γιατροί που είπαν τι, ποιοι είπαν πιείτε, ποιοι είπαν σκουπίδια, έπινα, αποφάσισα ότι δεν θα γίνει χειρότερο.
Είχα 800 πρωινά. από 12 βδομάδες άρχισα να καθαρίζω κάθε 4 μέρες για 100. Μέχρι τις 18 εβδομάδες έκλεισα τελείως.
Άρχισαν να αφαιρούν μία κάθε φορά από τις 9 εβδομάδες (υπήρχαν 6 κάψουλες) και μια φορά την εβδομάδα το αφαιρούσαν έτσι. Αποδεικνύεται ότι έως και 14 εβδομάδες Η ουσία της μάχης δεν βρίσκεται στον αγώνα ως τέτοιο, αλλά στο αν ο στόχος επιτυγχάνεται.
Με δίδυμα μετά την εξωσωματική γονιμοποίηση, άρχισα να ακυρώνω 1 κάψουλα στις 17 εβδομάδες από τη βραδινή δόση. Το πρωί άρχισα να αιμορραγώ βαριά. Έπρεπε να επιστρέψω αυτήν την κάψουλα και να τρυπήσω την προγεστερόνη σε ενέσεις για 3 ημέρες. πήρε 1000 αντί για τις 600 που είχαν συνταγογραφηθεί, φοβόταν πολύ μήπως χάσει την εγκυμοσύνη (υπήρχε μια τέτοια εμπειρία στις 27 εβδομάδες) Ως αποτέλεσμα, ακύρωσε εντελώς την 32η εβδομάδα. ο λαιμός κρατήθηκε σφιχτά
σχετικά με το έργο
Είμαστε στα κοινωνικά δίκτυα
Επαφές
Οικολογική εγκυμοσύνη με δίδυμα
Μετά τη διαδικασία της εξωσωματικής γονιμοποίησης, η δίδυμη κύηση δεν είναι ασυνήθιστη - αυτή είναι κάθε τρίτη περίπτωση. Δεν υπάρχει τίποτα περίεργο, γιατί πολλά έμβρυα τοποθετούνται στη γυναικεία μήτρα ταυτόχρονα. Υπάρχει διπλή χαρά στην οικογένεια, αλλά δεν είναι τόσο εύκολο να αντέξεις δύο, πρέπει να είσαι πιο προσεκτικός στην υγεία σου.
Εγκυμοσύνη με εξωσωματική γονιμοποίηση
Εγκυμοσύνη, στην έναρξη της οποίας βοήθησε η εξωσωματική γονιμοποίηση. που συχνά ονομάζεται εξωσωματική γονιμοποίηση, για πολλές γυναίκες είναι η χαρά και η τελευταία ελπίδα να γίνουν μητέρα. Με την εξωσωματική γονιμοποίηση, τα ωάρια γονιμοποιούνται σε δοκιμαστικό σωλήνα, μετά τον οποίο τα έμβρυα ζουν και αναπτύσσονται σε αυτόν για κάποιο χρονικό διάστημα. Στη συνέχεια, αρκετά έμβρυα μεταφέρονται στη μήτρα, όπου ριζώνουν και, ως αποτέλεσμα, επέρχεται εγκυμοσύνη.
Μην κρύβετε ότι δεν τελειώνουν όλες οι εγκυμοσύνες σε τοκετό. Μια γυναίκα μπορεί να έχει μια αποβολή ή η εγκυμοσύνη θα παγώσει - αυτό συμβαίνει πρώιμες ημερομηνίες, κατά το πρώτο τρίμηνο, στο ένα τρίτο όλων των κυήσεων μετά από εξωσωματική γονιμοποίηση.
Οι λόγοι που οδηγούν σε αυτές τις δυσάρεστες συνέπειες είναι οι εξής:
- μητρικές ορμονικές διαταραχές? ηλικία της γυναίκας?
- η παρουσία χρόνιων ασθενειών - κυτταρομεγαλοϊός, ιός απλού έρπητα, μυκοπλάσμωση και άλλα.
- λάθη στη διαχείριση της εγκυμοσύνης από τον θεράποντα ιατρό.
- γενετικές διαταραχές στην ανάπτυξη του εμβρύου.
- Ανοσολογική σύγκρουση?
- υπάρχουν χρωμοσωμικές αλλαγές στα γεννητικά κύτταρα και των δύο συζύγων.
- αντιφωσφολιπιδικό σύνδρομο;
- αυξημένα επίπεδα αντισωμάτων?
- μειωμένα επίπεδα οιστρογόνων?
- μη ανεπτυγμένη λειτουργία του ωχρού σωματίου.
Η εγκυμοσύνη εξωσωματικής γονιμοποίησης με δίδυμα μπορεί επίσης να διακοπεί κατά το δεύτερο και τρίτο τρίμηνο. Οι λόγοι για αυτό είναι οι εξής:
- αναδυόμενες ενδομήτριες λοιμώξεις.
- πολλαπλή εγκυμοσύνη?
- ανεπάρκεια πλακούντα.
Εάν μια γυναίκα είναι έγκυος με δίδυμα, τότε, για να εξαλειφθούν οι κίνδυνοι αποβολής αν είναι δυνατόν, θα πρέπει να βρίσκεται υπό την επίβλεψη γιατρού από την αρχή της εγκυμοσύνης, διορθώνοντας όλες τις αρνητικές αλλαγές.
Διαχείριση της εγκυμοσύνης
Κατά τη διάρκεια της εγκυμοσύνης με δίδυμα μέσω εξωσωματικής γονιμοποίησης, είναι επιτακτική ανάγκη η τακτική αιμοληψία κατά τις πρώτες δώδεκα εβδομάδες για τον προσδιορισμό της προγεστερόνης, της οιστραδιόλης, της hCG και, εάν είναι απαραίτητο, της ορμονικής διόρθωσης.
Σε μεταγενέστερη ημερομηνία, στις 16-19 εβδομάδες, μια μελέτη Doppler της ροής του αίματος είναι υποχρεωτική. Αυτό βοηθά στον εντοπισμό της ανεπάρκειας του πλακούντα και της προεκλαμψίας.
Είναι πιθανό μια γυναίκα με δίδυμα μετά την εξωσωματική γονιμοποίηση να χρειαστεί νοσηλεία και ειδικά εντατικά μέτρα για την πρόληψη της έναρξης του πρόωρου τοκετού. Εάν μια γυναίκα είναι έγκυος με δίδυμα, τότε ο κίνδυνος πρόωρης γέννησης μωρών είναι πολύ υψηλός. Ο πρόωρος τοκετός μπορεί να οδηγήσει σε τέτοιες δυσάρεστες συνέπειες όπως η ανάπτυξη νευρολογικών παθήσεων.
Δίδυμα μετά από εξωσωματική γονιμοποίηση
- μια γυναίκα που ετοιμάζεται να γεννήσει είναι πάνω από τριάντα ετών.
- υπογονιμότητα για περισσότερα από πέντε χρόνια.
- διαγνώστηκε με ανεπάρκεια πλακούντα και προεκλαμψία.
- για πολύ καιρό η εγκυμοσύνη ήταν στα πρόθυρα διακοπής.
Δίδυμα μετά από εξωσωματική γονιμοποίηση και συγγενείς παθολογίες
Τα καλά νέα είναι ότι το ποσοστό των συγγενών παθολογιών στα μωρά που συλλαμβάνονται με τη βοήθεια της εξωσωματικής γονιμοποίησης δεν υπερβαίνει το ποσοστό των αλλαγών στα παιδιά των οποίων η σύλληψη συνέβη φυσικά. Υπάρχει πάντα ο κίνδυνος γενετικών παθολογιών, αλλά δεν εξαρτάται από τον τρόπο με τον οποίο γεννήθηκε μια νέα ζωή. Για τη μείωση του κινδύνου συγγενών παθολογιών, συνιστάται η προεμφυτευτική γενετική διάγνωση.
Περίληψη
Διεξαγωγή μεθόδων εξωσωματικής γονιμοποίησης, εγκυμοσύνη με δίδυμα - τόσα πολλά συναρπαστικά γεγονότα. Αυτή είναι ευτυχία, διπλή ευτυχία, είσαι τόσο τυχερός. Καλή τύχη.
Πληροφορίες
Σημάδια εγκυμοσύνης μετά από εξωσωματική γονιμοποίηση πριν από την hCG
Η επιτυχής ολοκλήρωση της διαδικασίας εξωσωματικής γονιμοποίησης για όλους τους γονείς είναι ένα πραγματικό γεγονός, καθώς το αγαπημένο τους όνειρο, στο οποίο πήγαιναν τόσο καιρό, επιτέλους θα γίνει πραγματικότητα. Η επιτυχία της διαδικασίας της εξωσωματικής γονιμοποίησης δεν είναι η πιο εύκολη διαδικασία, επομένως τα ζευγάρια πρέπει να είναι προετοιμασμένα για αυτήν ψυχικά και σωματικά.
Τα πρώτα σημάδια εγκυμοσύνης μετά την εξωσωματική γονιμοποίησηαρχίζουν να εμφανίζονται μετά την είσοδο της ανθρώπινης χοριακής γοναδοτροπίνης στο αίμα της γυναίκας. Για την ακριβή ανίχνευση της εγκυμοσύνης μετά τη διαδικασία εξωσωματικής γονιμοποίησης, είναι επιτακτική η διεξαγωγή ανάλυσης για τον προσδιορισμό της ποσότητας γοναδοτροπίνης που περιέχεται στο αίμα.
Η HCG μετά την εξωσωματική γονιμοποίηση μπορεί να αυξηθεί έως και την 20η εβδομάδα της εγκυμοσύνης.
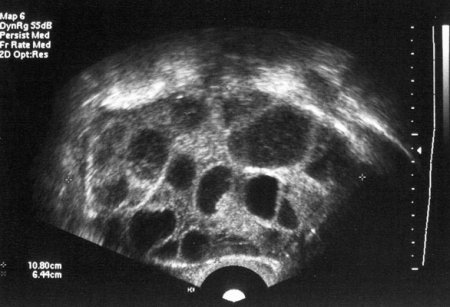
Επιπλέον, για μεγάλο όγκο περιεχομένου χοριακή γοναδοτροπίνηοι γιατροί μπορεί να υποθέσουν ότι έχει έρθει πολύδυμη εγκυμοσύνη. Αλλά μια επιτυχημένη διαδικασία εξωσωματικής γονιμοποίησης οδηγεί τις περισσότερες φορές στην ανάπτυξη διδύμων, επομένως τα ζευγάρια προετοιμάζονται για αυτό. Δυστυχώς, το πρώτο τρίμηνο της εγκυμοσύνης σχετίζεται με υψηλό κίνδυνο αποβολής, επομένως οι γιατροί συχνά συνταγογραφούν υπερηχογράφημα για να προσδιορίσουν την απειλή για το αναπτυσσόμενο έμβρυο.
Δεν πρέπει να χάσετε το κεφάλι σας από μια επιτυχημένη διαδικασία εξωσωματικής γονιμοποίησης, γιατί τέτοιες στιγμές μια γυναίκα δεν δίνει τη δέουσα προσοχή στην υγεία της.
Εμφύτευση εμβρύου στη μήτρα - πώς συμβαίνει η εγκυμοσύνη
Το έμβρυο γεννιέται αφού το ωάριο μπόρεσε να «προσδεθεί» στα τοιχώματα της μήτρας. Αυτή τη στιγμή αρχίζει η ενεργός ανάπτυξή του και περαιτέρω ανάπτυξη. Εμφύτευση εμβρύου μετά από εξωσωματική γονιμοποίησηεμφανίζεται μετά από 7 ημέρες από την ημερομηνία της ίδιας της διαδικασίας. Τα τεχνητά φυτεμένα ωάρια θα πρέπει να προσκολλώνται ανεξάρτητα στα τοιχώματα της μήτρας.