Streptococcus agalactia nav nepieciešams vīrietis. Perinatālās streptococcus agalactiae infekcijas diagnostika, profilakse un ārstēšana
Marija jautā:
Labdien.
Uztriepē tika atrasts Streptococcus agalactiae 10X6 un Candida 10X4
Ārstēšana norfloksacīns 200 mg
Klions – d
Nistatīns 1 g
Pēc iepriekšējās ārstēšanas ar nistatīnu (svecītēm) parādījās šis streptokoks. Vai tagad ir vērts lietot nistatīna tabletes?
Viņa arī lūdza man izrakstīt streptokoka ārstēšanu vīram. Ārsts teica, ka baktērija ir oportūnistiska un manam vīram nav nepieciešama ārstēšana. Vai tā ir taisnība, vai man vajadzētu ārstēties ar tām pašām zālēm?
Jūsu laulātajam patiešām nav nepieciešama ārstēšana. Gadījumā, ja piena sēnīte ir jutīga pret nistatīnu, ārstēšana ar to šajā situācijā ir pamatota, jo tā joprojām notiek antibiotiku aizsegā, kas nenodrošinās iespēju atkārtoti saasināt streptokoku infekciju.
Maryana jautā:
Labdien.
Uztriepē tika konstatēts Streptococcus agalactiae 10X5 un lactobacterium 10X5.
Iepriekš streptokoku ārstēja ar norfloksacīnu un Klion svecēm - D
Rezultāts ir palicis praktiski nemainīgs. Spriežot pēc tā, ka ārsts vēlas redzēt antibiogrammu, atkal tiks izrakstīta antibiotika. Tā kā lasīju, ka antibiotikas tikai pasliktinās stāvokli, tad vēlos uzzināt, vai ir iespējams ārstēt streptokoku, neizmantojot antibiotikas. Un vai laktobacilli tādā skaitā ir labi vai slikti?
Vislabāk ir turpināt lietot antibiotikas, bet, ja esat pilnībā pret to, tad ir dažas alternatīvas. Jums par to jākonsultējas ar savu ārstu, jo nekādu medikamentu izrakstīšana nav mūsu tiešsaistes konsultācijas ietvaros. Patiesībā ir nepieciešams uzturēt augstu imunitātes līmeni. Šim nolūkam Mēs iesakām vadīt racionālu dzīvesveidu, uzturu, darbu un atpūtu. Visos iespējamos veidos izvairieties no stresa situācijām, fiziska un garīga noguruma. Arī šī slimība var būt saistīta ar sekundāru imūndeficītu. Lai diagnosticētu šo stāvokli, ir nepieciešams konsultēties ar imunologu un veikt īpašus pētījumus. Ja tiek apstiprināti imunoloģiskā stāvokļa pārkāpumi, imunologs noteiks adekvātu ārstēšanu.
Labi sevi pierādījuši augu izcelsmes imūnstimulatori, kuru lietošana ir iespējama profilakses nolūkos: Immunal, Cordyceps (ir indikācijas streptokoku infekciju ārstēšanai).
Olga jautā:
Palīdziet ar padomu. Uztriepē (PCR metode) konstatēts steptococus gr. B, mēs paņēmām trīs antibiotiku kursus (Unidox salutab, cefazolin, ecotsifol). Pārbaudīju streptokoku, atkal bija pozitīvs. Uzņēmu kultūras testu uz mikrofloru un noteicu jutību pret antibiotikām. Izolēts Streptococcus agalactiae 10 līdz 4 grādi. Un viņš ir jutīgs pret visām iepriekš izrakstītajām antibiotikām. Ārsts parausta plecus un atkal izraksta antibiotiku kursu: Ecotsifol un Trichopolum. Kāda ir kļūda,kāpēc viņš nav izārstēts?Dzeram kopā ar vīru. Man jau mati izkrīt no šīm tabletēm. Es nezinu, dzert vai nē. Palīdzība. Paldies
Antibakteriālās ārstēšanas efektivitātes trūkums var būt saistīts ar samazinātu jutību pret lietotajām zālēm, nepietiekamu devu vai īsu ārstēšanas kursu. Iespējams arī imunitātes samazināšanās, kas var arī provocēt ieilgušu jebkādu infekciozu vai iekaisuma process. Mēs iesakām veikt asins analīzi, piemēram, imunogrammu, un pēc tam personīgi konsultēties ar imunologu, kurš pēc izmeklējuma veikšanas un pētījumu protokolu izpētīšanas nepieciešamības gadījumā nozīmēs atbilstošu ārstēšanas kursu.
Streptococcus agalactiae (Streptococcus agalactia) ir grampozitīvu fakultatīvu anaerobo β-hemolītisko baktēriju suga. Pēc R. Lensfīlda klasifikācijas tā ir Streptococcus B serogrupa, izplatīts saīsinājums G.B.S. utt. Šūnas Streptococcus agalactiae, tāpat kā citiem streptokokiem, ir sfēriska forma. Visbiežāk sastopami pa pāriem. Neveido strīdu. Visi celmi Streptococcus agalactiae satur grupai raksturīgu polisaharīdu, kas sastāv no glikozes, galaktozes, N-acetilglikozamīna un ramnozes.
Streptococcus agalactiae- mastīta izraisītājs lieliem un maziem mājlopiem, tāpēc tā nosaukums ir saistīts: "agalaktija" - piena trūkums.
Infekcijas Streptococcus agalactiae visbīstamākais jaundzimušajiem. Tomēr iekšā pēdējie gadi ir relatīvi pieaudzis slimību skaits, ko izraisa Streptococcus agalactiae gados vecākiem cilvēkiem, kuriem ir tie visbiežāk izraisa ādas un kaulu infekciju, sepsi bez acīmredzama izcelsmes avota, urosepsi, pneimoniju un peritonītu.
Streptococcus agalactiae infekcija jaundzimušajiem
Streptococcus agalactiae- streptokoks, kas dažiem cilvēkiem atrodams kā daļa no normālas zarnu mikrofloras, 20-30% veselu sieviešu - uroģenitālajā traktā. Infekcijas pārnešana no inficētas mātes parasti notiek neilgi pirms dzemdībām vai tieši dzemdību laikā. Pirmajās stundās un dienās pēc dzimšanas var inficēties arī bērns, taču tas notiek daudz retāk, salīdzinot ar pirmsdzemdību un intranatālo infekciju. Streptococcus agalactiae jaundzimušajiem ne vienmēr izraisa infekcijas procesa attīstību jaundzimušajiem. Slimību riska faktori bērnam, kas dzimis inficēts Streptococcus agalactiae sievietes ir: grūtnieces vecums (<20 лет), выкидыши или медицинские аборты в анамнезе, амнионит, преждевременные роды (<37 недель), лихорадка в родах (более 37,5°С), длительный безводный период (>12 stundas), intrauterīnās augšanas aizkavēšanās un infekcija Streptococcus agalactiae iepriekš dzimušiem bērniem.ASV Slimību kontroles un profilakses centri savos ieteikumos* paredz obligātu nesēju pārbaudi Streptococcus agalactiae visām grūtniecēm 35-37 nedēļā. Saskaņā ar šiem ieteikumiem, atklāšana Streptococcus agalactiae uz maksts un/vai anālā kanāla gļotādām kalpo par pamatu antibiotiku profilaksei dzemdību laikā gadījumos, kad sievietei ir tādi riska faktori kā: a) jaundzimušais no iepriekšējās grūtniecības pārcietis infekciju, ko izraisījusi Streptococcus agalactiae; b) Streptococcus agalactiae izraisīta bakteriūrija šajā grūtniecības laikā: c) nav zināma Streptococcus agalactiae- statuss un viena no faktoriem: c1) dzemdības pirms 37 grūtniecības nedēļām, c2) bezūdens periods ilgāk par 12 stundām, c3) drudzis dzemdību laikā.**
Standarta antibiotiku profilakse tiek veikta ar benzilpenicilīnu (devā 5 miljoni vienību IV no dzemdību sākuma, pēc tam pārejot uz devu 2,5 miljoni vienību ik pēc 4 stundām līdz dzemdību beigām) vai ampicilīnu (IV, sākotnēji. devā 2 g vienā injekcijā un pēc tam 1 g ik pēc 4 stundām). Ja ir alerģija pret penicilīniem, tos aizstāj ar klindamicīnu vai eritromicīnu, bet biežāk šajos gadījumos ieteicams lietot cefazolīnu (iv, sākot ar 2 g vienā injekcijā, pēc tam 1 g ik pēc 8 stundām līdz dzemdību beigām). Ja pastāv augsts anafilakses attīstības risks beta-laktāma antibiotiku dēļ, var lietot vankomicīnu IV 1 g ik pēc 12 stundām līdz dzemdību beigām.**
* Perinatālās grupas profilakse streptokoku slimības gadījumā: CDC pārskatītās vadlīnijas // Morb. Mirstīgais. Wkly Rep. 2002. sēj. 51. R. 10.–22.
** Sadova N.V., Zaplatņikovs A.L., Šipuļina O.Ju., Podkopajevs V.N., Šargorodskaja A.V., Karaseva L.N., Skachkova T.S., Smirnova V.S., Fomina S.G. Mūsdienu etiotropās ārstēšanas iespējas un iedzimtu infekciju profilakse // Breast Cancer. 2016. Nr.6. 348.-350.lpp.
Streptococcus agalactiae infekcija zīdaiņiem
Infekcijas Streptococcus agalactiae zīdaiņiem vecumā no vienas nedēļas līdz trīs mēnešiem sauc par vēlu. Infekcija notiek vai nu dzemdību laikā, vai vēlāk, saskaroties ar māti, citiem radiniekiem un medicīnas darbiniekiem. Visbiežāk tas izpaužas kā meningīts. Mirstība - līdz 50%. Tie, kas atveseļojas, paliek ar neiroloģiskiem defektiem, piemēram, aizkavētu runas attīstību, dzirdes zudumu, garīgu atpalicību, aklumu un epilepsijas lēkmēm.Streptococcus agalactiae baktēriju taksonomijā
Pēc mūsdienu priekšstatiem skats Streptococcus agalactiae pieder pie Streptococcus ģints B serogrupas, Streptococcus ģints ( Streptokoks) ir daļa no ģimenes Streptococcaceae, pasūtījums Lactobacillales, Klase Baciļi, tips Firmas, <группу без ранга> Terabaktēriju grupa, karaļvalsts Baktērijas.Antibiotikas, kas ir aktīvas pret Streptococcus agalactiae
Ja ir aizdomas par infekciju Streptococcus agalactiae Izvēles zāles ir ampicilīns. Priekšroka tiek dota intravenozai ievadīšanai. Meningīta gadījumā ampicilīna devu palielina. Neinvazīvām infekcijas formām Streptococcus agalactiae monoterapijas ilgums ir 10 dienas, ja to izraisa Streptococcus agalactiae nekomplicēts meningīts - divas nedēļas, artrīts un osteomielīts - 3-4 nedēļas, endokardīts un ventrikulīts - vismaz 4 nedēļas.No šajā direktorijā uzrādītajiem antibakteriālajiem līdzekļiem pret Streptococcus agalactiae aktīvs.
Streptococcus agalactia apmetas galvenokārt uroģenitālajā sistēmā un zarnās, izraisot infekcijas slimību attīstību jaunām mātēm un zīdaiņiem. Attiecīgā streptokoku infekcija pieder pie oportūnistiskas dabas mikrofloras, kuras izraisītājs ir beta-hemolītiskais streptokoks.
Streptococcus agalactia ir vienīgais B grupas streptokoku pārstāvis
Streptococcus agalactia - kas tas ir?
- vienīgais streptokoku veids, kas pieder grupai B. Atklāšana uztriepē, kas ņemta no dzemdes kakla kanāla , Šī baktērija norāda uz nespecifiska iekaisuma procesa klātbūtni.
Mikroskopisko izmeklējumu laikā mikrobam tiek veikts īpašs Grama krāsojums un mazgāšanas rezultātā tas nezaudē krāsu. Tas norāda, ka infekcija ir grampozitīva baktērija.
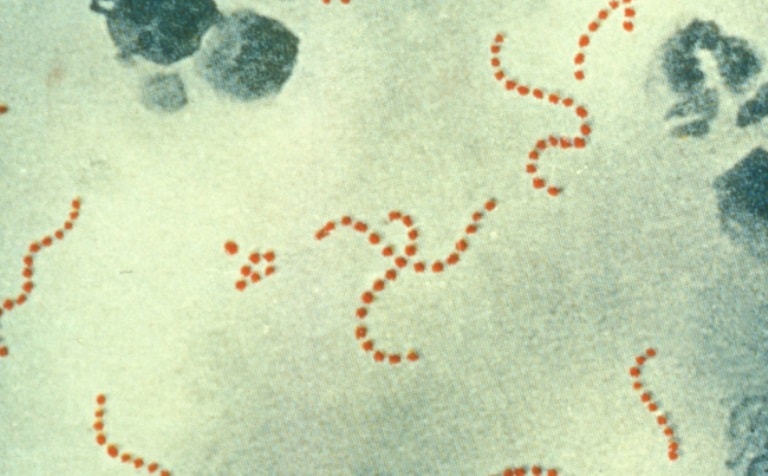
Streptokoks zem mikroskopa
Šī mikroorganisma pārstāvjiem ir specifiska sfēriska vai elipsoīda struktūra, un tie organismā atrodas pa pāriem ķēdes formā. Mikrobs var pastāvēt gan skābekļa, gan bezskābekļa vidē.
Streptococcus agalactia cēloņi
Mikrobs kolonizē ķermeni pubertātes laikā un intīmo attiecību sākumā. Baktērijas dzīvotnes ir taisnās zarnas, nazofarneks un uroģenitālais trakts.
Ir vairāki galvenie infekcijas pārnešanas veidi:
- gaisā;
- iekšzemes;
- ēdiens;
- seksuāls;
- no mātes bērnam.
Baktēriju aktivizēšanās notiek pieļaujamā mikrofloras līdzsvara pārkāpuma rezultātā, ko papildus imūnsistēmas pasliktināšanās veicina vairāki iemesli:
- hormonālā nelīdzsvarotība;
- sekss bez aizsardzības;
- valkājot sintētisku apakšveļu;
- personīgās higiēnas noteikumu neievērošana un douching izmantošana;
- cukura diabēta klātbūtne.
Cukura diabēts var izraisīt streptokoku aktivizēšanos
Iemesls streptokoku noteikšanai vīriešiem ir sekss bez prezervatīvu lietošanas vai zarnu disbioze. Pēc tam inficētais stiprā dzimuma pārstāvis kļūst par nesēju un var seksuāli pārnest patogēnu saviem partneriem.
Baktēriju klātbūtnes simptomi organismā
Streptococcus agalactia klātbūtnei nav izteiktu simptomu, jo infekcija neizraisa iekaisuma procesu attīstību maksts. Ievērojams normālās baktēriju koncentrācijas pārsniegums organismā tiek konstatēts kārtējās izmeklēšanas laikā.
Tomēr, ievērojami palielinoties baktēriju skaitam sievietes ķermenī, rodas vairāki negatīvi simptomi:
- dedzināšana un nieze maksts zonā;
- iekaisuma procesu attīstība;
- mokošas sāpes olnīcu rajonā intimitātes laikā;
- kaunuma lūpu pietūkums;
- izdalījumu klātbūtne, visbiežāk ar dzeltenu nokrāsu.
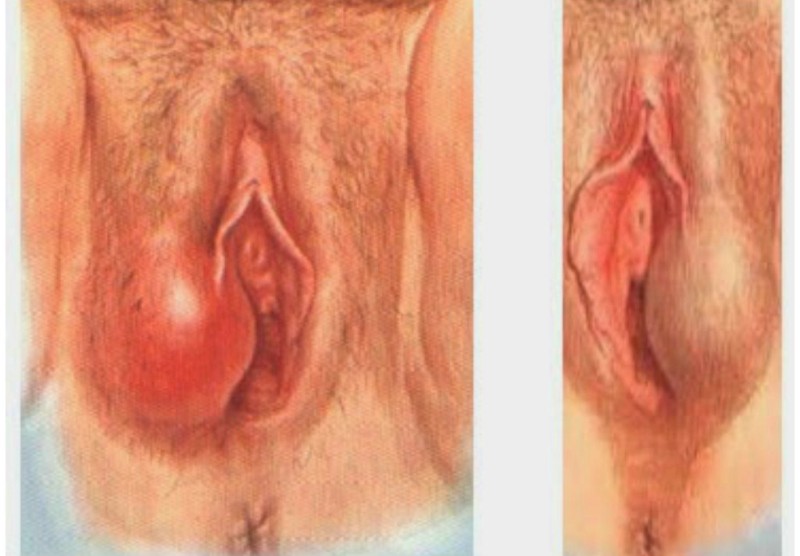
Labia pietūkums ir viena no kaitīgo baktēriju aktivitātes pazīmēm.
Diagnostika
Slimības diagnoze tiek veikta, pamatojoties uz vairāku testu rezultātiem:
- vispārējā un bioķīmiskā asins un urīna analīze - nepieciešama antivielu noteikšanai;
- iekšējo orgānu ultraskaņa;
- floras uztriepe, kas ļauj noteikt pacienta maksts tīrības pakāpi;
- streptokoka klātbūtne tiek noteikta ar kultūru, kuras materiāls tiek ņemts no anorektālās zonas vai maksts. Lai iegūtu visprecīzāko rezultātu, ieteicams vienlaikus veikt analīzi no vairākām gļotādas vietām;
- PCR diagnostika - ļauj noteikt infekciju urīnā. Galvenais trūkums ir nespēja noteikt baktēriju rezistenci pret antibiotikām, jo nav iespējams identificēt dzīvos streptokoku infekcijas pārstāvjus.
Floras uztriepe palīdz identificēt streptokokus
Streptococcus agalactii ārstēšana
Efektīvs ārstēšanas kurss streptokoku identificēšanai ginekoloģijā tiek veikts, izmantojot penicilīna antibiotikas. Turklāt tajā jāiekļauj arī medikamenti no dažādām darbības jomām.
| Vārds | Raksturīgs | Lietošanas veids |
| Levofloksacīns | Injekcijas šķīdums ar pretmikrobu iedarbību | Ievada intravenozi, izmantojot pilinātāju dienā, 250-750 mg, atkarībā no stāvokļa smaguma |
| Josamicīns | Makrolīdu antibiotika ar baktericīdu iedarbību | Vidējā dienas deva pieaugušajam ir 2 grami, kas atšķaidīta 3 devās. Zāļu lietošanas ilgumu nosaka ārsts, un tas vidēji nepārsniedz 10 dienas. |
| Heksikons | Vaginālās svecītes, kurām piemīt antiseptiska un dezinficējoša iedarbība. Lieto seksuāli transmisīvo infekciju profilaksei un ārstēšanai | Medicīniskiem nolūkiem zāles injicē makstī 2 reizes dienā nedēļu. Profilaksei svecīte jāievada 2 stundu laikā pēc tuvības. |
| Streptokoku bakteriofāgi | Imunobioloģisks līdzeklis, kas veicina kaitīgo mikroorganismu iznīcināšanu | Stundu pirms ēšanas. Nav ieteicams kombinēt lietošanu ar citām zālēm. |
| Lizobaktērija | Imunostimulants, pastiprina antibiotiku iedarbību | Izšķīdiniet 2 tabletes 3 reizes dienā. |
| Linux | Probiotisks līdzeklis, normalizē zarnu mikrofloru, samazina antibiotiku negatīvo ietekmi | Pieaugušajiem ārstēšanas laikā ieteicams lietot 2 kapsulas 3 reizes dienā. |
| Bifiform | Probiotikas, normalizē gremošanas traktu | 1 kapsula 2 reizes dienā neatkarīgi no devas visa ārstēšanas kursa laikā. |
| Atoksils | Zāles, kas veicina toksisko vielu kvalitatīvu izvadīšanu no organisma | 1 paciņas saturu izšķīdina 100 mg ūdens un lieto stundu pirms ēšanas. |
Ja pastāv bērna inficēšanās risks, ārstēšanu var veikt dzemdību laikā, kā arī pēc amnija šķidruma izvadīšanas. Antibiotiku ievadīšana vairākas nedēļas pirms bērna piedzimšanas nedos pozitīvus rezultātus, jo baktērijas pēc iespējas ātrāk pēc terapijas beigām atkal izplatīsies visā ķermenī.
Streptococcus agalactia jāārstē regulārā ārsta uzraudzībā, ievērojot visus ieteikumus.
Papildus medikamentiem ikdienas uzturā nepieciešams iekļaut vitamīnu C. Ja tiek konstatēta alerģiska reakcija pret penicilīna antibiotikām, terapeitiskajā terapijā jālieto makrolīdi.
Ja kaklā tiek konstatēta plāksne, kas norāda uz streptokoku izraisītu kakla iekaisumu, ir aizliegts veikt pašattīrīšanos - tas novedīs pie slimības saasināšanās.
Streptokoku infekcija grūtniecības laikā
Infekcijas attīstība grūtniecības laikā notiek novājinātas imūnsistēmas dēļ un visbiežāk tiek diagnosticēta 34-37 nedēļās, jo šajā periodā streptokoku skaits uz gļotādām sasniedz maksimumu.
Baktēriju darbība sievietēm grūtniecības laikā, kas noteikta maksts uztriepes laikā, bieži norāda uz cistīta un uretrīta klātbūtni.
Ir vairāki faktori, kas norāda uz nepieciešamību pēc rūpīgākas grūtniecības uzraudzīšanas:
- topošās māmiņas vecums ir mazāks par 20 gadiem;
- baktēriju klātbūtne tika konstatēta iepriekš dzimušiem bērniem;
- ir liela priekšlaicīgas dzemdības iespējamība;
- Urīna tests atklāja B grupas streptokoku klātbūtni.
Iespējamās komplikācijas
Baktērijas aktīvā darbība noved pie tā, ka organismā nonāk liels daudzums toksisku vielu.
Iepriekš minēto vielu izplatīšana notiek caur asinīm. Imūnsistēma sāk ražot antivielas, lai cīnītos ar kaitīgām baktērijām, kas, savukārt, ietekmē veselās šūnas, kā rezultātā attīstās autoimūnas slimības.
Ja nav savlaicīgas ārstēšanas, topošajām māmiņām var rasties vairākas komplikācijas:
- horioamnionīts, kam raksturīgs membrānas iekaisums un šķidrums, kas aptver embriju;
- smagas alerģiskas slimības;
- sirds un asinsvadu slimības;
- strutains otitis;
- spontāns aborts;
- urīnceļu infekcijas slimības;
- endokardīts.
Auglim mikrobs izraisa pneimoniju, sepsi, meningītu, sirds muskuļa infekcijas un izraisa neiroloģisku traucējumu attīstību. Pusē gadījumu infekcija izraisa nāvi.
Profilakse
Ir vairāki efektīvi profilakses pasākumi, kas samazina streptococcus agalactia risku:
- regulāri ievērot personīgās higiēnas noteikumus un uzraudzīt dzīvojamās telpas tīrību;
- ieviest sabalansētu ikdienas uzturu, lietot vairāk ar vitamīniem un mikroelementiem bagātu pārtiku;
- atbrīvoties no sliktiem ieradumiem;
- izvairīties no smagas hipotermijas;
- ārstēšanas laikā izolēt pacientus un dezinficēt telpu, kurā atradās inficētā persona;
- regulāri vingrojiet;
- mēģiniet neapmeklēt salonus un klīnikas, kuru atbilstības līmenis sanitārajiem standartiem ir neapmierinošs.

Lai nevājinātu savu ķermeni, atsakieties no sliktiem ieradumiem
Uz jautājumu, no kurienes nāk šī baktērija, nav iespējams sniegt konkrētu atbildi – tā ir cilvēka organismā nelielos daudzumos visu mūžu. Būtisks šī mikroorganisma skaita pieaugums rada lielu apdraudējumu cilvēku veselībai, jo tas veicina sarkano asins šūnu iznīcināšanu.
Savlaicīga streptococcus agalactia identificēšana un visefektīvākās ārstēšanas izvēle palīdzēs izvairīties no komplikāciju attīstības, un grūtniecības laikā samazināsies intrauterīnās infekcijas risks.
Vai esat kaut ko lasījis par zālēm, kas paredzētas infekcijas uzveikšanai? Un tas nav pārsteidzoši, jo tārpi ir nāvējoši cilvēkiem - tie var ļoti ātri vairoties un dzīvot ilgu laiku, un to izraisītās slimības ir smagas, ar biežiem recidīviem.
Slikts garastāvoklis, apetītes trūkums, bezmiegs, imūnsistēmas disfunkcija, zarnu disbioze un sāpes vēderā... Jūs noteikti zināt šos simptomus no pirmavotiem.
Streptococcus agalactiae (S. agalactiae) infekcija. Jaundzimušo saslimstība ar S. Agalactiae infekciju, tās klīniskās izpausmes. S. Agalactiae infekcijas specifiskās imūnprofilakses metodes.
Sadova N.V., Zaplatņikovs A.L., Šipuļina O.Ju., Podkopajevs V.N., Fomina S.G., Skačkova T.S., Domono
va E.A., Safonova A.P.
Viena no izplatītākajām perinatālā perioda bakteriālajām slimībām ir Streptococcus agalactiae (S. agalactiae) izraisīta infekcija. Sievietēm grūtniecības laikā S. agalactiae; infekcija var būt asimptomātiska vai klīniski nozīmīga, attīstoties bakterēmijai, endometrītam, horioamnionītam, urīnceļu un dzemdību trakta iekaisumam, un jaundzimušajiem tā var izpausties kā lokalizēti un invazīvi bojājumi.
S. agalactiae pieder B grupas streptokokiem, kas ir grampozitīvi, iekapsulēti, sporas neveidojoši fakultatīvi anaerobi. Galvenais S. agalactiae virulences faktors ir polisaharīda kapsula. No proteīnu patogenitātes faktoriem C5a peptidāze, beta-hemolizīns, C proteīni (alfa un beta-), hialuronidāze, Sip proteīns, CAMP faktors (B-proteīns), kā arī proteāžu, hemolizīna, adhezīnu komplekss u.c. tiek īpaši atzīmēti.
Konstatēts, ka 15–40% sieviešu ir S. agalactiae nēsātājas, kas kolonizē maksts vai taisnās zarnas gļotādu. Bērnu piedzimšanu no S. agalactiae inficētām sievietēm 50% pavada patogēna vertikāla pārnešana. Infekcijas pārnešana no inficētas mātes parasti notiek neilgi pirms dzemdībām vai tieši dzemdību laikā. Pēcdzemdību periodā, īpaši tuvākajās stundās un dienās pēc piedzimšanas, arī bērns var inficēties, taču tas notiek daudz retāk, salīdzinot ar pirmsdzemdību un intranatālo inficēšanos. Ir atzīmēts, ka jaundzimušo S. agalactiae infekcija ne vienmēr izraisa infekcijas procesa attīstību. Infekcijas riska faktori bērnam, kas dzimis no ar S. agalactiae inficētas sievietes, ir: grūtnieces vecums (<20 лет), выкидыши или медицинские аборты в анамнезе, амнионит, преждевременные роды (<37 недель), лихорадка в родах (более 37,5°С), длительный безводный период (>12 stundas), intrauterīnās augšanas aizkavēšanās un S. agalactiae infekcijas klātbūtne iepriekš dzimušiem bērniem.
Vēl nesen jaundzimušo S. agalactiae infekcijas biežums bija 1–4 uz 1000 dzīvi dzimušajiem, starp kuriem 75% gadījumu izpausme notika 1.–7. dzīves dienā. Tajā pašā laikā uz 100 inficētajām grūtniecēm piedzima 1 bērns ar smagu S. agalactiae infekciju. Pateicoties S. agalactiae infekcijas profilakses rekomendāciju aktīvai izmantošanai dzemdību praksē, bija iespējams būtiski samazināt jaundzimušo inficēšanās līmeni, kā arī invazīvo slimības formu biežumu bērniem pirmajā dzemdību mēnesī. dzīvi. Tādējādi valstīs, kur tiek veikta perinatālās S. agalactiae infekcijas antibakteriālā profilakse, saslimstība agrīnā jaundzimušo periodā ir samazināta par vairāk nekā 80%, un jaundzimušo saslimstības rādītāji kopumā nepārsniedz 0,3 gadījumus uz 1000 dzīvi dzimušajiem.
Perinatālās S. agalactiae infekcijas klīniskās izpausmes sievietēm ir pēcdzemdību endometrija, urīnceļu, smadzeņu infekcijas, kā arī sepse un ķeizargrieziena komplikācijas. Jaundzimušajiem ir izolētas lokalizētas un invazīvas perinatālās S. agalactiae infekcijas formas. Turklāt atkarībā no izpausmes laika tiek izdalītas slimības ar agru (līdz 7. dzīves dienai) un vēlu (pēc 7. dzīves dienas). S. agalactiae – infekcija jaundzimušajiem visbiežāk notiek invazīvu formu veidā ar bakterēmiju, plaušu un smadzeņu apvalku bojājumiem. Bieži slimība kļūst septiska pēc būtības, īpaši priekšlaicīgi dzimušiem un zema svara zīdaiņiem, kuriem sepsi novēro 77–88% no visiem S. agalactiae infekcijas gadījumiem. Tieši šajā pacientu grupā S. agalactiae infekcija ir vissmagākā un bieži beidzas ar nāvi. Īpaši jāatzīmē, ka absolūtajā vairumā gadījumu bērni piedzimst normālā stāvoklī, bet pēc dažām stundām klīniskā aina krasi mainās.
Agrīnu formu izpausme, kā likums, debitē ar cianozi un elpošanas traucējumiem (apnoja, tahipneja). Iespējama arī zibenīga slimības forma, kurā ļoti ātri parādās visas septiskā šoka pazīmes. Klīniskajos asins analīzēs bieži tiek atklāta leikopēnija. Ar vēlu (pēc 7. dzīves dienas) S. agalactiae infekcija var rasties arī sepses vai meningīta veidā. Klīniski biežāk tiek reģistrēts fontanellu sasprindzinājums, drudzis, apziņas nomākums līdz komai un toniski-kloniski krampji. Citas infekcijas izpausmes ir retāk sastopamas: omfalīts, otitis, sinusīts, konjunktivīts, artrīts, osteomielīts, ādas bojājumi, urīnceļu sistēma, endokardīts, miokardīts.
Tā kā S. agalactiae infekcijas klīniskās izpausmes jaundzimušajiem ir zemas, laboratoriskās diagnostikas metodēm (klasiskā bakterioloģiskā, seroloģiskā, molekulāri bioloģiskā) ir īpaša nozīme slimības etioloģijas pārbaudē. Bakterioskopija atklāj tipiskus grampozitīvus kokus, kas veido īsas ķēdes. Lai atklātu S. agalactiae organisma bioloģiskajos šķidrumos (asinīs, cerebrospinālajā šķidrumā, urīnā, traheo-bronhiālajā aspirātā) ar bakterioloģisko kultūru, nepieciešams izmantot ar asinīm vai serumu bagātinātu barotni, jo S. agalactiae izolācija uz parastajām barotnēm, kā likums, nepārsniedz 10–12%. Seroloģiskās diagnostikas metodes ir svarīgas tikai diagnozes retrospektīvas apstiprināšanas ziņā, kā arī no mātes transplacentāli saņemtās pasīvās imunitātes intensitātes noteikšanai. Tajā pašā laikā augsta riska faktori S. agalactiae infekcijai jaundzimušo periodā ietver seronegativitātes pazīmes vai zemu specifisku antivielu titru inficētām grūtniecēm.
Pēdējos gados molekulāri bioloģiskās diagnostikas metodes kļūst arvien svarīgākas. Rezultātu iegūšanas ātrums, izmantojot polimerāzes ķēdes reakciju (PCR), apvienojumā ar augstu jutību un specifiskumu, padara PCR par neaizstājamu metodi infekcijas slimību pārbaudīšanai, īpaši neonatoloģijas praksē. Tādējādi pilotpētījumā mēs pētījām PCR jutīgumu S. agalactiae genoma noteikšanā salīdzinājumā ar bakterioloģiskās kultūras metodi. Pētījumā par trahejas aspirātu 62 jaundzimušajiem jaundzimušo intensīvās terapijas nodaļā smagu neonatālā perioda infekciju dēļ 9 bērniem (14,5%) S. agalactiae genoms tika konstatēts ar PCR, savukārt paralēlos pētījumos tika iegūti bakterioloģiskās kultūras rezultāti. negatīvs. Iespējams, negatīvos bakterioloģiskā pētījuma rezultātus noteica masveida antibiotiku terapija, kas bērniem tika nozīmēta no pirmajām dzīves dienām, kas varēja izraisīt slimības izraisītāja kultūras un morfoloģisko īpašību izmaiņas un dzīvotspējīgo mikroorganismu skaita samazināšanos.
S. agalactiae infekcijas specifiskās imūnprofilakses metodes vēl nav izstrādātas, tāpēc perinatālās S. agalactiae infekcijas profilaksei tiek izmantota antibiotiku profilakse (AB profilakse). CDC ieteikumi, kas izstrādāti 2002. gadā, paredz obligātu skrīningu S. agalactiae pārnēsāšanai visām grūtniecēm 35.–37. nedēļā. Izdalot patogēnu no maksts un/vai tūpļa, sievietei dzemdību laikā tiek nozīmētas antibiotikas gadījumos, kad pastāv noteikti riska faktori. Riska faktori ir šādi apstākļi: iepriekšējais bērns pārcieta invazīvu S. agalactiae infekciju, S. agalactiae bakteriūrija radās pašreizējās grūtniecības laikā, priekšlaicīgas dzemdības draudi (līdz 37 nedēļām), bezūdens intervāls ilgāks par 12 stundām, drudzis dzemdību laikā. .
Ja ar S. agalactia inficētai sievietei tiek konstatēts kāds no iepriekš minētajiem riska faktoriem, tiek nozīmēta antibiotika, lai novērstu perinatālo S. agalactiae infekciju dzemdību laikā.
AB profilaksei ieteicams lietot benzilpenicilīnu, kas tiek ievadīts intravenozi 5 miljonu vienību devā no dzemdību sākuma brīža, pēc tam pārejot uz devu 2,5 miljoni vienību ik pēc 4 stundām līdz dzemdību beigām. Alternatīva benzilpenicilīnam ir ampicilīns, ko ievada arī intravenozi, sākumā 2 g devā vienā injekcijā un pēc tam 1 g ik pēc 4 stundām. Ja ir alerģija pret penicilīniem, tos aizstāj ar klindamicīnu vai eritromicīnu, taču biežāk šajos gadījumos ieteicams lietot cefazolīnu (sākotnēji 2 g intravenozai injekcijai, pēc tam 1 g ik pēc 8 stundām intravenozi līdz dzemdību beigām). Ja ir augsts anafilakses attīstības risks beta-laktāma antibiotiku dēļ, var lietot vankomicīnu, ko ieteicams ievadīt intravenozi, 1 g ik pēc 12 stundām līdz dzemdību beigām. Pētījumu rezultātu analīze parādīja, ka, pateicoties AB profilaksei, bija iespējams būtiski samazināt ne tikai jaundzimušo saslimstību ar S. agalactiae infekciju (regresija par vairāk nekā 80%), bet arī invazīvo formu attīstības biežumu, kas noteica būtisku slimības prognozes uzlabošanos.
Gadījumos, kad sievietei dzemdību laikā netika veikta S. agalactiae infekcijas AB profilakse, un jaundzimušajam ir riska faktori (māte ir S. agalactiae nēsātāja, mātes vecums ir mazāks par 20 gadiem, sarežģīta dzemdību anamnēze, priekšlaicīga dzemdības, drudzis dzemdībās, ilgs bezūdens periods, S. agalactiae infekcijas iepriekš dzimušiem bērniem, kā arī pašam bērnam ir intrauterīnās augšanas aizkavēšanās pazīmes), pēc iespējas ātrāk jāsāk etiotropā terapija. Sākotnējās AB terapijas izvēle tiek veikta empīriski. Tā kā S. agalactiae ir ļoti jutīga pret beta laktāma antibiotikām, ampicilīns ir izvēles līdzeklis, ja ir aizdomas par S. agalactiae infekciju. Tomēr, ņemot vērā to, ka klīniskā aina ir nespecifiska un ir iespējama cita slimības etioloģija, ampicilīnu kombinē ar gentamicīnu. Šajā gadījumā vēlamais antibiotiku ievadīšanas veids ir intravenoza. Gadījumos, kad attīstās jaundzimušo S. agalactiae sepse, ampicilīnu ordinē ar ātrumu 200 mg/kg/dienā. Meningīta gadījumā tiek palielināta antibiotiku deva, un ampicilīnu ievada ar ātrumu 300 mg/kg/dienā. Kad S. agalactiae un tās genoms ir izolēti, ārstēšanu turpina ar izvēlēto antibiotiku kombināciju, līdz stāvoklis uzlabojas, un pēc tam pāriet uz ampicilīna monoterapiju. S. agalactiae infekcijas neinvazīvām formām monoterapijas ilgums ir 10 dienas, S. agalactiae - nekomplicēts meningīts - 14 dienas, S. agalactiae - artrīts un osteomielīts - 3-4 nedēļas, S. agalactiae - endokartīts. un S. agalactiae - ventrikulīts – vismaz 4 nedēļas.
Tādējādi tagad ir visas iespējas samazināt saslimstību un mirstību no perinatālās S. agalactiae infekcijas. Lai to izdarītu, visām grūtniecēm 35.–37. nedēļā ir jāpārbauda S. agalactiae pārnēsāšana. Ja tas apstiprinās un ir riska faktori (iepriekšējais bērns jaundzimušā periodā pārcietis S. agalactiae infekciju, sievietei ir S. agalactiae bakteriūrija, priekšlaicīgas dzemdības, ilgs bezūdens periods, drudzis dzemdību laikā), sievietei dzemdību laikā jābūt izrakstīja antibiotikas, lai novērstu perinatālo S. agalactiae inficēšanos viņas bērnam. Stingra šo ieteikumu īstenošana var droši samazināt vertikālās infekcijas risku un būtiski samazināt S. agalactiae slimību invazīvo formu biežumu jaundzimušajiem.
Literatūra
- Ohanyan K.A. Grūtniecības norise un iznākums uroģenitālā trakta kolonizācijas laikā sievietēm ar B un D grupas streptokokiem.Referāts. diss. Ph.D. medus. Zinātnes. – Sanktpēterburga, 2008, 24
- Pokrovskis V.I., Pozdejevs O.K. Streptococcaceae ģimene/ Medicīniskā mikrobioloģija. GEOTAR Medicine, M, 1999: 193–206.
- Šabalovs N.P. Intrauterīnās infekcijas / neonatoloģija. 2 sējumos - Sanktpēterburga: Speciālā literatūra, 1996, T. 2: 43–76.
- Baltimora R.S. Huie S.M., Meek J.I., Schuchat A. Agrīna jaundzimušo sepse B grupas streptokoku profilakses laikmetā. 2001. sēj. 108:1094–8.
- Boyer K.M.: Jaundzimušo grupa streptokoku infekcijās // Current Opinion Pediatrics, 1995, 7: 13–18.
- Slimību kontroles un profilakses centri (CDC). Perinatālās grupas profilakse streptokoku slimības gadījumā: CDC pārskatītās vadlīnijas // Morb. Mirstīgais. Wkly Rep. 2002.Vol.51: 10.–22
- Kenyon S.L., Taylor PJ., Tarnow-Mordi W. Plaša spektra antibiotikas priekšlaicīgai, pirmsdzemdību augļa membrānu plīsumam, ORACLE Collaborative Group // Lancet. Vol. 357:979–88.
- Sarkanā grāmata: Infekcijas slimību komitejas ziņojums. 27h izd. Elk Grove Village, IL: Amerikas Pediatrijas akadēmija, 2006; 992.
- Veisners A.M., Džonsons A.P., Lamagni T.L. un citi. Streptokoku grupas raksturojums, kas atgūti no zīdaiņiem ar invazīvu slimību Anglijā un Velsā // Clin Infect Dis. 2004. sēj. 38:1203–1208.
- Nandyal RR. Atjauninājums par B grupas streptokoku infekcijām: perinatālie un jaundzimušo periodi. J Perinat Jaundzimušo medmāsas. 2008, 22, 3: 230-37. 11. Šuļaks B.F. B grupas streptokoku infekcija, tās laboratoriskās diagnostikas un profilakses metodes. Medicīnas alfabēts. 2010, nr.2: 47–53
- Gardam M.A., Low D.E., Saginur R. B grupas streptokoku nekrotizējošs fascīts un streptokoku toksiskajam šokam līdzīgs sindroms pieaugušajiem. Arch Intern Med 1998, 158:1704–08.
- Sendi P., Johansson L., Norrby-Teglund A. Invazīva B grupas streptokoku slimība pieaugušajiem, kas nav grūtnieces: pārskats, uzsvaru liekot uz ādas un mīksto audu infekcijām. 2008, 36, 2, 100–11.
- Dmitrijevs A.V., Šakleina E.V. Patogēno B grupas streptokoku molekulārā epidemioloģija // Zh. microb. epidemiol. un imunols. 2003: 83–92.
- Fischetti V.A. Gram-Positive Pathogens, American Society Microbiology, Vašingtona, D.C., 2000. 511 lpp.
- Jacobsson K. Jauna fibrinogēnu saistošo proteīnu ģimene Streptococcus agalactiae // Vet. 2003. sēj. 96: 103–113.
- Eidelšteins I.A., Sehins S.V., Ivančiks N.V. et al Testu sistēmas validācija, kuras pamatā ir reālā laika PCR Streptococcus agalactiae noteikšanai salīdzinājumā ar mikrobioloģisko metodi. Molekulārā diagnostika. M., 2010, 3: 346–348.
Sveiki! Ir konstatēts, ka B grupas streptokoku izraisīta infekcija (GBS infekcija) var izraisīt bakterēmiju (baktēriju klātbūtni asinīs), endometrītu (iekaisuma procesu dzemdes ķermeņa iekšējā gļotādas slānī), horioamnionītu (iekaisumu). augļa membrānas (horionu un amnionu), kas rodas infekcijas dēļ grūtniecības un dzemdību laikā), urīnceļu un dzemdību ceļu iekaisumu sievietēm, kā arī izraisa lokalizētas un invazīvas slimības formas jaundzimušajiem. Tie ir vieni no galvenajiem infekciozā endokardīta izraisītājiem, var izraisīt kariesu. B grupas streptokoki vispirms tika identificēti kā mastīta izraisītāji govīm. Grupu pārstāv viena suga – Streptococcus agalactiae. B grupas streptokoki ir grampozitīvi aerobie diplokoki. Visiem B grupas streptokoku celmiem ir grupai raksturīgs polisaharīds. Pamatojoties uz kapsulas polisaharīdu antigēnu strukturālajām iezīmēm, tiek izdalīti 9 GBS serotipi: Ia, Ib, II, III, IV, V, VI, VII, VIII. Tagad ir vispāratzīts, ka galvenais GBS virulences faktors ir polisaharīda kapsula. Konstatēts, ka vislielāko saslimšanu skaitu jaundzimušajiem izraisa GBS III serotips. Ir identificēts B grupas streptokoku virsmas proteīns FbsA, kam ir spēja saistīt cilvēka fibrinogēnu. Kopā ar FbsA proteīnu divos neatkarīgos pētījumos vienlaikus tika identificēts vēl viens GBS proteīns, kas spēj saistīt fibrinogēnu un apzīmēts ar FbsB vai Fgag. Divi no tiem provizoriski tika apzīmēti ar sspBl un sspB2. Konstatēts, ka potenciālo adhezīnu (īpaši sspB2) klātbūtne GBS celmos rada ievērojamu apdraudējumu, izraisot placentas infekciju, placentas nepietiekamību un priekšlaicīgas dzemdības, kā arī izraisot intrauterīnās augšanas aiztures un asfiksijas (nosmakšanas) attīstību. ) dzemdību laikā. Saskaņā ar masu aptaujām tiek atzīmēts, ka 15–40% sieviešu ir GBS nēsātāji, kas piesārņo (apdzīvo) maksts vai taisnās zarnas gļotādu. Ir arī konstatēts, ka līdz 50% bērnu, kas dzimuši inficētām sievietēm caur maksts dzemdību kanālu, ir kolonizēti ar GBS. Infekcijas pārnešana no inficētas mātes uz augli parasti notiek īsi pirms dzemdībām vai tieši dzemdību laikā. Pēcdzemdību periodā, īpaši tuvākajās stundās un dienās pēc piedzimšanas, arī bērns var inficēties, taču tas notiek daudz retāk, salīdzinot ar pirmsdzemdību un intranatālo inficēšanos. Ir atzīmēts, ka jaundzimušo inficēšanās ar GBS ne vienmēr izraisa infekcijas procesa attīstību. Tādējādi GBS infekcijas rašanās riska faktori bērnam, kas dzimis no GBS inficētas sievietes, ir: grūtnieces vecums ir mazāks par 20 gadiem, iepriekš bijuši spontānie aborti vai medicīniski aborti, amnionīts, priekšlaicīgas dzemdības (12 stundas), intrauterīnās. augšanas aizkavēšanās un GBS klātbūtne – infekcijas iepriekš dzimušiem bērniem. Pirms GBS antibakteriālās profilakses plašās ieviešanas dzemdību praksē jaundzimušo streptokoku (B grupas) infekcijas biežums bija 1–4 uz 1000 dzīvi dzimušajiem, starp kuriem 75% gadījumu bija agrīna izpausme (pirmajās 7 dienās). dzīves). Tika atzīmēts, ka uz katrām 100 inficētajām grūtniecēm 1 bērns piedzima ar smagu GBS infekciju. Īpaši jāuzsver, ka, pateicoties GBS infekcijas profilakses ieteikumu aktīvai izmantošanai dzemdību praksē, bija iespējams būtiski samazināt jaundzimušo inficēšanās līmeni. Tā rezultātā ievērojami samazinājās GBS infekcijas invazīvo formu biežums bērniem pirmajā dzīves mēnesī. Tādējādi saslimstība ar GBS infekciju agrīnā jaundzimušo periodā pēdējos gados ir samazināta par vairāk nekā 80%, un jaundzimušo saslimstības rādītāji kopumā nepārsniedz 0,3 gadījumus uz 1000 dzīvi dzimušajiem. Labāk ir atbrīvoties no šīs infekcijas. Ārstēšana tiek nozīmēta saskaņā ar iegūto antibiogrammu. Jūsu ārsts jums to palīdzēs. Šo infekciju var pārnēsāt arī seksuāli, taču tā var būt arī jūsu individuālā īpatnība. Partnerim labāk ir iziet iepriekšēju pārbaudi. Visu to labāko!




