Suporte hormonal após a transferência de embriões. Apoio endometrial no programa ecológico
A principal função dos segredos sexuais é criar condições favoráveis para a fertilização do óvulo e o curso normal da gravidez.
Uma mulher se preparando para se tornar mãe monitora os indicadores de hormônios, sua mudança. Especialmente para a taxa de estradiol na FIV após a transferência de embriões.
Na primeira semana após a transferência de embriões no programa de fertilização in vitro, os folículos começam a crescer nos ovários de uma mulher, de modo que o corpo produz estradiol após a transferência do embrião. Graças a este hormônio, o endométrio é criado dentro do útero.
No meio do ciclo, após a inseminação artificial em grandes quantidades, o corpo da mulher começa a produzir uma substância que garante o curso normal da gravidez - a progesterona.
A progesterona e o estradiol após a transferência de embriões que o corpo lúteo produz são necessários para o pleno desenvolvimento do feto.
Para a próxima gravidez, o nível de progesterona é muito importante, pois esse hormônio cria condições favoráveis para a fixação de embriões durante a implantação, bem como nutrição adicional do feto.
A quantidade de progesterona após a transferência embrionária e estradiol é determinada diretamente no dia da transferência do óvulo fertilizado e, em seguida, após 7 dias.
Estradiol e progesterona após a transferência de embriões
O nível do hormônio estradiol é importante no processo de gerar um feto. Se a concentração desse hormônio for baixa, pode levar ao aborto espontâneo.
O nível de progesterona também é importante para a futura mãe. Um exame de sangue para determinar a norma dos hormônios após a transferência de fertilização in vitro é um teste padrão prescrito a uma mulher durante a fertilização in vitro.
Se os indicadores caírem, o ginecologista-obstetra prescreve preparações hormonais para a mulher.
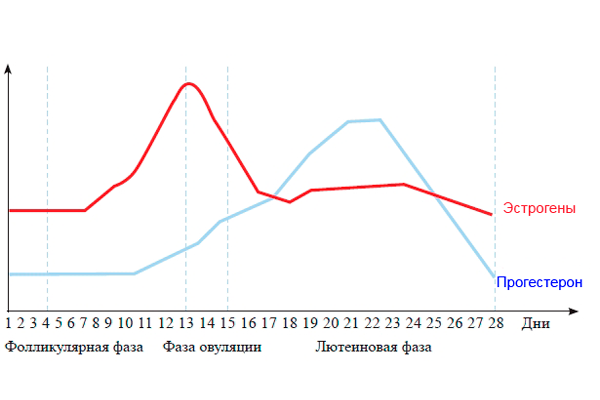
A taxa de hormônios em determinados intervalos é diferente. O protocolo de fertilização in vitro afirma que inicialmente o nível de estradiol é determinado antes da transferência do embrião e, em seguida, a dinâmica desse indicador é controlada.
O hormônio estradiol é produzido parcialmente pelas glândulas supra-renais e ovários. É importante na formação do feto, porque afeta os processos metabólicos, é responsável pela formação do sistema esquelético do feto.
Além disso, o hormônio promove o alongamento dos tecidos do útero, o que é necessário para o crescimento do feto. O estradiol tem um efeito no sistema cardiovascular de uma mulher, devido ao qual o fluxo sanguíneo para o feto aumenta e, consequentemente, a nutrição.
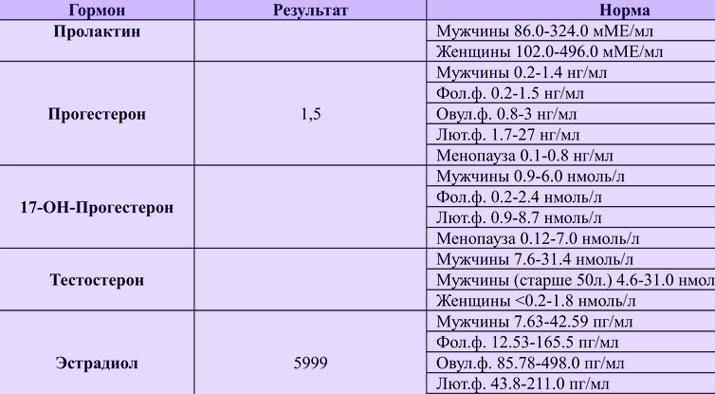
Tabela de normas de indicadores
A progesterona após a transferência do embrião é produzida no corpo lúteo durante os primeiros quatro meses. E depois de doze semanas, começa a maturação da placenta, responsável pela produção desse hormônio.
Após a fertilização in vitro, o nível de secreções sexuais na corrente sanguínea da mulher aumenta diariamente, o que serve como um farol do processo de gravidez.
Qual deve ser a progesterona após a transferência do embrião e o que significam os desvios? O valor normal deste indicador varia de 6,9 a 56,6 nmol/l.
Mas se o nível do hormônio cair abaixo do normal, a probabilidade de um aborto espontâneo é alta. Então, o suporte hormonal com medicamentos é urgentemente necessário.
A taxa de estradiol e progesterona após a transferência de embriões é determinada por:
- no dia da FIV;
- três dias após o procedimento;
- uma semana após a transferência do embrião;
- em duas semanas.
Além disso, o reproductologista pode prescrever exames laboratoriais adicionais de acordo com as indicações. Em alguns casos, o controle de progesterona é prescrito até mesmo após a transferência de embriões de dia.
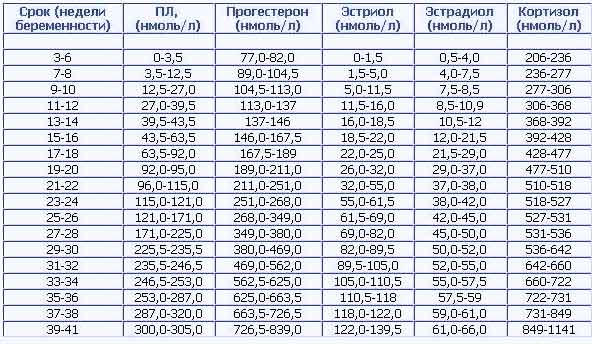
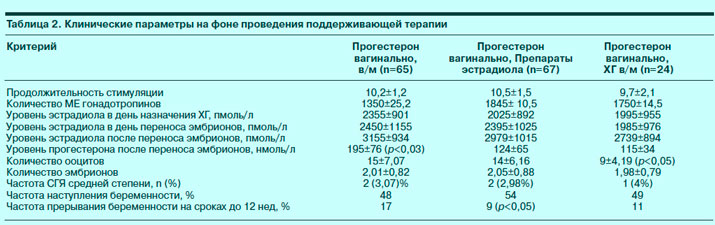
A tabela mostra as normas de estradiol e progesterona durante a fertilização in vitro por semana de gravidez:
Níveis de progesterona e estradiol por semana de gravidez
| semanas de gravidez | Indicadores de estradiol, nmol/l | Indicadores de progesterona, nmol/l |
| 1–2 | 211–401 | 38–58 |
| 5–6 | 1061–1481 | 59–69 |
| 7–8 | 1381–1751 | 65–75 |
| 9–10 | 1651–2291 | 73–88 |
| 11–12 | 2281–3121 | 92–101 |
| 13–14 | 2761–4301 | 96–127 |
| 15–16 | 5021–6581 | 124–171 |
| 17–18 | 4561–7741 | 111–189 |
| 19–20 | 7441–9621 | 122–188 |
| 21–22 | 8261–11461 | 141–221 |
| 23–24 | 10570–13651 | 189–247 |
| 25–26 | 10891–14091 | 197–278 |
| 27–28 | 11631–14491 | 251–341 |
| 29–30 | 11121–16221 | 270–326 |
| 31–32 | 12171–15961 | 323–403 |
| 33–34 | 13931–18551 | 336–381 |
| 35–36 | 15321–21161 | 322–433 |
| 37–38 | 15081–22851 | 356–468 |
| 39–40 | 13541–26961 | 421–546 |
Estradiol baixo
Durante a gravidez, os níveis de estradiol podem estar abaixo do normal por vários motivos principais:
- perda de peso severa;
- atividade física significativa;
- vegetarianismo ou falta de gorduras e carboidratos no corpo;
- maus hábitos, incluindo fumar e beber álcool;
- hiperprolactinemia;
- disfunção da hipófise.

Atividade física pesada é a razão para nenhum nível de estradiol
Além disso, o estradiol, a progesterona após a transferência de um óvulo fertilizado pode cair com a ameaça de aborto, com doenças crônicas do sistema geniturinário, bem como com o uso de certos medicamentos.
Uma diminuição no nível de estradiol no sangue de uma mulher grávida indica que a placenta está em más condições. Neste caso, a futura mãe recebe uma terapia hormonal especial:
- pílulas hormonais;
- injeções;
- remendos especiais.
Além disso, o uso de Proginov ou Estrofem pode ser indicado.
Se o fundo hormonal for perturbado no final da gravidez, isso pode causar excesso de peso do feto (atividade de parto atrasada). Então, para estimular o parto, o ginecologista-obstetra pode prescrever terapia hormonal para a mulher.
Progesterona baixa
Durante a gravidez, os níveis de progesterona no sangue aumentam gradualmente, atingindo valores máximos no terceiro trimestre. Como esse hormônio relaxa os músculos do útero, a baixa progesterona após a transferência do embrião durante a fertilização in vitro é acompanhada de dor intensa e manchas.
Se os sintomas acima aparecerem, a mulher deve consultar imediatamente um médico, caso contrário, pode ocorrer um aborto espontâneo. E também uma diminuição nos níveis hormonais pode sinalizar que há um atraso no desenvolvimento do feto.
As causas mais comuns de baixos níveis de progesterona em mulheres grávidas incluem:
- distúrbios associados ao desenvolvimento do corpo lúteo;
- forte atividade física;
- processo oxidativo que ocorre na cavidade uterina;
- atraso no desenvolvimento fetal;
- funcionamento insuficiente da placenta.

O vegetarianismo é a causa da baixa progesterona
Além disso, o nível desse hormônio pode ser afetado pelo uso de certos medicamentos.
Mas um excesso de progesterona em uma mulher grávida pode indicar o desenvolvimento de um processo patológico no corpo.
Se o processo de gerar um bebê for favorável, na prática médica um nível reduzido de progesterona é observado muito raramente.
Se um dos sintomas listados acima for detectado, a paciente submetida à FIV deve entrar em contato imediatamente com o médico especialista que a está observando.
Em nenhum caso você deve tentar aumentar o nível de hormônios por conta própria, porque apenas o médico assistente poderá escolher a terapia hormonal que ajudará a lidar com o problema.
Conclusão
Ao realizar a fertilização in vitro, é especialmente importante controlar o fundo hormonal de uma mulher. Com a inseminação artificial, os níveis de progesterona podem ficar abaixo do normal, por isso muitos especialistas em reprodução recomendam a terapia hormonal antes e depois da transferência de embriões.
Mas a automedicação é categoricamente contra-indicada, apenas um médico pode prescrever um tratamento eficaz.
Não se preocupe, porque a maioria das drogas hormonais são de origem natural e são completamente seguras para o corpo de uma mulher e seu feto.
Vídeo: Exame hormonal. LH, FSH, progesterona
Este artigo é dedicado às últimas conquistas científicas no campo da medicina e sua implementação na prática de fertilização in vitro na Clínica Nuriev.
Abreviaturas condicionais:
HCG - gonadotrofina coriônica humana - hormônio da gravidez.
VT - corpo lúteo
Pergunta um.
Quais medicamentos usar para apoiar o programa de fertilização in vitro?
O corpo lúteo de uma mulher produz dois hormônios: estradiol e progesterona. Em geral, o corpo lúteo produz muito mais deles, mas para simplificar as explicações, vamos supor que ainda existam dois.
O principal hormônio é a progesterona.
Historicamente, a progesterona era usada em injeções e injetada por via intramuscular no ponto mole 3 a 6 vezes ao dia. Se alguém já teve a experiência de usar "injeções de óleo", tem uma boa ideia do que acontece com o quinto ponto após algumas semanas de tratamento! Assim, quando a empresa francesaBesins propôs inserir progesterona na vagina, houve um verdadeiro avanço na melhoria da qualidade de vida de uma mulher, não pior do que a invenção de absorventes ou uma máquina de lavar. As mulheres realmente não gostavam disso, e os médicos tiveram que ser convencidos por cerca de dez anos de que a forma vaginal não era menos eficaz que a injetável. Mas o fato permanece: 600 mg de progesterona micronizada (Utrozhestan) equivale a 6 injeções de uma solução oleosa por dia.
Um pouco mais tarde, Crinon, um gel em supositórios para uso vaginal, foi introduzido no mercado, semelhante, mas mais conveniente - pode ser inserido apenas uma vez ao dia (o Utrozhestan deve ser inserido pelo menos duas vezes ao dia, de preferência três). Um supositório de krynon equivale a 800 mg de utrogestan.
Apesar do alto preço, Crinon é usado em programas de fertilização in vitro na Clínica Nureyev. Existem pelo menos duas vantagens da droga:
o primeiro - uma única administração diária é mais confiável, é mais difícil esquecê-la / perdê-la. Com o Utrozhestan, esses problemas às vezes ocorrem, o que é sensível para o programa de fertilização in vitro.
o segundo - Kraynon vaza menos, especialmente no verão, que é mais confortável. Mas não há diferença fundamental.
Mas é com a droga Duphaston. A droga é sintética, não progesterona, mas seu análogo. A segurança do uso durante a gravidez não foi claramente estabelecida. Por isso, não usamos.
Para quem quiser ler mais, aqui está um link para a discussão dos médicos (observe as datas):
** **
O segundo hormônio essencial é o estradiol. Existe em duas formas: comprimidos (proginova, estrofem) e gel para aplicação cutânea (divigel, estrogel).
O estradiol, sendo introduzido no corpo de uma mulher em dose suficiente (2-3 comprimidos por dia), em combinação com a progesterona, pode manter o endométrio em um estado estável por muito tempo. Isso leva afalso a sensação de que altas doses de dois medicamentos - estrogênio e progesterona - podem prevenir aborto espontâneo ou melhorar os resultados da fertilização in vitro. Infelizmente, nenhuma dose alta de drogas pode fazer um bom embrião a partir de um mau embrião (pelo contrário, eles podem!). Portanto, existem doses padrão de hormônios padrão para mulheres da espécie homo sapiens, essas doses são: progesterona 600 mg ao dia, estradiol 2 mg (comprimido) duas vezes ao dia. Todo o resto é redundante.
"Como assim?!" - cada segundo dos meus pacientes me pergunta - “Posso adicionar uma dose, isso é importante para mim, que minhas chances de engravidar sejam maiores! Você não pode estragar mingau com manteiga!” Estrague isto. Doses excessivas de hormônios (ambos) em estudos com animais mostraram efeito sobre o feto. Nenhum desses testes foi realizado em mulheres.
Portanto, qualquer desvio do padrão não é bem-vindo. Uma overdose, como uma subdosagem, é indesejável, porque nos desvia do ótimo, da dose recomendada para nossa espécie. Então tendemos a prescrever doses padrão em situações padrão, ou seja, agimos de acordo com um modelo. Tão padrão que a instrução sobre o uso de medicamentos neste grupo é atribuída às funções de uma enfermeira. E não temos vergonha desse padrão. O médico tem um lugar para aplicar suas habilidades criativas. Em qualquer lugar, menos no suporte do endométrio.
Pergunta dois. Quando começar e quando terminar o suporte?
Quando começar. A ciência diz que se você começar a apoiar o endométrio no dia da punção do folículo, ou no dia seguinte, ou em dias alternados, ou no terceiro dia, obteremos resultados máximos. Se mais cedo ou mais tarde, os resultados serão piores. Quanto mais cedo ou mais tarde, pior.
quando terminar? Pergunta mais difícil. Quando cheguei à fertilização in vitro, o tempo de suporte típico era de até 12 semanas de gravidez. Em seguida, a barra foi reduzida para sete semanas, depois para 6 semanas.
Hoje acredita-se que a retirada de todas as drogas de suporte no dia em que o hCG é positivo não leva à interrupção da gravidez. Ou seja, ou você tem uma gravidez ou não. E se o hCG for positivo (mais de 50 unidades), os medicamentos podem ser cancelados com segurança.
Atenção! Todos os itens acima se aplicam apenas ao protocolo padrão de fertilização in vitro! Crioprotocolos, protocolos com óvulo doador ou com mãe de aluguel têm algumas particularidades - o suporte vai pelo menos até as sete semanas de gestação! Se você não tiver certeza, certifique-se de verificar as consultas/cancelamentos com a enfermeira ou o médico da TAR.
E assim, iniciamos o suporte no terceiro dia após a punção, terminamos no dia do teste de hCG. Desvios dessas regras não são bem-vindos, uma vez que a frequência de gestações progressivas não aumenta com isso.
Mas o preço do protocolo e os efeitos colaterais dos medicamentos aumentam. Quais são os efeitos?
Os efeitos óbvios são: inchaço, constipação, inchaço dos tecidos devido à retenção de líquidos, sonolência e inibição de reações.
E efeitos não óbvios: a gravidez condenada ainda será interrompida, mas em data posterior, causando danos significativos à saúde da mulher. Mais de 80% das gestações abortadas tiveram graves violações do conjunto cromossômico do embrião. Ou seja, eles não poderiam ser salvos.
Portanto, o suporte pode ser cancelado antes do que foi aceito. Além disso, o suporte DEVE ser cancelado o mais rápido possível.
Pergunta três.
O que fazer se a mancha sangrenta começar?
Nada. Na maioria das vezes, a mancha começa quatro dias antes do teste de hCG. Isso acontece porque seu próprio corpo lúteo nativo esgotou seus recursos e começou a produzir menos progesterona e estradiol. Se o embrião é implantado e começa a produzir hCG, estimula o corpo lúteo e não permite que ele relaxe.
A descarga sangrenta antes do teste de hCG é o primeiro sinal de falta de implantação e, portanto, de gravidez.
Se a alta for escassa, não vale a pena cancelar os medicamentos. Há chances de manter a gravidez, pois apenas as camadas inferiores do endométrio foram esfoliadas, mais próximas ao colo do útero (o embrião é transferido mais próximo ao fundo do útero). Se uma menstruação completa chegou, não há chance - você precisa cancelar o suporte sem especificar o hCG.
Claro, é psicologicamente muito difícil aceitar o fato de que o protocolo de fertilização in vitro terminou em fracasso. Muito esforço foi feito. Claro, a intervenção de grandes doses de drogas (estrogênios, por exemplo) pode parar o sangramento que começou. Mas não mantenha a gravidez. Porque um embrião ruim causa sangramento. E não vice-versa.
É possível e necessário chamar um médico se você começar a sangrar? É claro! É possível e necessário. Nesse caso, como regra, o médico fornece seu número de celular no início do tratamento. No entanto, nos deparamos com um problema: o médico tem mais de 100 por dia! as chamadas recebidas para o celular, a maioria delas ocorre durante o horário de recepção de outros pacientes ou durante o horário de funcionamento. A conhecida anedota sobre o ginecologista “mais duas vezes ao redor da escola” estava realmente na minha prática :-). Vamos adicionar aqui o sonho de um médico e um pouco de vida pessoal - pode ser difícil passar pelo telefone. Como compromisso, introduzimos um telefone de emergência, que é emitido durante os procedimentos na Zona Limpa, e está sempre de plantão com uma enfermeira. Ela se conectará com o médico ou substituirá o médico "nativo" por um "estrangeiro", mas ainda competente, se o médico de repente não puder atender à chamada. Embora tentemos não deixar o “nosso” em apuros. Principalmente após a fertilização in vitro. Principalmente quando sangra.
Pergunta quatro.
Quais hormônios devem ser monitorados?
Nenhum. Porque não há regras. Nenhum nível hormonal é motivo para alterar as doses atuais.
Por quê?
Porque as preparações de progesterona, introduzidas por via vaginal, criam altas concentrações no útero e no endométrio. E é difícil medir os hormônios lá.
Se a concentração de progesterona no útero é muito maior do que no sangue periférico, então por que medir a progesterona no sangue? Então, isso não podemos medir em nenhum outro lugar :-)))
O estudo do nível de progesterona no sangue é uma transferência de dinheiro inútil, pois não se pode tirar conclusões, nem previsões com base no nível de progesterona no sangue e, mais ainda, as prescrições não podem ser ajustadas. Tudo sobre progesterona.
Estradiol. Esse hormônio, mesmo em pequenas doses, pode segurar o endométrio. A sensibilidade dos tecidos das mulheres a este hormônio é diferente e, portanto, a taxa de estradiol é muito turva, também variável. Portanto, como com a progesterona, um nível de estradiol determinado por laboratório não é uma justificativa para o ajuste da dose.
Então, por que medir o estradiol antes e depois da transferência de embriões? Determinar o risco de desenvolver síndrome de hiperestimulação ovariana. Mas essa é uma história completamente diferente. E assunto para outro artigo.
Pergunta cinco.
O que mais melhora os resultados? Aspirina, clexane, fraxeparina, vitamina E, sanguessugas? Algo mais?
Nada. Nenhum dos medicamentos registrados no mundo mostrou efeito significativo no aumento da frequência de gravidez. Contos sobre "sangue espesso" foram inventados por empresas farmacêuticas que produzem "medicamentos contra sangue espesso". Esses equívocos, bem como histórias sobre a salvação milagrosa de uma gravidez de fertilização in vitro, são apoiados artificialmente, porque as estrelas estão queimando porque alguém precisa disso.
Em meu nome, observo que o médico reprodutor sente uma leve ofensa ao saber que qualquer mulher que, em automedicação, usou drogas potentes durante o protocolo de FIV e engravidou, glorifica essa droga, aconselhou-o a um vizinho e a providência . Um pequeno insulto, porque uma mulher engravida pelo fato e apenas pelo fato de ter sido transferido embriões e um gigantesco trabalho preparatório foi feito antes disso.
Pergunta seis.
Vida sexual, repouso no leito, hospital, dieta.
vida sexual não aumenta ou diminui a eficácia da FIV. Viva com saúde!
Ao fazer isso, lembre-se do seguinte:
os preservativos são muito tóxicos porque contêm espermicidas - substâncias que matam todos os seres vivos. Não os use durante um programa de fertilização in vitro.
os cistos ovarianos formados durante a estimulação/punção podem ser traumatizados mecanicamente, causando dor (no mínimo) e até sangramento. Tome cuidado! Se puder, claro :-))
Repouso na cama não melhora os resultados. Viva como quiser! Com exceção das atividades esportivas. FIV para aeróbica ou judô não melhor tempo(lembre-se de cistos ovarianos!)
Tratamento hospitalar , ao contrário da crença popular, não melhora, mas piora os resultados. Comprovado estatisticamente. Em uma grande amostra. Mas por que isso - ninguém sabe. Pense por você mesmo. Tenho pensamentos diferentes sobre isso, mas terei o cuidado de não expressá-los. Eu realmente não gosto de hospitalizar mulheres para manter a gravidez. datas iniciais porque estou perdendo o controle dos meus compromissos. No entanto, ir ao hospital se tiver problemas ou não ir para a cama é sua escolha.
Dieta . Alimentos pesados - kebabs, bolinhos, cogumelos fritos e outros alimentos saborosos, mas não saudáveis, podem ser mal aceitos pelo intestino, que já "tolera" um excesso de hormônios esteróides. Então é melhor não experimentar. Além disso, o peso é ganho no contexto dos hormônios muito mais rápido. Observo isso não apenas por causa dos hormônios, mas também pelo excesso de comida e, ao mesmo tempo, pela diminuição da atividade motora após a transferência do embrião.
Mas não há restrições!
Pergunta sete
(O que nunca me perguntam, mas em vão!). Todos os medicamentos administrados como suporte são seguros para mim e meu bebê?
A resposta é negativa. A segurança do estradiol para a saúde do feto não é clara. Os estrogênios sintéticos (o notório des - dietilestilbestrol) mostraram um efeito teratogênico na criança do sexo feminino e foram proibidos de usar durante a gravidez. As preparações modernas de estradiol, em princípio, diferem em estrutura do des e "não devem ter" um efeito teratogênico. Não deveria. Não deveria. Não deveria ou não deveria? A ciência não sabe disso. Portanto, é melhor não usar preparações de estradiol após a transferência de embriões sem necessidade. O que é considerado uma necessidade? Leia a próxima pergunta.
Questão oito. Como o suporte depende do tipo de protocolo de fertilização in vitro?
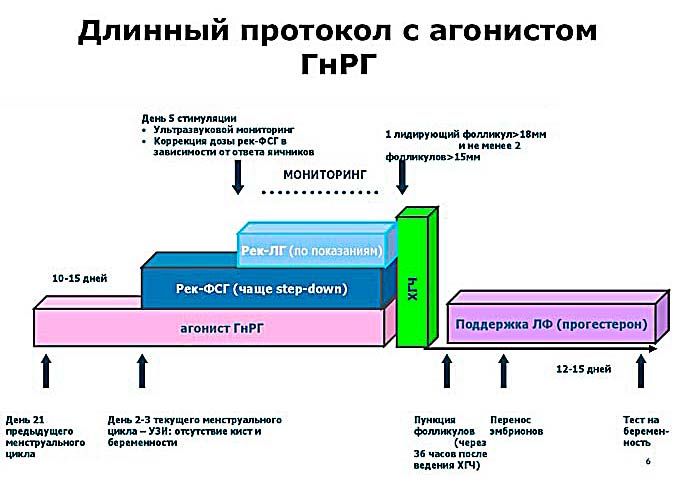
Depende muito. Tudo o que foi dito acima sobre estradiol e progesterona foi dito sobre o protocolo longo padrão. O protocolo longo tem sido historicamente o primeiro protocolo de tratamento confiável com bons resultados. No protocolo longo, os hormônios nativos foram os mais suprimidos e, portanto, foi necessário um bom (ótimo!) suporte endometrial.
Atualmente, o protocolo curto (chamamos de protocolo antagonista) é o mais utilizado. E (boa notícia!) para o protocolo com antagonistas, o uso de estrogênio como suporte não é obrigatório. Muito pelo contrário: as mulheres que tomaram e não tomaram estrogênios tiveram a mesma chance de engravidar e suportar a gravidez. Esta é uma das boas razões pelas quais o protocolo longo está sendo fortemente eliminado da prática clínica pelo protocolo antagonista.
Pergunta nove.
Em que casos as preparações de hCG são usadas?
Eu quase esqueci. Gonadotrofina coriônica humano, (pregnil, ovitrel) estimula o corpo lúteo dos ovários e, portanto, é usado para estimular o endométrio. No entanto, a probabilidade de desenvolver síndrome de hiperestimulação é uma ordem de magnitude maior, e o aumento de gestações é insignificante. Portanto, usamos esses medicamentos se não mais de cinco folículos crescerem nos ovários durante a estimulação (para ambos os ovários).
Pergunta dez. O que mais eu preciso saber?
Conselhos para o futuro: esta é uma pergunta muito boa, pergunte aos seus médicos com mais frequência!
Responda:
A qualidade dos medicamentos utilizados para suporte é submetida a uma análise estatística minuciosa pela equipe do departamento de ART. Se uma série de medicamentos é de má qualidade (isso é terrível, mas acontece!), eles (esses medicamentos) são retirados de circulação o mais rápido possível. Portanto, o remédio que lhe damos quase sempre funciona sem falhas. Até que você o tirou da clínica. Se controlarmos as drogas injetáveis em todas as etapas, até a injeção, aí com as drogas de apoio, tudo é ao contrário. Na maioria das vezes é usado e controlado por você. A temperatura ambiente no verão é muitas vezes superior a 25 graus acima de zero, o que é crítico para krynon, utrozhestan e proginova. Não se esqueça disso.
Talvez, numerosos mitos sobre o suporte fraco surgiram devido ao fato de termos verões quentes e invernos frios?
Conclusão.
Muitas vezes, na medicina, utiliza-se a abordagem de prescrições redundantes.
Dinheiro? Não importa!
Riscos? Nós não sabemos!
Efeitos colaterais? Vamos aguentar!
Se fosse apenas sobre essas questões, provavelmente não valeria a pena dedicar tanto tempo a esse tema. No entanto, a atenção excessiva às questões relacionadas ao suporte do endométrio pela névoa amarela obscurece problema real FIV: A maioria das falhas não se deve à má preparação e suporte endometrial, mas à qualidade do embrião.
- - que proporção de embriões bons eu tinha no protocolo atual?
- - o desenvolvimento dos meus embriões foi ideal para a minha faixa etária?
- A estimulação poderia ter sido melhor?
- - o que poderia ser feito para aumentar o número de embriões de alta qualidade para o próximo protocolo, se a gravidez não der certo neste?
Isso é provavelmente tudo por agora sobre este tópico. Nos vemos nas transferências!
E não tente tomar medicamentos hormonais descontroladamente!
Este artigo foi escrito não para auto-tratamento, mas para auto-educação!
O replantio de um óvulo fertilizado em uma mulher não significa que eles fizeram tudo o que podiam. A partir deste momento, é necessário monitorar regularmente o estado do feto, os órgãos pélvicos de uma mulher, a fim de prevenir ou interromper situações indesejáveis que surgem a tempo. Em outras palavras, a realização de determinados exames após a transferência do embrião pode aumentar as chances de sucesso da implantação, o curso normal da gravidez e a identificação de possíveis patologias fetais. Importante! Somente um especialista pode dar uma interpretação adequada da pesquisa.
Hormônios
Muitos pacientes de forma independente, mesmo que os médicos não prescrevam, fazem testes no dia da transferência do embrião, e não apenas após o reimplante. É melhor fazer isso para rastrear o "comportamento" adicional dos indicadores. Por assim dizer - o ponto de partida será o dia da transferência, então você precisa observar os indicadores crescerem ou não, como eles crescem.
Reduzir um resultado superestimado ou aumentar um resultado subestimado é consequência de tomar hormônios durante o período de preparação para FIV e certas manipulações (punção, transferência de embriões) ou uma ameaça real de falha do protocolo. No primeiro caso, os indicadores melhoram após refazer os testes em um ou dois dias, no segundo caso, o suporte pode precisar ser ajustado após a transferência.
Quais hormônios são administrados após a transferência do embrião? A partir do primeiro dia, a partir do dia do replantio, e depois nos dias 3-5, 7-8 e 14, você pode monitorar o nível de estradiol e progesterona. O estradiol e a progesterona têm impacto no sucesso da implantação, desenvolvimento normal e gestação. No 14º dia, é feito um exame abrangente - mais hCG é adicionado à análise indicada. O nível do hormônio hCG determina se a gravidez ocorreu ou não.
Quais exames devem ser feitos após a transferência de embriões? Além dos hormônios, às vezes você precisa monitorar os seguintes testes:
- D-dímero;
- coagulograma;
- hemostasia;
- nível de fibrinogênio.
Todos esses indicadores são importantes para a detecção de patologias da coagulação sanguínea. Mais frequentemente, apenas o D-dímero é prescrito. Se houver problemas de coagulabilidade e os coagulantes forem prescritos antes da infusão, o restante poderá ser monitorado. Às vezes é difícil determinar a presença de um problema por um deles. Um hematologista experiente avalia o desempenho de todos os testes antes de emitir um diagnóstico.
Dinâmica
Antes de fazer qualquer teste após o reimplante por conta própria ou conforme indicado por um médico, você deve entender que as normas de limite para a fertilização in vitro serão diferentes das usuais. A estimulação dos ovários, a preparação do corpo da mulher para a adoção e o nascimento do feto inclui uma enorme quantidade de hormônios e outras drogas.
Portanto, não é tanto o valor quantitativo de certos indicadores que é importante, mas a dinâmica real dos hormônios após a transferência de embriões, conforme explicado acima.
Preciso monitorar hormônios após a transferência de embriões?Às vezes, os médicos não prescrevem absolutamente nenhum teste, os pacientes desistem após duas semanas a partir do momento do replantio nível de hCG, apenas mais ultra-som, rastreios. É necessário entender que a quantidade de estradiol e progesterona é significativa no útero, a concentração desses indicadores no sangue nem sempre corresponde ao estado real das coisas. Lá (no útero) eles ainda não aprenderam a medi-los. E ninguém cancelou a quantidade de medicamentos recebidos em preparação para a fertilização in vitro, o que também distorce o quadro geral.
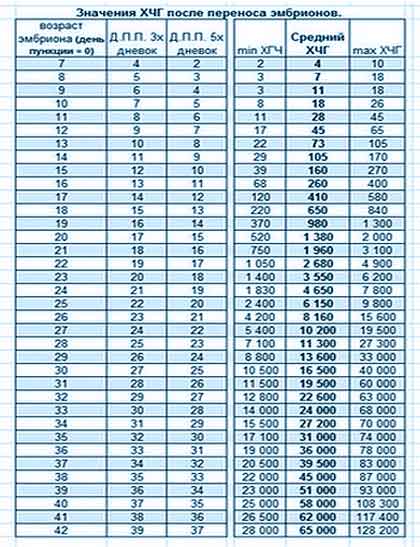
Por exemplo, nos resultados obtidos, fica claro que os hormônios estão crescendo - as mulheres estão felizes. Ou vice-versa, o resultado é inferior ao valor mínimo permitido - pânico e choro excessivo após a transferência do embrião já interfere na percepção adequada da informação.
A maioria dos médicos usa o monitoramento hormonal para detectar e controlar a síndrome de hiperestimulação ovariana, que pode ocorrer após a transferência de embriões.
É lógico que, se o especialista nomeou - você precisa tomá-lo, se não - confie no médico ou não entre em pânico se os resultados forem incompreensíveis.
Mas, o fato é que, em um protocolo bem-sucedido, os hormônios após a transferência de embriões devem aumentar gradualmente a cada dia. Para este fim, o suporte hormonal é prescrito na forma de supositórios vaginais, às vezes até 6-7 semanas de gravidez.
ultrassom
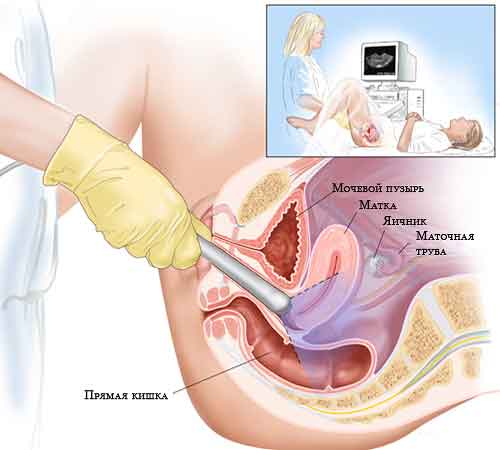
Outro procedimento importante no protocolo de fertilização in vitro é o ultrassom. O exame de ultra-som pode ser realizado por via transvaginal e transabdominal. A primeira opção significa que um sensor especial será inserido na vagina, a segunda é a maneira usual, o sensor digitalizará a parede frontal do abdômen. O método é determinado pelo médico, ambos os métodos são seguros para o paciente e para o feto.
Eles fazem ultra-som antes da transferência de embriões? Claro que sim - antes do reimplante, é necessário avaliar a espessura do endométrio, a condição dos ovários e descobrir se existem fatores que contribuem para o cancelamento do procedimento. Pode acontecer que o próprio processo de implantação dos embriões seja realizado paralelamente ao exame de ultrassom para auxiliar o especialista.
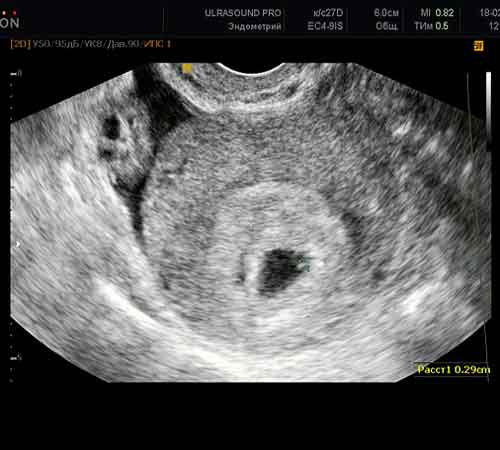
Em que dia após a transferência do embrião o óvulo fertilizado é visível? Acontece que uma ultrassonografia de um paciente precisa ser realizada antecipadamente de acordo com o protocolo - é necessário monitorar o estado da OHSS, há sérias queixas do cliente sobre dor, etc. Durante esses exames, é possível observe um ovo fetal. Em média, ele pode ser capturado em 15 DPO. Mas isso é raro. O tamanho de tal ovo fetal é muito pequeno. Portanto, em todos os protocolos IV, a primeira ultrassonografia é feita para confirmar a gravidez no dia 21.
O diagnóstico por ultrassom é um componente obrigatório da chamada "triagem pré-natal". Esta é uma série de exames que ajudam a determinar os riscos de dar à luz uma criança com patologias graves. A triagem por ultrassom após a fertilização in vitro faz sentido em combinação com um exame bioquímico (exame de sangue para marcadores especiais de várias doenças genéticas).
A triagem do 1º trimestre após a fertilização in vitro é idealmente realizada em 11-13 semanas de gravidez. É costume realizar primeiro uma ultrassonografia, durante a qual o desenvolvimento anatômico do feto é estabelecido, a presença de anomalias é determinada e o tamanho corresponde às normas. Durante três dias, e de preferência no mesmo dia, realize uma triagem bioquímica. É importante lembrar que os testes bioquímicos por si só não são um diagnóstico. Em geral, todo o procedimento não é muito diferente da triagem durante uma gravidez normal.
A partir do momento em que o teste de hCG estabeleceu a gravidez, e a primeira ultrassonografia a confirmou, uma mulher após a fertilização in vitro torna-se "a grávida mais comum", como uma mulher com uma concepção natural. Os mesmos riscos, problemas, experiências. Eles são os mesmos para todas as gestantes.
A capacidade do corpo feminino de conceber é determinada pela produção de um hormônio especial pelo corpo lúteo. A progesterona é mais importante na fertilização in vitro - seus indicadores predeterminam o sucesso da fertilização. Portanto, é tão importante mantê-lo normal com medicamentos.
"Deveres" do hormônio
Em condições naturais, a concepção ocorre se corpo feminino conseguiu se preparar para a ovulação. Os corpos amarelos iniciam a síntese ativa do “hormônio da gravidez” semanas 2 antes da fertilização pretendida. Se houver progesterona suficiente, o óvulo se fundirá com o esperma. Caso contrário, no final do ciclo, os corpos amarelos morrem e a mulher começa a menstruar.
A principal função da progesterona é preparar o corpo feminino para a reprodução. O hormônio tenta criar todas as condições necessárias para isso.
O que a progesterona faz:
- estabelece o ciclo menstrual, que proporciona condições normais para a concepção;
- ajuda a reduzir os movimentos contráteis dos músculos uterinos. Isso permite que o embrião fique bem fixado na parede do útero;
- ajuda a manter a gravidez durante toda a sua duração, excluindo a possibilidade de aborto espontâneo;
- promove a reestruturação das glândulas para a produção de leite no momento do parto.
Se o corpo feminino não for capaz de produzir independentemente a quantidade necessária do hormônio, o paciente recebe medicamentos prescritos para compensar a deficiência. Mas se isso não ajudar a conceber naturalmente, a mulher é encaminhada para fertilização in vitro, onde esse hormônio é utilizado ativamente.
Planejamento para a concepção
Tendo planejado se tornar mãe com a ajuda da inseminação artificial, a mulher sintoniza o fato de que a progesterona antes da fertilização in vitro aumentará para o nível desejado com medicamentos. A progesterona cai antes da menstruação, enquanto sua síntese ativa ocorre na 2ª fase do ciclo.
Portanto, primeiro eles esperam por alocações regulares e começam a contar a partir delas. No dia 16-17, eles começam a dar ao paciente medicamentos que compensam a deficiência do hormônio no corpo. Eles têm um efeito estimulante sobre o corpo lúteo e também ajudam o endométrio a crescer até o nível desejado.
Antes do final do ciclo, o paciente faz testes de hCG. Se a progesterona estiver elevada durante a fertilização in vitro, provavelmente a gravidez ocorreu. Devido ao risco de aborto nas fases iniciais, continue a tomar progesterona nos primeiros dias de gravidez até 12 semanas (e mais - se necessário). Além disso, a placenta formada desempenha a função de manter esse hormônio.
O uso de medicamentos hormonais continua até o 26º dia do ciclo. O replantio de embriões é realizado no 3º dia a partir do início da terapia hormonal e os crioblastos - no 5º dia.
É possível fazer fertilização in vitro se a progesterona estiver baixa? Após passar por estimulação hormonal, a mulher faz exames imediatamente antes da transferência. Se o nível de progesterona for baixo para fertilização, o protocolo de fertilização in vitro é transferido para o próximo ciclo. Durante este período, uma mulher deve ser examinada adicionalmente para entender o motivo.
Período após o plantio
Nem tudo corre bem com o fundo hormonal após a criotransferência. Portanto, o monitoramento inclui o acompanhamento da condição do paciente que foi submetido à FIV nas primeiras semanas após o protocolo. A progesterona após a transferência é um indicador importante não apenas do sucesso da fertilização, mas também do estado geral da mulher.
A taxa de progesterona após o replantio de embriões nem sempre é ideal. Em metade dos casos, há desvios para cima ou para baixo. O paciente pode sentir essas condições até fisicamente - seu peito dói muito, seu estômago está significativamente inchado e seu humor muda sem motivo.
A progesterona é especialmente importante ao esfregar após a fertilização in vitro. Estes são corrimentos vaginais e podem ser menores, mas às vezes também é observado sangramento.
Para entender que este é um fenômeno normal, e não uma ameaça de aborto espontâneo, é necessário observar o nível hormonal a partir do dia do replantio por 2 semanas (e, de acordo com algumas indicações, até mais).
Como doar sangue para progesterona?É aconselhável fazer testes de progesterona após a fertilização in vitro a cada 2 dias para mudar para o suporte hormonal a tempo. Antes de tomar sangue, a mulher deve se preparar - pare de comer com 8 a 10 horas de antecedência. Portanto, é mais conveniente tomar progesterona com o estômago vazio, ou seja, de manhã após o sono.
A entrega de progesterona de forma consistente durante os primeiros dias após a fertilização in vitro ajudará a considerar a tendência de declínio ou aumento do hormônio, além de identificar desvios da norma.
Padrões hormonais
Para entender o que a progesterona deve ser normal nos primeiros dias após a transferência do embrião, você deve considerar a tabela abaixo. A progesterona aumenta a cada semana e, no momento do parto, atingirá cerca de 500 nmol / l. A tabela contém dados indicativos, uma vez que em diferentes laboratórios os indicadores podem variar ligeiramente.
Tabela - A norma de progesterona durante a fertilização in vitro por semanas
| Período de gravidez, semanas | Progesterona, nmol\l |
| 1-2 | 38 – 58 |
| 5-6 | 59 – 69 |
| 7-8 | 65 – 75 |
| 9-10 | 73 – 88 |
| 11-12 | 92 – 100 |
| 13-14 | 96 – 127 |
| 15-16 | 124 - 170 |
Se você observar o nível do hormônio no sangue no final ciclo menstrual, então será igual a 0 nmol/l. Assim que os ovários entram na fase folicular, começam a aparecer no sangue sinais de progesterona, cujo valor médio é de 3 nmol / l. Na fase ovular, já chega a pelo menos 5 nmol/l.
Continuando a aumentar a quantidade do hormônio, o corpo entra na fase lútea, no início da qual o indicador mínimo é superior a 7 nmol / l. Assim que o embrião entra no corpo, o nível de progesterona começa a aumentar significativamente - é assim que a natureza cuida do nascimento do feto.
Desvio da norma
Como mencionado acima, o fundo hormonal após a fertilização in vitro pode se desviar da norma em ambas as direções. Se esses desvios forem muito diferentes daqueles necessários para o desenvolvimento normal da gravidez, medidas regulatórias específicas devem ser tomadas. Mas primeiro você precisa determinar as razões para a mudança no plano de fundo.
Progesterona alta:
- um salto suficientemente alto no nível do hormônio pode indicar anormalidades no desenvolvimento da placenta ou a formação de um cisto no corpo lúteo;
- um desvio da norma para cima pode sugerir o desenvolvimento de amenorreia.

Progesterona baixa:
- se a progesterona caiu após o reimplante, a função do corpo lúteo pode ter sido prejudicada;
- inflamação crônica dos ovários pode afetar o indicador;
- quando a progesterona caiu em 5-6 semanas de gestação, podemos falar sobre a ameaça de aborto espontâneo;
- uma diminuição do nível em datas subsequentes é uma razão para prestar atenção ao desenvolvimento intrauterino do feto (talvez esteja atrasado).
Um aumento na progesterona no dia do gatilho indicará uma transferência de embriões. A dinâmica estável do aumento do indicador nas semanas seguintes é provavelmente um sinal de gravidez. Nos últimos dias, um baixo "hormônio da gravidez" pode sugerir que uma mulher está andando.
Qualquer desvio da norma do nível hormonal pode prever uma fermentação sangramento uterino. Em qualquer caso, para manter a gravidez, você terá que recorrer a medicamentos de suporte médico.
Suporte Hormonal
É precisamente o baixo indicador hormonal que representa uma ameaça particular ao aborto. Para aumentá-lo, são prescritos medicamentos de progesterona, que na maioria das vezes vêm em injeções. A solução oleosa de cor transparente "Urozhestan" é vendida em ampolas de 1 ml de várias concentrações (1% e 2,5%). Eles injetam progesterona durante a fertilização in vitro para reduzir o risco de aborto espontâneo e fortalecer a placenta.
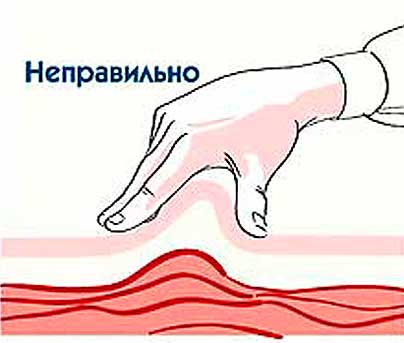
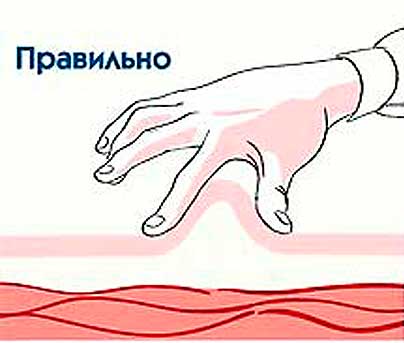
Como dar injeções de progesterona? Para começar, deve-se esclarecer que as ampolas devem ser armazenadas na geladeira. Antes de fazer uma injeção, o medicamento deve ser aquecido em água morna até a temperatura corporal. Isso também permitirá que a composição oleosa fique mais líquida para que seja mais fácil injetar por via subcutânea (no ombro, abdômen ou nádega).
Você não deve se envolver em medicamentos hormonais, pois a progesterona engrossa o sangue, o que nem sempre é um indicador positivo e pode levar a um aumento da pressão arterial. Existem outras consequências do uso das drogas descritas.
Efeitos colaterais:
- a droga pode provocar sangramento vaginal nas primeiras semanas após a fertilização in vitro, o que nem sempre é um indicador de um protocolo malsucedido;
- a icterícia pode se desenvolver devido à colestase;
- medicamentos tomados por via oral podem causar tontura com dor intensa, além de causar sonolência;
- manifestações alérgicas na forma de erupções cutâneas e coceira da pele são possíveis.
Antes de prescrever tais medicamentos, a mulher será informada das consequências e efeitos colaterais para que as manifestações descritas não a façam entrar em pânico.
A progesterona é tão importante para o nascimento de um feto que uma mulher que sonha em ser mãe terá que recorrer à terapia hormonal para manter o nível necessário que promove a fecundação, bem como desenvolvimento adicional futuro bebê. As preparações contendo o “hormônio da gravidez” tornam-se, na maioria dos casos, a base dos protocolos de fertilização in vitro. Eles também ajudam a manter a função do corpo lúteo nas semanas seguintes de gravidez, ajudando a mulher a dar à luz um bebê a termo e completamente saudável.
A maioria das mulheres recebe medicação de suporte para fertilização in vitro após a transferência de embriões. Depende de quão bem-sucedido o protocolo termina. Vários tipos de drogas são usados.
O estado de saúde da mulher, a idade e a presença de protocolos anteriores malsucedidos afetam quais medicamentos são prescritos após a transferência de embriões. A fertilização in vitro permite que casais previamente inférteis tenham um bebê, mas você deve seguir todas as condições do protocolo.
Um deles é o suporte medicamentoso para FIV após a transferência de embriões. Se o médico não prescreveu nenhum medicamento, você deve esclarecer esse ponto com ele. Já que os preparativos após a transferência do embrião ajudam a preservar a gravidez, o que era tão difícil para os futuros pais.
Medicamentos para suporte após a transferência de embriões
A gama de drogas utilizadas na fertilização in vitro é muito diversificada.
Inclui:
- vitaminas;
- hormônios;
- substâncias que impedem a coagulação excessiva do sangue.
Medicamentos de suporte pós-transferência são necessários para manter a gravidez e seu curso normal. Portanto, sua nomeação é muito importante.
As preparações após a transferência incluem uma extensa lista de vitaminas. Os complexos mais comumente prescritos para mulheres grávidas.
Esses incluem:
- Vitrum;
- Feminino;
- Elevit Pronatal.
O médico pode prescrever ele mesmo um complexo vitamínico, mas às vezes deixa a escolha para futura mãe. Todos os medicamentos são semelhantes em composição e ação, portanto, não há diferença significativa entre eles.

Importante! Ao escolher um complexo vitamínico, vale a pena considerar a variedade de farmácias mais próximas do local de residência, para que sempre haja a oportunidade de comprar exatamente o remédio que foi tomado anteriormente. Mudar o medicamento durante a gravidez é altamente desencorajado, especialmente se não houver reação alérgica ou efeitos colaterais ao medicamento prescrito.
O suporte pós-transferência de embriões para fertilização in vitro envolve ácido fólico. Ela é prescrita na mesma quantidade que todas as mulheres grávidas.
As vantagens deste ácido são que:
- previne a patologia do tubo neural do feto;
- ajuda o desenvolvimento de todos os sistemas de órgãos e tecidos;
- previne o aborto espontâneo.
O ácido fólico pode ser tomado sozinho ou como parte de complexos, se a quantidade corresponder à dosagem prescrita.
![]()
E também para dar suporte a medicamentos após a transferência de embriões está o magnésio, que possui as seguintes propriedades:
- ajuda a reduzir a ansiedade
- acalmar o sistema nervoso;
- previne o aparecimento de tônus uterino.
É prescrito na forma de preparações "Magne B6" ou "Magnelis". Esses comprimidos, após a transferência do embrião, relaxam o sistema nervoso da mulher e previnem contrações perigosas dos músculos uterinos que podem provocar a rejeição de óvulos fertilizados.

progesterona para manter a gravidez
Drogas hormonais permitir que o embrião ganhe uma posição mais forte no útero, bem como reconstruir o corpo para um estado de gravidez. A progesterona tem esse efeito.
Injeções após a transferência de embriões com esta droga são um fenômeno bastante comum. Mas mais frequentemente a progesterona é usada em duas formas:
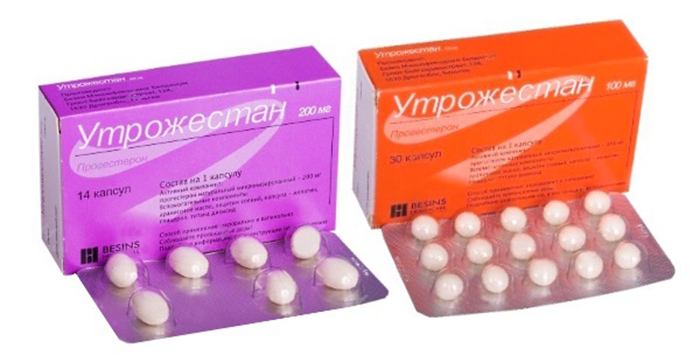
- um gel que é inserido na vagina (Krynon);
- cápsulas ou supositórios usados por via intravaginal (Utrozhestan).
A escolha da forma farmacêutica é realizada por um ginecologista, dependendo das indicações e finalidade do tratamento, bem como da condição do paciente. Na maioria das vezes, as velas são prescritas devido à facilidade de uso.
A progesterona tem várias propriedades principais:
- altera a estrutura do endométrio, o que facilita a fixação do embrião à parede do útero;
- reduz a atividade contrátil do miométrio uterino, permitindo que você feche bem o canal cervical, reduzindo o risco de aborto espontâneo no início da gravidez.
O suporte de progesterona após a fertilização in vitro é um método comum de manter uma gravidez há muito esperada. A droga é cancelada gradualmente de 8 a 20 semanas.
A duração da consulta é determinada pelo especialista em reprodução do centro médico que realiza a fertilização in vitro. É calculado com base nos principais indicadores:
- a história do paciente;
- tipo de protocolo de FIV;
- era;
- fundo hormonal de uma mulher;
- a presença ou ausência de inseminação artificial anterior a esta experiência e seus resultados.
Se você tiver uma reação alérgica grave ou outros efeitos colaterais aos medicamentos que suportam a fase lútea, você precisa consultar um especialista.
O médico selecionará um medicamento de substituição adequado. O medicamento deve ser descontinuado gradualmente, reduzindo a dosagem. O cancelamento abrupto ou pular uma dose é inaceitável, pois isso ameaça a segurança da gravidez.
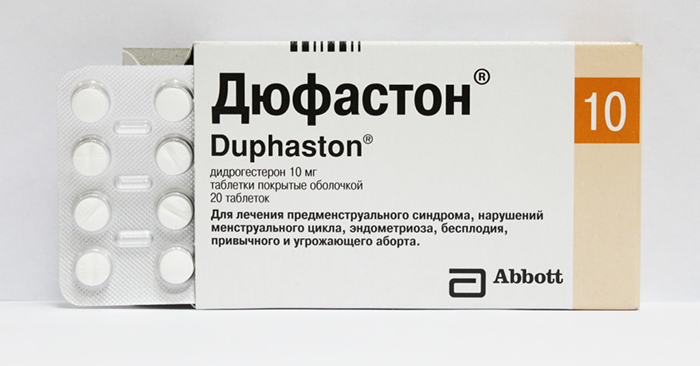
Duphaston após a transferência
Esta droga também é um análogo da progesterona humana. Duphaston após a transferência de embriões ajuda a manter a gravidez, garantindo um curso bem-sucedido. O uso desta droga é considerado normal para protocolos de fertilização in vitro. A progesterona aumenta as chances de implantar com sucesso um óvulo no endométrio do útero.
Dufaston pertence ao grupo das retroprogesteronas. Essas drogas, usadas como suporte da fase lútea na fertilização in vitro, têm forte efeito progestogênico, mas baixo efeito androgênico.
Isso lhes dá uma série de vantagens:
- falta de feminização de um filho do sexo masculino;
- falta de masculinização dos órgãos do sistema reprodutivo em uma criança do sexo feminino;
- não afeta o fígado;
- não afeta a coagulação do sangue;
- não causa erupções cutâneas, hirsutismo, mudança de voz para o macho;
- não afeta os processos metabólicos (não altera a concentração de glicose no sangue, bem como seu espectro lipídico);
- nenhum efeito no sistema pituitário-ovariano;
- não causa atrofia adrenal.
Devido à presença dessas propriedades, os médicos prescrevem ativamente Duphaston após a transferência durante a inseminação artificial. É uma didrogesterona com um grupo metil na posição 10 na progesterona humana).
Essa estrutura molecular alterada permite que Duphaston seja mais facilmente absorvido durante a ingestão. O uso do fármaco na dosagem de 20 a 30 mg estimula a fase de secreção no endométrio. Assim, a didrogesterona suporta a gravidez.
O uso da droga começa a partir do momento da transferência do embrião na dosagem de 30 a 60 mg por dia. A recepção continua até a 12ª semana de gravidez. Se houver uma ameaça, o tratamento é estendido até 20 semanas.
Dufaston é absolutamente seguro para o feto. A ausência de efeito teratogênico foi confirmada por uma massa de estudos, de modo que a droga é amplamente utilizada como suporte para inseminação artificial.
Análogos de drogas para manter a gravidez
Após a fertilização in vitro, é necessário repor a falta de estradiol natural. Para fazer isso, use o medicamento Proginova. Contém estradiol sintético (valeriato de estradiol), que permite que o feto se fixe na parede uterina.
A forma de dosagem da droga é uma drageia para administração oral. O esquema de aplicação é desenvolvido individualmente pelo especialista em fertilidade responsável pela gravidez, levando em consideração todas as contra-indicações e resultados de pesquisas.
Proginova não é prescrito nos seguintes casos:
- com endometriose;
- se houver neoplasias malignas do fígado;
- com diabetes de qualquer tipo;
- com aumento da capacidade de coagulação do sangue;
- se a gestante estiver acima do peso.
É impossível cancelar o medicamento por conta própria, pois isso pode ter consequências até a interrupção da gravidez. A dosagem é reduzida gradualmente, o curso individual é calculado pelo médico.
Outra droga de progesterona é Crinon. Está disponível na forma de supositórios ou gel. Na maioria das vezes, as velas são prescritas, seu uso é mais fácil. O medicamento pode ser usado uma vez ao dia, o que é mais conveniente para os pacientes do que doses múltiplas.
Conclusão
A prescrição do medicamento deve ser realizada por um médico. É inaceitável autoadministrar, substituir o medicamento por um similar, alterar o regime ou cancelá-lo completamente. A automedicação, neste caso, ameaça interromper a tão esperada gravidez.
Vídeo: Manejo da gravidez após fertilização in vitro