भ्रूण स्थानांतरण के बाद हार्मोनल समर्थन। पर्यावरण कार्यक्रम में एंडोमेट्रियल समर्थन
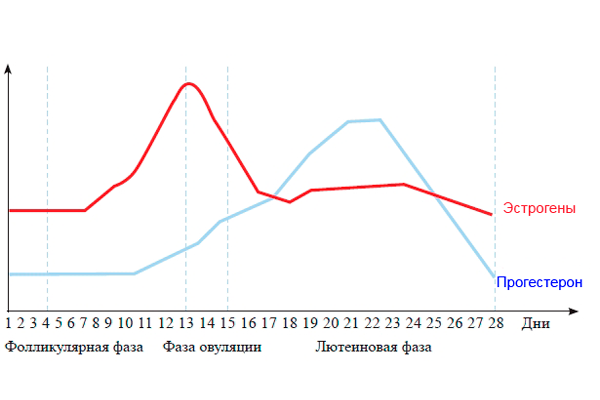
यौन रहस्यों का मुख्य कार्य अंडे के निषेचन और गर्भावस्था के सामान्य पाठ्यक्रम के लिए अनुकूल परिस्थितियों का निर्माण करना है।
मां बनने की तैयारी कर रही महिला हार्मोन के संकेतकों, उनके बदलाव पर नजर रखती है। विशेष रूप से भ्रूण स्थानांतरण के बाद आईवीएफ में एस्ट्राडियोल की दर के लिए।
इन विट्रो फर्टिलाइजेशन प्रोग्राम के तहत भ्रूण के स्थानांतरण के बाद पहले सप्ताह में, एक महिला के अंडाशय में रोम बढ़ने लगते हैं, इसलिए भ्रूण स्थानांतरण के बाद शरीर एस्ट्राडियोल का उत्पादन करता है। इस हार्मोन के लिए धन्यवाद, गर्भाशय के अंदर एंडोमेट्रियम का निर्माण होता है।
चक्र के बीच में, बड़ी मात्रा में कृत्रिम गर्भाधान के बाद, महिला का शरीर एक ऐसे पदार्थ का उत्पादन करना शुरू कर देता है जो गर्भावस्था के सामान्य पाठ्यक्रम की गारंटी देता है - प्रोजेस्टेरोन।
भ्रूण के स्थानांतरण के बाद प्रोजेस्टेरोन और एस्ट्राडियोल जो कि कॉर्पस ल्यूटियम पैदा करता है, अजन्मे बच्चे के पूर्ण विकास के लिए आवश्यक है।
आगामी गर्भावस्था के लिए, प्रोजेस्टेरोन का स्तर बहुत महत्वपूर्ण है, क्योंकि यह हार्मोन आरोपण के दौरान भ्रूण के लगाव के साथ-साथ अजन्मे बच्चे के पोषण के लिए अनुकूल परिस्थितियों का निर्माण करता है।
भ्रूण स्थानांतरण और एस्ट्राडियोल के बाद प्रोजेस्टेरोन की मात्रा सीधे निषेचित अंडे के स्थानांतरण के दिन और फिर 7 दिनों के बाद निर्धारित की जाती है।
भ्रूण स्थानांतरण के बाद एस्ट्राडियोल और प्रोजेस्टेरोन
भ्रूण को धारण करने की प्रक्रिया में हार्मोन एस्ट्राडियोल का स्तर महत्वपूर्ण है। यदि इस हार्मोन की सांद्रता कम है, तो इससे गर्भपात हो सकता है।
गर्भवती मां के लिए प्रोजेस्टेरोन का स्तर भी महत्वपूर्ण है। आईवीएफ हस्तांतरण के बाद हार्मोन के मानदंड को निर्धारित करने के लिए एक रक्त परीक्षण एक मानक परीक्षण है जो इन विट्रो निषेचन के दौरान एक महिला को निर्धारित किया जाता है।
यदि संकेतक गिरते हैं, तो प्रसूति-स्त्री रोग विशेषज्ञ महिला को हार्मोनल तैयारी निर्धारित करते हैं।
निश्चित अंतराल पर हार्मोन की दर अलग होती है। आईवीएफ प्रोटोकॉल में कहा गया है कि शुरू में एस्ट्राडियोल का स्तर भ्रूण स्थानांतरण से पहले निर्धारित किया जाता है, और फिर इस संकेतक की गतिशीलता को नियंत्रित किया जाता है।
हार्मोन एस्ट्राडियोल आंशिक रूप से अधिवृक्क ग्रंथियों और अंडाशय द्वारा निर्मित होता है। यह भ्रूण के निर्माण में महत्वपूर्ण है, क्योंकि यह चयापचय प्रक्रियाओं को प्रभावित करता है, अजन्मे बच्चे के कंकाल प्रणाली के निर्माण के लिए जिम्मेदार है।
इसके अलावा, हार्मोन गर्भाशय के ऊतकों में खिंचाव को बढ़ावा देता है, जो बढ़ते भ्रूण के लिए आवश्यक है। एस्ट्राडियोल का एक महिला के हृदय प्रणाली पर प्रभाव पड़ता है, जिससे भ्रूण में रक्त का प्रवाह बढ़ जाता है, और, तदनुसार, पोषण।
संकेतकों के मानदंडों की तालिका
भ्रूण स्थानांतरण के बाद पहले चार महीनों के लिए कॉर्पस ल्यूटियम में प्रोजेस्टेरोन का उत्पादन होता है। और बारह सप्ताह के बाद, प्लेसेंटा की परिपक्वता शुरू होती है, जो इस हार्मोन के उत्पादन के लिए जिम्मेदार है।
आईवीएफ के बाद, महिला के रक्तप्रवाह में यौन स्राव का स्तर प्रतिदिन बढ़ता है, जो गर्भावस्था की प्रक्रिया के बीकन के रूप में कार्य करता है।
भ्रूण स्थानांतरण के बाद प्रोजेस्टेरोन क्या होना चाहिए और विचलन का क्या अर्थ है? इस सूचक का सामान्य मान 6.9 से 56.6 nmol / l तक होता है।
लेकिन अगर हार्मोन का स्तर सामान्य से नीचे गिर जाता है, तो गर्भपात की संभावना अधिक होती है। फिर दवाओं के साथ हार्मोनल समर्थन की तत्काल आवश्यकता है।
भ्रूण स्थानांतरण के बाद एस्ट्राडियोल और प्रोजेस्टेरोन की दर किसके द्वारा निर्धारित की जाती है:
- आईवीएफ के दिन;
- प्रक्रिया के तीन दिन बाद;
- भ्रूण स्थानांतरण के एक सप्ताह बाद;
- दो हफ्ते में।
इसके अलावा, प्रजनन विशेषज्ञ संकेतों के अनुसार अतिरिक्त प्रयोगशाला परीक्षण लिख सकते हैं। कुछ मामलों में, प्रोजेस्टेरोन नियंत्रण दिन में भ्रूण स्थानांतरण के बाद भी निर्धारित किया जाता है।
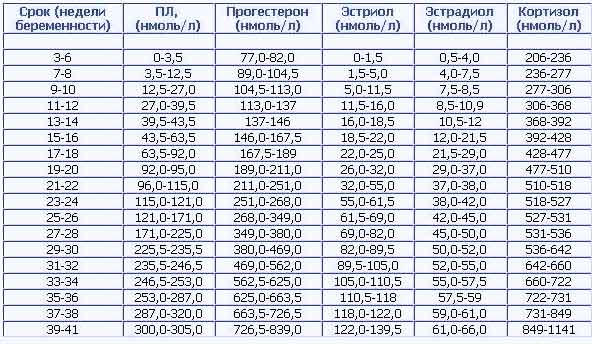
तालिका गर्भावस्था के सप्ताह तक इन विट्रो निषेचन के दौरान एस्ट्राडियोल और प्रोजेस्टेरोन के मानदंडों को दर्शाती है:
गर्भावस्था के सप्ताह तक प्रोजेस्टेरोन और एस्ट्राडियोल का स्तर
| गर्भावस्था के सप्ताह | एस्ट्राडियोल के संकेतक, एनएमओएल / एल | प्रोजेस्टेरोन के संकेतक, एनएमओएल / एल |
| 1–2 | 211–401 | 38–58 |
| 5–6 | 1061–1481 | 59–69 |
| 7–8 | 1381–1751 | 65–75 |
| 9–10 | 1651–2291 | 73–88 |
| 11–12 | 2281–3121 | 92–101 |
| 13–14 | 2761–4301 | 96–127 |
| 15–16 | 5021–6581 | 124–171 |
| 17–18 | 4561–7741 | 111–189 |
| 19–20 | 7441–9621 | 122–188 |
| 21–22 | 8261–11461 | 141–221 |
| 23–24 | 10570–13651 | 189–247 |
| 25–26 | 10891–14091 | 197–278 |
| 27–28 | 11631–14491 | 251–341 |
| 29–30 | 11121–16221 | 270–326 |
| 31–32 | 12171–15961 | 323–403 |
| 33–34 | 13931–18551 | 336–381 |
| 35–36 | 15321–21161 | 322–433 |
| 37–38 | 15081–22851 | 356–468 |
| 39–40 | 13541–26961 | 421–546 |
कम एस्ट्राडियोल
गर्भावस्था के दौरान, कई मुख्य कारणों से एस्ट्राडियोल का स्तर सामान्य से नीचे हो सकता है:
- गंभीर वजन घटाने;
- महत्वपूर्ण शारीरिक गतिविधि;
- शाकाहार या शरीर में वसा और कार्बोहाइड्रेट की कमी;
- धूम्रपान और शराब पीने सहित बुरी आदतें;
- हाइपरप्रोलैक्टिनीमिया;
- पिट्यूटरी ग्रंथि की शिथिलता।

भारी शारीरिक गतिविधि एस्ट्राडियोल के स्तर के न होने का कारण है
इसके अलावा, निषेचित अंडे के हस्तांतरण के बाद एस्ट्राडियोल, प्रोजेस्टेरोन गर्भपात के खतरे के साथ, जननांग प्रणाली के पुराने रोगों के साथ-साथ कुछ दवाओं के उपयोग के साथ गिर सकता है।
गर्भवती महिला के रक्त में एस्ट्राडियोल के स्तर में कमी इंगित करती है कि प्लेसेंटा खराब स्थिति में है। इस मामले में, गर्भवती मां को एक विशेष हार्मोनल थेरेपी निर्धारित की जाती है:
- हार्मोनल गोलियां;
- इंजेक्शन;
- विशेष पैच।
इसके अलावा, प्रोगिनोव या एस्ट्रोफेम के उपयोग का संकेत दिया जा सकता है।
यदि देर से गर्भावस्था में हार्मोनल पृष्ठभूमि में गड़बड़ी होती है, तो यह भ्रूण को अधिक सहन करने (श्रम गतिविधि में देरी) का कारण बन सकता है। फिर, प्रसव को प्रोत्साहित करने के लिए, प्रसूति-स्त्री रोग विशेषज्ञ महिला को हार्मोन थेरेपी लिख सकते हैं।
कम प्रोजेस्टेरोन
गर्भावस्था के दौरान, रक्त में प्रोजेस्टेरोन का स्तर धीरे-धीरे बढ़ता है, तीसरी तिमाही में अधिकतम मूल्यों तक पहुंच जाता है। चूंकि यह हार्मोन गर्भाशय की मांसपेशियों को आराम देता है, इन विट्रो निषेचन के दौरान भ्रूण स्थानांतरण के बाद कम प्रोजेस्टेरोन गंभीर दर्द और स्पॉटिंग के साथ होता है।
यदि उपरोक्त लक्षण दिखाई दें, तो महिला को तुरंत डॉक्टर से परामर्श लेना चाहिए, अन्यथा गर्भपात हो सकता है। और हार्मोनल स्तर में कमी यह भी संकेत दे सकती है कि भ्रूण के विकास में देरी हो रही है।
गर्भवती महिलाओं में कम प्रोजेस्टेरोन के स्तर के सबसे आम कारणों में शामिल हैं:
- कॉर्पस ल्यूटियम के विकास से जुड़े विकार;
- मजबूत शारीरिक गतिविधि;
- गर्भाशय गुहा में होने वाली ऑक्सीडेटिव प्रक्रिया;
- विलंबित भ्रूण विकास;
- प्लेसेंटा का अपर्याप्त कार्य।

शाकाहार कम प्रोजेस्टेरोन का कारण है
इसके अलावा, कुछ दवाओं के उपयोग से इस हार्मोन का स्तर प्रभावित हो सकता है।
लेकिन एक गर्भवती महिला में प्रोजेस्टेरोन की अधिकता शरीर में एक रोग प्रक्रिया के विकास का संकेत दे सकती है।
यदि बच्चे को जन्म देने की प्रक्रिया अनुकूल रूप से आगे बढ़ती है, तो चिकित्सा पद्धति में प्रोजेस्टेरोन का कम स्तर बहुत कम देखा जाता है।
यदि ऊपर सूचीबद्ध लक्षणों में से एक का पता चलता है, तो आईवीएफ से गुजरने वाले रोगी को तुरंत उस चिकित्सा विशेषज्ञ से संपर्क करना चाहिए जो उसे देख रहा है।
किसी भी मामले में आपको अपने दम पर हार्मोन के स्तर को बढ़ाने की कोशिश नहीं करनी चाहिए, क्योंकि केवल उपस्थित चिकित्सक ही हार्मोन थेरेपी का चयन करने में सक्षम होंगे जो समस्या से निपटने में मदद करेंगे।
निष्कर्ष
आईवीएफ करते समय, एक महिला की हार्मोनल पृष्ठभूमि को नियंत्रित करना विशेष रूप से महत्वपूर्ण है। कृत्रिम गर्भाधान के साथ, प्रोजेस्टेरोन का स्तर सामान्य से नीचे हो सकता है, इसलिए कई प्रजनन विशेषज्ञ भ्रूण स्थानांतरण से पहले और बाद में हार्मोन थेरेपी की सलाह देते हैं।
लेकिन स्व-दवा स्पष्ट रूप से contraindicated है, केवल एक डॉक्टर एक प्रभावी उपचार लिख सकता है।
चिंता न करें, क्योंकि अधिकांश हार्मोनल दवाएं प्राकृतिक मूल की होती हैं और एक महिला और उसके अजन्मे बच्चे के शरीर के लिए पूरी तरह से सुरक्षित होती हैं।
वीडियो: हार्मोनल परीक्षा। एलएच, एफएसएच, प्रोजेस्टेरोन
यह लेख चिकित्सा के क्षेत्र में नवीनतम वैज्ञानिक उपलब्धियों और नुरिएव क्लिनिक में आईवीएफ अभ्यास में उनके कार्यान्वयन के लिए समर्पित है।
सशर्त संक्षेप:
एचसीजी - मानव कोरियोनिक गोनाडोट्रोपिन - गर्भावस्था हार्मोन।
वीटी - कॉर्पस ल्यूटियम
प्रश्न एक।
आईवीएफ कार्यक्रम का समर्थन करने के लिए किन दवाओं का उपयोग करना चाहिए?
एक महिला का कॉर्पस ल्यूटियम दो हार्मोन पैदा करता है: एस्ट्राडियोल और प्रोजेस्टेरोन। सामान्य तौर पर, कॉर्पस ल्यूटियम उनमें से बहुत अधिक पैदा करता है, लेकिन स्पष्टीकरण को सरल बनाने के लिए, हम मान लेंगे कि अभी भी दो हैं।
मुख्य हार्मोन प्रोजेस्टेरोन है।
ऐतिहासिक रूप से, प्रोजेस्टेरोन का उपयोग इंजेक्शन में किया जाता था, और इंट्रामस्क्युलर रूप से दिन में 3 से 6 बार नरम स्थान पर इंजेक्ट किया जाता था। यदि किसी को "तेल इंजेक्शन" का उपयोग करने का अनुभव है, तो उसे इस बात का अच्छा अंदाजा है कि कुछ हफ़्ते के उपचार के बाद पांचवें बिंदु का क्या होता है! इसलिए, जब फ्रांसीसी फर्मबीesins ने योनि में प्रोजेस्टेरोन डालने का प्रस्ताव रखा, एक महिला के जीवन की गुणवत्ता में सुधार करने में एक वास्तविक सफलता थी, पैड या वॉशिंग मशीन के आविष्कार से बदतर नहीं। महिलाओं ने वास्तव में इसकी सराहना नहीं की, और डॉक्टरों को लगभग दस वर्षों तक आश्वस्त होना पड़ा कि योनि रूप इंजेक्शन से कम प्रभावी नहीं था। लेकिन तथ्य यह है: 600 मिलीग्राम माइक्रोनाइज़्ड प्रोजेस्टेरोन (यूट्रोज़ेस्टन) प्रति दिन एक तैलीय घोल के 6 इंजेक्शन के बराबर है।
थोड़ी देर बाद, योनि उपयोग के लिए सपोसिटरी में एक जेल क्रिनोन को बाजार में पेश किया गया था, समान, लेकिन अधिक सुविधाजनक - इसे दिन में केवल एक बार डाला जा सकता है (उट्रोज़ेस्टन को दिन में कम से कम दो बार डाला जाना चाहिए, अधिमानतः तीन)। क्रिनन का एक सपोसिटरी 800 मिलीग्राम यूट्रोजेस्टन के बराबर है।
उच्च कीमत के बावजूद, नुरेयेव क्लिनिक में आईवीएफ कार्यक्रमों में क्रिनोन का उपयोग किया जाता है। दवा के कम से कम दो फायदे हैं:
पहला - एक एकल दैनिक प्रशासन अधिक विश्वसनीय है, इसे भूलना / याद करना अधिक कठिन है। Utrozhestan के साथ, कभी-कभी ऐसी समस्याएं होती हैं, जो IVF कार्यक्रम के लिए संवेदनशील होती हैं।
दूसरा - क्रेयॉन कम लीक करता है, खासकर गर्मियों में, जो अधिक आरामदायक होता है। लेकिन कोई मौलिक अंतर नहीं है।
लेकिन यह डुप्स्टन दवा के साथ है। दवा सिंथेटिक है, प्रोजेस्टेरोन नहीं, बल्कि इसका एनालॉग। गर्भावस्था के दौरान उपयोग की सुरक्षा स्पष्ट रूप से स्थापित नहीं की गई है। इसलिए, हम इसका उपयोग नहीं करते हैं।
जो लोग अधिक पढ़ना चाहते हैं, उनके लिए यहां डॉक्टरों की चर्चा का लिंक दिया गया है (तिथियां नोट करें):
** **
दूसरा आवश्यक हार्मोन एस्ट्राडियोल है। यह दो रूपों में मौजूद है: टैबलेट (प्रोगिनोवा, एस्ट्रोफेम) और त्वचीय अनुप्रयोग के लिए जेल (डिविजेल, एस्ट्रोजेल)।
एस्ट्राडियोल, प्रोजेस्टेरोन के संयोजन में पर्याप्त खुराक (प्रति दिन 2-3 गोलियां) में एक महिला के शरीर में पेश किया जा रहा है, एंडोमेट्रियम को काफी लंबे समय तक स्थिर स्थिति में रख सकता है। का कारण हैअसत्य यह महसूस करना कि दो दवाओं - एस्ट्रोजन और प्रोजेस्टेरोन - की उच्च खुराक गर्भपात को रोक सकती है या आईवीएफ परिणामों में सुधार कर सकती है। दुर्भाग्य से, दवाओं की कोई भी उच्च खुराक एक बुरे भ्रूण से अच्छा भ्रूण नहीं बना सकती है (इसके विपरीत, वे कर सकते हैं!)। इसलिए, होमो सेपियन्स प्रजाति की महिलाओं के लिए मानक हार्मोन की मानक खुराक हैं, ये खुराक हैं: प्रोजेस्टेरोन 600 मिलीग्राम प्रति दिन, एस्ट्राडियोल 2 मिलीग्राम (टैबलेट) दिन में दो बार। बाकी सब कुछ फालतू है।
"ऐसा कैसे?!" - मेरे मरीज़ों में से हर सेकंड मुझसे पूछता है - "क्या मैं एक खुराक जोड़ सकता हूँ, यह मेरे लिए महत्वपूर्ण है, मेरे गर्भवती होने की संभावना अधिक होने दें! आप मक्खन के साथ दलिया खराब नहीं कर सकते!" उसे दूषित करो। जानवरों के अध्ययन में हार्मोन (दोनों) की अत्यधिक खुराक से पता चला है भ्रूण पर प्रभाव। महिलाओं पर ऐसा कोई परीक्षण नहीं किया गया है।
इसलिए, मानक से किसी भी विचलन का स्वागत नहीं है। एक ओवरडोज़, एक कम खुराक की तरह, अवांछनीय है, क्योंकि यह हमें हमारी प्रजातियों के लिए अनुशंसित खुराक से इष्टतम से विचलित कर देता है। इसलिए हम मानक स्थितियों में मानक खुराक निर्धारित करते हैं, अर्थात हम एक टेम्पलेट के अनुसार कार्य करते हैं। इतना मानक कि इस समूह में दवाओं के उपयोग पर निर्देश एक नर्स के कर्तव्यों को सौंपा गया है। और हम इस पैटर्न से शर्मिंदा नहीं हैं। डॉक्टर के पास अपनी रचनात्मक क्षमताओं को लागू करने के लिए एक जगह है। कहीं भी लेकिन एंडोमेट्रियम के समर्थन में।
प्रश्न दो। समर्थन कब शुरू करें और कब समाप्त करें?
कब शुरू करना है। विज्ञान कहता है कि यदि आप कूप पंचर के दिन, या अगले दिन, या हर दूसरे दिन, या तीसरे दिन एंडोमेट्रियम का समर्थन करना शुरू करते हैं, तो हमें अधिकतम परिणाम मिलते हैं। पहले या बाद में, परिणाम और भी खराब होंगे। जितनी जल्दी या बाद में, उतना ही बुरा।
कब खत्म करना है? अधिक कठिन प्रश्न। जब मैं आईवीएफ के लिए आई, तो सामान्य समर्थन समय गर्भावस्था के 12 सप्ताह तक का था। फिर बार को घटाकर सात सप्ताह, फिर छह सप्ताह कर दिया गया।
आज यह माना जाता है कि जिस दिन एचसीजी पॉजिटिव होता है उस दिन सभी सहायक दवाओं को वापस लेने से गर्भावस्था समाप्त नहीं होती है। यानी आपको या तो प्रेग्नेंसी है या नहीं। और अगर एचसीजी पॉजिटिव (50 यूनिट से अधिक) है, तो दवाओं को सुरक्षित रूप से रद्द किया जा सकता है।
ध्यान! उपरोक्त सभी केवल मानक आईवीएफ प्रोटोकॉल पर लागू होते हैं! क्रायोप्रोटोकॉल, डोनर एग के साथ प्रोटोकॉल या सरोगेट मदर के साथ कुछ ख़ासियतें हैं - गर्भावस्था के कम से कम सात सप्ताह तक समर्थन जारी रहता है! यदि आप सुनिश्चित नहीं हैं, तो एआरटी नर्स या डॉक्टर के साथ नियुक्तियों/रद्दीकरणों की जांच करना सुनिश्चित करें।
और इसलिए, हम पंचर के तीसरे दिन समर्थन शुरू करते हैं, हम एचसीजी परीक्षण के दिन समाप्त करते हैं। इन नियमों से विचलन का स्वागत नहीं है, क्योंकि इससे प्रगतिशील गर्भधारण की आवृत्ति नहीं बढ़ती है।
लेकिन प्रोटोकॉल की कीमत और दवाओं के साइड इफेक्ट बढ़ जाते हैं। प्रभाव क्या हैं?
स्पष्ट प्रभाव हैं: सूजन, कब्ज, द्रव प्रतिधारण के कारण ऊतक सूजन, उनींदापन और प्रतिक्रियाओं का अवरोध।
और स्पष्ट प्रभाव नहीं: बर्बाद गर्भावस्था अभी भी बाधित होगी, लेकिन बाद की तारीख में, महिला के स्वास्थ्य को महत्वपूर्ण नुकसान पहुंचाएगी। 80% से अधिक गर्भपात गर्भधारण में भ्रूण के क्रोमोसोमल सेट का घोर उल्लंघन था। यानी उन्हें बचाया नहीं जा सका।
इसलिए, समर्थन को स्वीकार किए जाने से पहले रद्द किया जा सकता है। इसके अलावा, समर्थन जल्द से जल्द रद्द किया जाना चाहिए।
प्रश्न तीन।
अगर खूनी स्पॉटिंग शुरू हो जाए तो क्या करें?
कुछ भी तो नहीं। अक्सर, एचसीजी परीक्षण से चार दिन पहले स्पॉटिंग शुरू हो जाती है। ऐसा इसलिए होता है क्योंकि अपने स्वयं के, देशी कॉर्पस ल्यूटियम ने अपने संसाधन को समाप्त कर दिया है और कम प्रोजेस्टेरोन और एस्ट्राडियोल का उत्पादन करना शुरू कर दिया है। यदि भ्रूण को प्रत्यारोपित किया जाता है और एचसीजी का उत्पादन करना शुरू कर देता है, तो यह कॉर्पस ल्यूटियम को उत्तेजित करता है और इसे आराम नहीं करने देता है।
एचसीजी परीक्षण से पहले खूनी निर्वहन आरोपण की कमी का पहला संकेत है, और इसलिए गर्भावस्था।
यदि निर्वहन दुर्लभ है, तो यह दवाओं को रद्द करने के लायक नहीं है। गर्भावस्था को बनाए रखने की संभावना है, क्योंकि एंडोमेट्रियम की केवल निचली परतें गर्भाशय ग्रीवा के करीब (भ्रूण को गर्भाशय के नीचे के करीब स्थानांतरित किया जाता है) छूट जाती है। यदि एक पूर्ण मासिक धर्म आ गया है, तो कोई मौका नहीं है - आपको एचसीजी निर्दिष्ट किए बिना समर्थन रद्द करने की आवश्यकता है।
बेशक, इस तथ्य के साथ आने के लिए मनोवैज्ञानिक रूप से बहुत मुश्किल है कि आईवीएफ प्रोटोकॉल विफलता में समाप्त हो गया। बहुत अधिक प्रयास किया गया है। बेशक, दवाओं की बड़ी खुराक (उदाहरण के लिए एस्ट्रोजेन) का हस्तक्षेप शुरू होने वाले रक्तस्राव को रोक सकता है। लेकिन गर्भ धारण न करें। क्योंकि खराब भ्रूण के कारण रक्तस्राव होता है। और इसके विपरीत नहीं।
क्या रक्तस्राव शुरू होने पर डॉक्टर को बुलाना संभव और आवश्यक है? बेशक! यह संभव और आवश्यक है। ऐसे में नियमानुसार डॉक्टर इलाज की शुरुआत में अपना मोबाइल नंबर देता है। हालाँकि, हम एक समस्या में भाग गए: डॉक्टर के पास एक दिन में 100 से अधिक हैं! मोबाइल पर आने वाली कॉलें, उनमें से अधिकांश अन्य रोगियों के स्वागत के घंटों के दौरान या संचालन के घंटों के दौरान होती हैं। स्त्री रोग विशेषज्ञ के बारे में प्रसिद्ध किस्सा "स्कूल के आसपास दो बार" वास्तव में मेरे अभ्यास में था :-)। आइए यहां एक डॉक्टर का सपना और थोड़ा निजी जीवन जोड़ें - फोन पर इसे प्राप्त करना मुश्किल हो सकता है। एक समझौते के रूप में, हमने एक आपातकालीन टेलीफोन पेश किया है, जो क्लीन ज़ोन में प्रक्रियाओं के दौरान जारी किया जाता है, और हमेशा एक नर्स के साथ ड्यूटी पर रहता है। वह या तो डॉक्टर से जुड़ेगी, या "देशी" डॉक्टर को "विदेशी" से बदल देगी, लेकिन फिर भी सक्षम है, अगर उसका डॉक्टर अचानक कॉल का जवाब नहीं दे सकता है। हालांकि हम कोशिश करते हैं कि "अपना" मुसीबत में न छोड़ें। खासकर आईवीएफ के बाद। खासकर जब खून बह रहा हो।
प्रश्न चार।
किन हार्मोनों की निगरानी की जानी चाहिए?
कोई भी नहीं। क्योंकि कोई नियम नहीं हैं। कोई हार्मोन का स्तर वर्तमान खुराक को बदलने का कारण नहीं है।
क्यों?
क्योंकि प्रोजेस्टेरोन की तैयारी, योनि से पेश की जाती है, गर्भाशय और एंडोमेट्रियम में उच्च सांद्रता पैदा करती है। और वहां हार्मोन को मापना मुश्किल है।
यदि गर्भाशय में प्रोजेस्टेरोन की सांद्रता परिधीय रक्त की तुलना में बहुत अधिक है, तो रक्त में प्रोजेस्टेरोन को क्यों मापें? फिर, कि हम कहीं और नहीं माप सकते :-)))
रक्त में प्रोजेस्टेरोन के स्तर का अध्ययन धन का एक बेकार हस्तांतरण है, क्योंकि रक्त में प्रोजेस्टेरोन के स्तर के आधार पर कोई निष्कर्ष नहीं निकाला जा सकता है, कोई पूर्वानुमान नहीं लगाया जा सकता है, और इससे भी अधिक, नुस्खे को समायोजित नहीं किया जा सकता है। प्रोजेस्टेरोन के बारे में सब कुछ।
एस्ट्राडियोल। यह हार्मोन, छोटी खुराक में भी, एंडोमेट्रियम धारण कर सकता है। इस हार्मोन के प्रति महिलाओं के ऊतकों की संवेदनशीलता अलग होती है और इसलिए एस्ट्राडियोल की दर बहुत धुंधली होती है, यह परिवर्तनशील भी होती है। इसलिए, प्रोजेस्टेरोन के साथ, एस्ट्राडियोल का प्रयोगशाला-निर्धारित स्तर खुराक समायोजन के लिए एक तर्क नहीं है।
तो भ्रूण स्थानांतरण से पहले और बाद में एस्ट्राडियोल को क्यों मापें? डिम्बग्रंथि हाइपरस्टिम्यूलेशन सिंड्रोम के विकास के जोखिम को निर्धारित करने के लिए। लेकिन यह पूरी तरह से अलग कहानी है। और एक अन्य लेख के लिए एक विषय।
प्रश्न पांच।
परिणामों में और क्या सुधार होता है? एस्पिरिन, क्लेक्सेन, फ्रैक्सेपेरिन, विटामिन ई, जोंक? और कुछ?
कुछ भी तो नहीं। दुनिया में पंजीकृत किसी भी दवा ने गर्भावस्था की आवृत्ति बढ़ाने में कोई महत्वपूर्ण प्रभाव नहीं दिखाया है। "मोटे खून" के बारे में कहानियों का आविष्कार दवा कंपनियों द्वारा किया गया था जो "मोटे खून के खिलाफ दवाओं" का उत्पादन करती हैं। इन भ्रांतियों के साथ-साथ आईवीएफ गर्भावस्था के चमत्कारी उद्धार के बारे में कहानियां कृत्रिम रूप से समर्थित हैं, क्योंकि तारे जल रहे हैं क्योंकि किसी को इसकी आवश्यकता है।
अपनी ओर से, मैं ध्यान देता हूं कि एक प्रजनन विशेषज्ञ को थोड़ा अपराध लगता है जब वह यह सुनता है कि कोई भी महिला, जो स्व-दवा में, आईवीएफ प्रोटोकॉल के दौरान शक्तिशाली दवाओं का इस्तेमाल करती है और गर्भवती हो जाती है, इस दवा का महिमामंडन करती है, उसे एक पड़ोसी और प्रोविडेंस को सलाह देती है। . एक मामूली अपमान, क्योंकि एक महिला इस तथ्य से गर्भवती हो जाती है और केवल इस तथ्य से कि उसे भ्रूण स्थानांतरित कर दिया गया था और उससे पहले एक विशाल तैयारी कार्य किया गया था।
प्रश्न छह।
यौन जीवन, बिस्तर पर आराम, अस्पताल, आहार।
यौन जीवन आईवीएफ की प्रभावशीलता को बढ़ाता या घटाता नहीं है। स्वास्थ्य में रहो!
ऐसा करने में, निम्नलिखित को याद रखें:
कंडोम बहुत जहरीले होते हैं क्योंकि उनमें शुक्राणुनाशक होते हैं - पदार्थ जो सभी जीवित चीजों को मारते हैं। आईवीएफ कार्यक्रम के दौरान उनका उपयोग न करें।
उत्तेजना/पंचर के दौरान बनने वाले डिम्बग्रंथि के सिस्ट यांत्रिक रूप से आघात कर सकते हैं, जिससे दर्द (कम से कम) और यहां तक कि रक्तस्राव भी हो सकता है। ध्यान से! यदि आप कर सकते हैं, निश्चित रूप से :-))
पूर्ण आराम परिणामों में सुधार नहीं करता है। अपनी मर्जी से जियो! खेल गतिविधियों को छोड़कर। स्टेप एरोबिक्स या जूडो नॉट के लिए आईवीएफ सही वक्त(ओवेरियन सिस्ट याद रखें!)
अस्पताल उपचार , आम धारणा के विपरीत, सुधार नहीं करता है, बल्कि परिणाम खराब करता है। सांख्यिकीय रूप से सिद्ध। एक बड़े नमूने पर। लेकिन ऐसा क्यों - कोई नहीं जानता। अपने लिए सोचो। इस बारे में मेरे अलग-अलग विचार हैं, लेकिन मैं सावधान रहूंगा कि उन्हें व्यक्त न करूं। मैं वास्तव में महिलाओं को उनकी गर्भावस्था को जारी रखने के लिए अस्पताल में भर्ती करना पसंद नहीं करता। प्रारंभिक तिथियां'क्योंकि मैं अपनी नियुक्तियों पर नियंत्रण खो रहा हूँ। हालाँकि, यदि आपको कोई समस्या है, तो अस्पताल जाना या बिस्तर पर न जाना आपकी पसंद है।
खुराक . भारी भोजन - कबाब, पकौड़ी, तले हुए मशरूम और अन्य स्वादिष्ट, लेकिन अस्वास्थ्यकर खाद्य पदार्थ, आंतों द्वारा खराब रूप से स्वीकार किए जा सकते हैं, जो पहले से ही स्टेरॉयड हार्मोन की अधिकता को "सहन" करते हैं। इसलिए बेहतर है कि प्रयोग न करें। इसके अलावा, हार्मोन की पृष्ठभूमि के खिलाफ वजन बहुत तेजी से बढ़ता है। मैं ध्यान देता हूं कि न केवल हार्मोन के कारण, बल्कि अतिरिक्त भोजन के कारण और साथ ही भ्रूण स्थानांतरण के बाद मोटर गतिविधि में कमी।
लेकिन कोई प्रतिबंध नहीं हैं!
प्रश्न सात
(जो मुझसे कभी नहीं पूछा जाता, लेकिन व्यर्थ में!) क्या सहायता के रूप में दी जाने वाली सभी दवाएं मेरे और मेरे बच्चे के लिए सुरक्षित हैं?
उत्तर नकारात्मक है। एक अजन्मे बच्चे के स्वास्थ्य के लिए एस्ट्राडियोल की सुरक्षा स्पष्ट नहीं है। सिंथेटिक एस्ट्रोजेन (कुख्यात डेस - डायथाइलस्टिलबेस्ट्रोल) ने महिला बच्चे पर टेराटोजेनिक प्रभाव दिखाया और गर्भावस्था के दौरान उपयोग से प्रतिबंधित कर दिया गया। एस्ट्राडियोल की आधुनिक तैयारी, सिद्धांत रूप में, संरचना में डेस से भिन्न होती है, और टेराटोजेनिक प्रभाव "नहीं होना चाहिए"। नहीं चाहिए। नहीं चाहिए। नहीं करना चाहिए या नहीं करना चाहिए? यह विज्ञान नहीं जानता। इसलिए, बिना आवश्यकता के भ्रूण स्थानांतरण के बाद एस्ट्राडियोल की तैयारी का उपयोग नहीं करना बेहतर है। क्या आवश्यकता मानी जाती है? अगला प्रश्न पढ़ें।
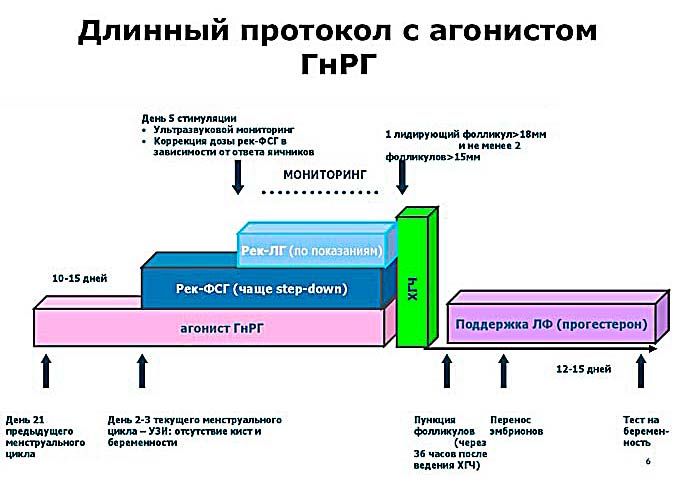
प्रश्न आठ। समर्थन आईवीएफ प्रोटोकॉल के प्रकार पर कैसे निर्भर करता है?
यह बहुत निर्भर करता है। एस्ट्राडियोल और प्रोजेस्टेरोन के बारे में उपरोक्त सभी मानक लंबे प्रोटोकॉल के बारे में कहा गया था। लंबे प्रोटोकॉल ऐतिहासिक रूप से अच्छे परिणामों के साथ पहला विश्वसनीय उपचार प्रोटोकॉल रहा है। लंबे प्रोटोकॉल में, देशी हार्मोन को सबसे अधिक दबा दिया गया था और इसलिए अच्छे (महान!) एंडोमेट्रियल समर्थन की आवश्यकता थी।
वर्तमान में, लघु प्रोटोकॉल (हम इसे प्रतिपक्षी प्रोटोकॉल कहते हैं) सबसे अधिक उपयोग किया जाता है। और (अच्छी खबर!) प्रतिपक्षी के साथ प्रोटोकॉल के लिए, समर्थन में एस्ट्रोजन का उपयोग अनिवार्य नहीं है। इसके विपरीत: जिन महिलाओं ने एस्ट्रोजेन लिया और नहीं लिया, उनके गर्भवती होने और गर्भावस्था को सहन करने की समान संभावना थी। यह एक अच्छा कारण है कि क्यों लंबे प्रोटोकॉल को प्रतिपक्षी प्रोटोकॉल द्वारा नैदानिक अभ्यास से भारी चरणबद्ध किया जा रहा है।
प्रश्न नौ।
एचसीजी की तैयारी किन मामलों में उपयोग की जाती है?
मैं तो भूल ही गया। कोरियोनिक गोनाडोट्रोपिनमानव, (गर्भावस्था, ओविट्रेल) अंडाशय के कॉर्पस ल्यूटियम को उत्तेजित करता है और इसलिए, एंडोमेट्रियम को उत्तेजित करने के लिए उपयोग किया जाता है। हालांकि, उस पर हाइपरस्टिम्यूलेशन सिंड्रोम होने की संभावना अधिक परिमाण का एक क्रम है, और गर्भधारण में वृद्धि नगण्य है। इसलिए, हम इन दवाओं का उपयोग करते हैं यदि उत्तेजना के दौरान अंडाशय में पांच से अधिक रोम नहीं बढ़े हैं (दोनों अंडाशय के लिए)।
प्रश्न दस। मुझे और क्या जानने की जरूरत है?
भविष्य के लिए सलाह: यह एक बहुत अच्छा सवाल है, अपने डॉक्टरों से अधिक बार पूछें!
उत्तर:
समर्थन के लिए उपयोग की जाने वाली दवाओं की गुणवत्ता एआरटी विभाग के कर्मचारियों द्वारा एक संपूर्ण सांख्यिकीय विश्लेषण के अधीन है। यदि दवाओं की एक श्रृंखला खराब गुणवत्ता की है (यह भयानक है, लेकिन ऐसा होता है!), वे (इन दवाओं) को जल्द से जल्द प्रचलन से वापस ले लिया जाता है। इसलिए, जो दवा हम आपको देते हैं वह लगभग हमेशा बिना असफलता के काम करती है। जब तक आप उसे क्लिनिक से बाहर नहीं निकाल लेते। यदि हम इंजेक्शन लगाने योग्य दवाओं को इंजेक्शन तक सभी चरणों में नियंत्रित करते हैं, तो समर्थन के लिए दवाओं के साथ, सब कुछ उल्टा है। अधिकांश समय इसका उपयोग और नियंत्रण आपके द्वारा किया जाता है। गर्मियों में कमरे का तापमान अक्सर शून्य से 25 डिग्री ऊपर होता है, जो कि क्रिनोन, यूट्रोज़ेस्तान और प्रोगिनोवा के लिए महत्वपूर्ण है। इसके बारे में मत भूलना।
शायद, कमजोर समर्थन के बारे में कई मिथक कम से कम इस तथ्य के कारण प्रकट नहीं हुए कि हमारे पास गर्म गर्मी और ठंडी सर्दी है?
निष्कर्ष।
अक्सर, चिकित्सा में, अनावश्यक नुस्खे के दृष्टिकोण का उपयोग किया जाता है।
पैसे? कोई फर्क नहीं पड़ता!
जोखिम? हमें पता नहीं!
दुष्प्रभाव? चलो सहते हैं!
यदि यह केवल इन मुद्दों के बारे में होता, तो शायद इस विषय पर इतना समय देने लायक नहीं होता। हालांकि, पीले धुंध द्वारा एंडोमेट्रियम के समर्थन से संबंधित मुद्दों पर अत्यधिक ध्यान अस्पष्ट है वास्तविक समस्याआईवीएफ: अधिकांश विफलताएं एंडोमेट्रियल तैयारी और समर्थन के कारण नहीं होती हैं, बल्कि भ्रूण की गुणवत्ता के कारण होती हैं।
- - वर्तमान प्रोटोकॉल में मेरे पास कितने अच्छे भ्रूण हैं?
- - क्या मेरे भ्रूण का विकास मेरे आयु वर्ग के लिए इष्टतम था?
- क्या उत्तेजना बेहतर हो सकती थी?
- - अगले प्रोटोकॉल के लिए उच्च गुणवत्ता वाले भ्रूणों की संख्या बढ़ाने के लिए क्या किया जा सकता है, अगर इसमें गर्भावस्था काम नहीं करती है?
इस विषय पर अभी के लिए शायद इतना ही। स्थानान्तरण पर मिलते हैं!
और हार्मोनल ड्रग्स को अनियंत्रित रूप से लेने की कोशिश न करें!
यह लेख स्व-उपचार के लिए नहीं, बल्कि आत्म-शिक्षा के लिए लिखा गया था!
एक महिला को एक निषेचित अंडे की प्रतिकृति का मतलब यह नहीं है कि उन्होंने वह सब कुछ किया जो वे कर सकते थे। इस क्षण से, समय पर उत्पन्न होने वाली अवांछनीय स्थितियों को रोकने या रोकने के लिए नियमित रूप से भ्रूण की स्थिति, एक महिला के श्रोणि अंगों की निगरानी करना आवश्यक है। दूसरे शब्दों में, भ्रूण स्थानांतरण के बाद कुछ परीक्षण करने से सफल आरोपण, गर्भावस्था के सामान्य पाठ्यक्रम और संभावित भ्रूण विकृति की पहचान की संभावना बढ़ सकती है। महत्वपूर्ण! केवल एक विशेषज्ञ ही शोध की पर्याप्त व्याख्या कर सकता है।
हार्मोन
कई रोगी स्वतंत्र रूप से, भले ही डॉक्टर इसे निर्धारित न करें, भ्रूण स्थानांतरण के दिन परीक्षण करें, न कि केवल प्रत्यारोपण के बाद। संकेतकों के आगे "व्यवहार" को ट्रैक करने के लिए ऐसा करना बेहतर है। तो कहने के लिए - शुरुआती बिंदु स्थानांतरण का दिन होगा, फिर आपको संकेतक बढ़ने या नहीं, वे कैसे बढ़ते हैं, यह देखने की जरूरत है।
एक overestimated को कम करने या एक कम करके आंका परिणाम बढ़ाने के लिए आईवीएफ और कुछ जोड़तोड़ (पंचर, भ्रूण स्थानांतरण) या प्रोटोकॉल विफलता का एक वास्तविक खतरा के लिए तैयारी की अवधि के दौरान हार्मोन लेने का एक परिणाम है। पहले मामले में, एक या दो दिन में परीक्षण फिर से लेने के बाद संकेतक में सुधार होता है, दूसरे मामले में, स्थानांतरण के बाद समर्थन को समायोजित करने की आवश्यकता हो सकती है।
भ्रूण स्थानांतरण के बाद कौन से हार्मोन दिए जाते हैं?पहले दिन से, रोपाई के दिन से, और फिर 3-5, 7-8 और 14 दिनों में, आप एस्ट्राडियोल और प्रोजेस्टेरोन के स्तर की निगरानी कर सकते हैं। एस्ट्राडियोल और प्रोजेस्टेरोन का सफल आरोपण, सामान्य विकास और गर्भधारण पर प्रभाव पड़ता है। 14 वें दिन, एक व्यापक परीक्षा की जाती है - संकेतित विश्लेषण में अधिक एचसीजी जोड़ा जाता है। एचसीजी हार्मोन का स्तर निर्धारित करता है कि गर्भावस्था हुई है या नहीं।
भ्रूण स्थानांतरण के बाद कौन से परीक्षण किए जाने चाहिए? हार्मोन के अलावा, कभी-कभी आपको निम्नलिखित परीक्षणों की निगरानी करनी पड़ती है:
- डी-डिमर;
- कोगुलोग्राम;
- रक्तस्तम्भन;
- फाइब्रिनोजेन स्तर।
ये सभी संकेतक रक्त के थक्के के विकृति का पता लगाने के लिए महत्वपूर्ण हैं। अधिक बार, केवल डी-डिमर निर्धारित किया जाता है। यदि जमावट के साथ समस्याएं थीं और जलसेक से पहले कौयगुलांट निर्धारित किए गए थे, तो बाकी की निगरानी की जा सकती है। कभी-कभी उनमें से किसी एक द्वारा किसी समस्या की उपस्थिति का निर्धारण करना कठिन होता है। एक अनुभवी हेमेटोलॉजिस्ट निदान की आवाज उठाने से पहले सभी परीक्षणों के प्रदर्शन का मूल्यांकन करता है।
गतिकी
अपने दम पर या डॉक्टर के निर्देशानुसार कोई भी परीक्षण करने से पहले, आपको यह समझना चाहिए कि आईवीएफ के लिए सीमा मानदंड सामान्य से भिन्न होंगे। अंडाशय की उत्तेजना, भ्रूण को गोद लेने और धारण करने के लिए महिला के शरीर की तैयारी में बड़ी मात्रा में हार्मोन और अन्य दवाएं शामिल हैं।
इसलिए, यह कुछ संकेतकों का मात्रात्मक मूल्य इतना महत्वपूर्ण नहीं है, लेकिन भ्रूण स्थानांतरण के बाद हार्मोन की वास्तविक गतिशीलता, जैसा कि ऊपर बताया गया है।
क्या मुझे भ्रूण स्थानांतरण के बाद हार्मोन की निगरानी करने की आवश्यकता है?कभी-कभी डॉक्टर बिल्कुल कोई परीक्षण नहीं लिखते हैं, मरीज केवल दो सप्ताह के बाद ही प्रत्यारोपण के क्षण से हार मान लेते हैं एचसीजी स्तर, केवल आगे अल्ट्रासाउंड, स्क्रीनिंग। यह समझना आवश्यक है कि एस्ट्राडियोल और प्रोजेस्टेरोन की मात्रा गर्भाशय में महत्वपूर्ण है, रक्त में इन संकेतकों की एकाग्रता हमेशा मामलों की वास्तविक स्थिति के अनुरूप नहीं होती है। वहां (गर्भाशय में) उन्होंने अभी तक उन्हें मापना नहीं सीखा है। और आईवीएफ की तैयारी में प्राप्त दवाओं की मात्रा को किसी ने रद्द नहीं किया, जो समग्र तस्वीर को भी विकृत करता है।
उदाहरण के लिए, प्राप्त परिणामों में स्पष्ट है कि हार्मोन बढ़ रहे हैं - महिलाएं खुश हैं। या इसके विपरीत, परिणाम न्यूनतम स्वीकार्य मूल्य से कम है - घबराहट, और भ्रूण स्थानांतरण के बाद अत्यधिक अशांति पहले से ही जानकारी की पर्याप्त धारणा में हस्तक्षेप करती है।
अधिकांश चिकित्सक डिम्बग्रंथि हाइपरस्टिम्यूलेशन सिंड्रोम का पता लगाने और नियंत्रित करने के लिए हार्मोनल निगरानी का उपयोग करते हैं, जो भ्रूण स्थानांतरण के बाद हो सकता है।
यह तर्कसंगत है कि यदि विशेषज्ञ ने नियुक्त किया है - आपको इसे लेने की आवश्यकता है, यदि नहीं - या तो डॉक्टर पर भरोसा करें, या परिणाम समझ से बाहर होने पर घबराएं नहीं।
लेकिन, तथ्य यह है कि एक सफल प्रोटोकॉल में, भ्रूण स्थानांतरण के बाद हार्मोन आदर्श रूप से दिन-ब-दिन बढ़ना चाहिए। इस प्रयोजन के लिए, योनि सपोसिटरी के रूप में हार्मोनल समर्थन निर्धारित किया जाता है, कभी-कभी गर्भावस्था के 6-7 सप्ताह तक।
अल्ट्रासाउंड
आईवीएफ प्रोटोकॉल में एक अन्य महत्वपूर्ण प्रक्रिया अल्ट्रासाउंड है। अल्ट्रासाउंड परीक्षा transvaginally और transabdominally की जा सकती है। पहले विकल्प का मतलब है कि एक विशेष सेंसर योनि में डाला जाएगा, दूसरा सामान्य तरीका है, सेंसर पेट की सामने की दीवार के माध्यम से स्कैन करेगा। विधि डॉक्टर द्वारा निर्धारित की जाती है, दोनों विधियां रोगी और भ्रूण के लिए सुरक्षित हैं।
क्या वे भ्रूण स्थानांतरण से पहले अल्ट्रासाउंड करते हैं?बेशक, वे करते हैं - प्रत्यारोपण से पहले, एंडोमेट्रियम की मोटाई, अंडाशय की स्थिति का आकलन करना और यह पता लगाना आवश्यक है कि क्या कोई कारक हैं जो प्रक्रिया को रद्द करने में योगदान करते हैं। ऐसा हो सकता है कि विशेषज्ञ की मदद के लिए भ्रूण के आरोपण की प्रक्रिया अल्ट्रासाउंड परीक्षा के समानांतर की जाएगी।
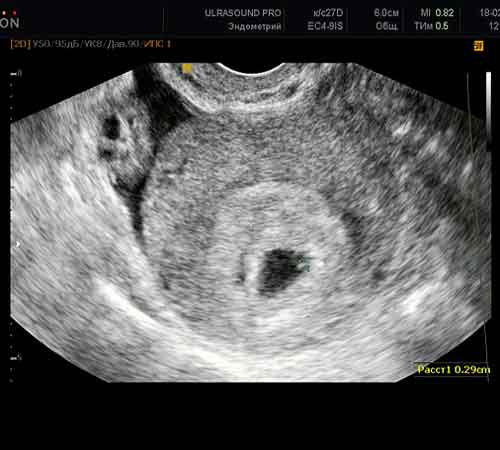
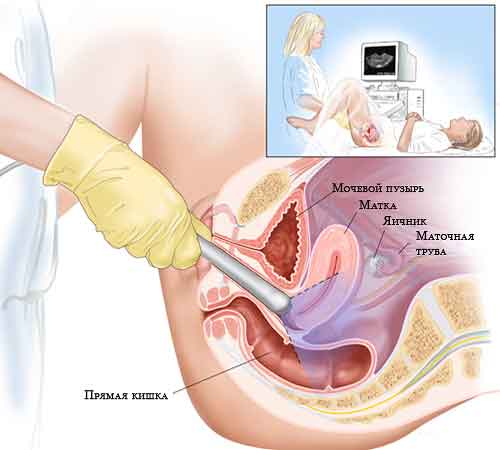
भ्रूण स्थानांतरण के बाद निषेचित अंडा किस दिन दिखाई देता है?ऐसा होता है कि प्रोटोकॉल के अनुसार रोगी का अल्ट्रासाउंड स्कैन समय से पहले किया जाना चाहिए - ओएचएसएस की स्थिति की निगरानी की आवश्यकता होती है, दर्द के बारे में ग्राहक की गंभीर शिकायतें होती हैं, आदि। ऐसी परीक्षाओं के दौरान, यह संभव है एक भ्रूण के अंडे पर ध्यान दें। औसतन इसे 15 डीपीओ पर पकड़ा जा सकता है। लेकिन यह दुर्लभ है। ऐसे भ्रूण के अंडे का आकार बहुत छोटा होता है। इसलिए, सभी IV प्रोटोकॉल में, पहला अल्ट्रासाउंड 21 वें दिन गर्भावस्था की पुष्टि करने के लिए किया जाता है।
अल्ट्रासाउंड डायग्नोस्टिक्स तथाकथित "प्रसवपूर्व जांच" का एक अनिवार्य घटक है। यह परीक्षाओं की एक श्रृंखला है जो गंभीर विकृति वाले बच्चे को जन्म देने के जोखिमों को निर्धारित करने में मदद करती है। आईवीएफ के बाद अल्ट्रासाउंड स्क्रीनिंग एक जैव रासायनिक (विभिन्न आनुवंशिक रोगों के विशेष मार्करों के लिए रक्त परीक्षण) के संयोजन में समझ में आता है।
आईवीएफ के बाद पहली तिमाही की स्क्रीनिंग गर्भावस्था के 11-13 सप्ताह में बेहतर तरीके से की जाती है। पहले अल्ट्रासाउंड स्कैन करने की प्रथा है, जिसके दौरान भ्रूण का शारीरिक विकास स्थापित होता है, विसंगतियों की उपस्थिति निर्धारित की जाती है, और आकार मानदंडों से मेल खाता है। तीन दिनों के लिए, और अधिमानतः उसी दिन, जैव रासायनिक जांच करें। यह याद रखना महत्वपूर्ण है कि अकेले जैव रासायनिक परीक्षण निदान नहीं हैं। सामान्य तौर पर, पूरी प्रक्रिया सामान्य गर्भावस्था के दौरान स्क्रीनिंग से बहुत अलग नहीं होती है।
जिस क्षण से एचसीजी परीक्षण ने गर्भावस्था की स्थापना की, और पहले अल्ट्रासाउंड ने इसकी पुष्टि की, आईवीएफ के बाद एक महिला प्राकृतिक गर्भाधान वाली महिला की तरह "सबसे साधारण गर्भवती महिला" बन जाती है। वही जोखिम, समस्याएं, अनुभव। वे सभी गर्भवती माताओं के लिए समान हैं।
महिला शरीर की गर्भ धारण करने की क्षमता कॉर्पस ल्यूटियम द्वारा एक विशेष हार्मोन के उत्पादन से निर्धारित होती है। आईवीएफ में प्रोजेस्टेरोन सबसे महत्वपूर्ण है - इसके संकेतक निषेचन की सफलता को पूर्व निर्धारित करते हैं। इसलिए, दवाओं के साथ इसे सामान्य रखना बहुत महत्वपूर्ण है।
हार्मोन के "कर्तव्य"
प्राकृतिक परिस्थितियों में गर्भाधान होता है यदि महिला शरीरओव्यूलेशन की तैयारी करने में कामयाब रहे। पीले शरीर इच्छित निषेचन से 2 सप्ताह पहले "गर्भावस्था हार्मोन" का सक्रिय संश्लेषण शुरू करते हैं। यदि पर्याप्त प्रोजेस्टेरोन है, तो अंडा शुक्राणु के साथ विलीन हो जाएगा। अन्यथा, चक्र के अंत तक, पीले शरीर मर जाते हैं, और महिला को मासिक धर्म शुरू हो जाता है।
प्रोजेस्टेरोन का मुख्य कार्य मादा शरीर को प्रजनन के लिए तैयार करना है। हार्मोन इसके लिए सभी आवश्यक शर्तें बनाने की कोशिश करता है।
प्रोजेस्टेरोन क्या करता है:
- मासिक धर्म चक्र स्थापित करता है, जो गर्भाधान के लिए सामान्य स्थिति प्रदान करता है;
- गर्भाशय की मांसपेशियों के संकुचन आंदोलनों को कम करने में मदद करता है। यह भ्रूण को गर्भाशय की दीवार पर अच्छी तरह से तय करने की अनुमति देता है;
- सहज गर्भपात की संभावना को छोड़कर, गर्भावस्था को उसकी पूरी अवधि में बनाए रखने में मदद करता है;
- बच्चे के जन्म के समय दूध के उत्पादन के लिए ग्रंथियों के पुनर्गठन को बढ़ावा देता है।
यदि महिला शरीर स्वतंत्र रूप से हार्मोन की आवश्यक मात्रा का उत्पादन करने में सक्षम नहीं है, तो रोगी को निर्धारित दवाएं दी जाती हैं जो कमी को पूरा करती हैं। लेकिन अगर यह गर्भधारण करने में मदद नहीं करता है सहज रूप में, महिला को इन विट्रो फर्टिलाइजेशन के लिए भेजा जाता है, जहां इस हार्मोन का सक्रिय रूप से उपयोग किया जाता है।
गर्भाधान की योजना
कृत्रिम गर्भाधान की मदद से मां बनने की योजना बनाने के बाद, एक महिला इस तथ्य पर ध्यान देती है कि आईवीएफ से पहले प्रोजेस्टेरोन दवाओं के साथ वांछित स्तर तक बढ़ जाएगा। प्रोजेस्टेरोन मासिक धर्म से पहले गिरता है, जबकि इसका सक्रिय संश्लेषण चक्र के दूसरे चरण में होता है।
इसलिए, पहले वे नियमित आवंटन की प्रतीक्षा करते हैं, और वे उनसे गिनती शुरू करते हैं। 16-17वें दिन, वे रोगी को ऐसी दवाएं देना शुरू करते हैं जो शरीर में हार्मोन की कमी की भरपाई करती हैं। उनका कॉर्पस ल्यूटियम पर उत्तेजक प्रभाव पड़ता है, और एंडोमेट्रियम को वांछित स्तर तक बढ़ने में भी मदद करता है।
चक्र के अंत से पहले, रोगी एचसीजी परीक्षण करता है। यदि आईवीएफ के दौरान प्रोजेस्टेरोन बढ़ा हुआ है, तो सबसे अधिक संभावना है कि गर्भावस्था हुई है। प्रारंभिक अवस्था में गर्भपात के जोखिम के कारण, गर्भावस्था के पहले दिनों में 12 सप्ताह (और अधिक - यदि आवश्यक हो) तक प्रोजेस्टेरोन लेना जारी रखें। इसके अलावा, गठित प्लेसेंटा इस हार्मोन को बनाए रखने का कार्य करता है।
हार्मोनल दवाओं का उपयोग चक्र के 26 वें दिन तक जारी रहता है। हार्मोन थेरेपी की शुरुआत से तीसरे दिन भ्रूण का प्रत्यारोपण किया जाता है, और क्रायोब्लास्ट - 5 वें दिन।
प्रोजेस्टेरोन कम होने पर क्या आईवीएफ करना संभव है?हार्मोनल उत्तेजना से गुजरने के बाद, एक महिला स्थानांतरण से ठीक पहले परीक्षण करती है। यदि यह पता चलता है कि निषेचन के लिए प्रोजेस्टेरोन का स्तर कम है, तो आईवीएफ प्रोटोकॉल को अगले चक्र में स्थानांतरित कर दिया जाता है। इस दौरान कारण समझने के लिए महिला की अतिरिक्त जांच करानी चाहिए।
रोपण के बाद की अवधि
क्रायोट्रांसफर के बाद हार्मोनल पृष्ठभूमि के साथ सब कुछ सुचारू रूप से नहीं चलता है। इसलिए, निगरानी में उस रोगी की स्थिति की निगरानी करना शामिल है जिसने प्रोटोकॉल के बाद पहले हफ्तों में आईवीएफ किया है। स्थानांतरण के बाद प्रोजेस्टेरोन न केवल सफल निषेचन का एक महत्वपूर्ण संकेतक है, बल्कि महिला की सामान्य स्थिति का भी है।
भ्रूण की प्रतिकृति के बाद प्रोजेस्टेरोन की दर हमेशा आदर्श नहीं होती है। आधे मामलों में, विचलन ऊपर या नीचे होते हैं। रोगी शारीरिक रूप से भी ऐसी स्थितियों को महसूस कर सकता है - उसकी छाती में बहुत दर्द होता है, उसका पेट काफी सूज जाता है और उसका मूड बिना किसी कारण के बदल जाता है।
आईवीएफ के बाद स्मियर करते समय प्रोजेस्टेरोन विशेष रूप से महत्वपूर्ण होता है। ये योनि स्राव हैं, और ये मामूली हो सकते हैं, लेकिन कभी-कभी रक्तस्राव भी देखा जाता है।
यह समझने के लिए कि यह एक सामान्य घटना है, और गर्भपात का खतरा नहीं है, 2 सप्ताह (और, कुछ संकेतों के अनुसार, और भी अधिक) के लिए पुनर्रोपण के दिन से हार्मोनल स्तर का निरीक्षण करना आवश्यक है।
प्रोजेस्टेरोन के लिए रक्तदान कैसे करें?आईवीएफ के बाद हर 2 दिनों में प्रोजेस्टेरोन परीक्षण करने की सलाह दी जाती है ताकि समय पर हार्मोनल समर्थन पर स्विच किया जा सके। रक्त लेने से पहले एक महिला को तैयारी करनी चाहिए - 8-10 घंटे पहले खाना बंद कर दें। इसलिए, प्रोजेस्टेरोन को खाली पेट, यानी सुबह सोने के बाद लेना सबसे सुविधाजनक है।
आईवीएफ के बाद पहले दिनों के दौरान लगातार प्रोजेस्टेरोन का वितरण हार्मोन में गिरावट या इसके बढ़ने की प्रवृत्ति पर विचार करने में मदद करेगा, साथ ही आदर्श से विचलन की पहचान करेगा।
हार्मोनल मानक
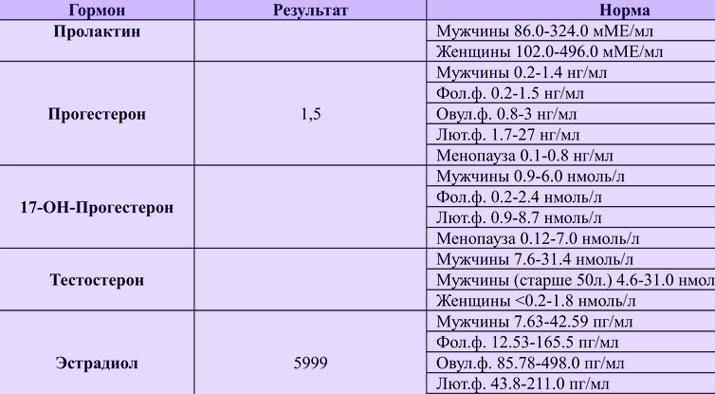
यह समझने के लिए कि भ्रूण स्थानांतरण के बाद पहले दिनों में प्रोजेस्टेरोन क्या सामान्य होना चाहिए, आपको नीचे दी गई तालिका पर विचार करना चाहिए। प्रोजेस्टेरोन हर हफ्ते बढ़ता है, और प्रसव के समय तक यह लगभग 500 एनएमओएल / एल तक पहुंच जाएगा। तालिका में सांकेतिक डेटा है, क्योंकि विभिन्न प्रयोगशालाओं में संकेतक थोड़े भिन्न हो सकते हैं।
तालिका - आईवीएफ के दौरान सप्ताहों तक प्रोजेस्टेरोन का मान
| गर्भावस्था की अवधि, सप्ताह | प्रोजेस्टेरोन, nmol\l |
| 1-2 | 38 – 58 |
| 5-6 | 59 – 69 |
| 7-8 | 65 – 75 |
| 9-10 | 73 – 88 |
| 11-12 | 92 – 100 |
| 13-14 | 96 – 127 |
| 15-16 | 124 - 170 |
यदि आप अंत में रक्त में हार्मोन के स्तर को देखें मासिक धर्म, तो यह 0 एनएमओएल / एल के बराबर होगा। जैसे ही अंडाशय कूपिक चरण में प्रवेश करते हैं, रक्त में प्रोजेस्टेरोन के लक्षण दिखाई देने लगते हैं, जिसका औसत मूल्य 3 एनएमओएल / एल है। अंडाकार चरण में, यह पहले से ही कम से कम 5 एनएमओएल / एल हो जाता है।
हार्मोन की मात्रा में वृद्धि जारी रखते हुए, शरीर ल्यूटियल चरण में प्रवेश करता है, जिसकी शुरुआत में न्यूनतम संकेतक 7 एनएमओएल / एल से अधिक होता है। जैसे ही भ्रूण शरीर में प्रवेश करता है, प्रोजेस्टेरोन का स्तर काफी बढ़ना शुरू हो जाता है - इस तरह प्रकृति भ्रूण के असर का ख्याल रखती है।
आदर्श से विचलन
जैसा कि ऊपर उल्लेख किया गया है, आईवीएफ के बाद हार्मोनल पृष्ठभूमि दोनों दिशाओं में आदर्श से विचलित हो सकती है। यदि ये विचलन गर्भावस्था के सामान्य विकास के लिए आवश्यक विचलन से बहुत भिन्न हैं, तो विशिष्ट नियामक उपाय किए जाने चाहिए। लेकिन पहले आपको पृष्ठभूमि में बदलाव के कारणों का पता लगाना होगा।
उच्च प्रोजेस्टेरोन:
- हार्मोन के स्तर में पर्याप्त रूप से ऊंची छलांग प्लेसेंटा के विकास में असामान्यताओं या कॉर्पस ल्यूटियम पर पुटी के गठन का संकेत दे सकती है;
- आदर्श से ऊपर की ओर विचलन एमेनोरिया के विकास का सुझाव दे सकता है।

कम प्रोजेस्टेरोन:
- यदि प्रोजेस्टेरोन प्रतिकृति के बाद गिर गया, तो कॉर्पस ल्यूटियम का कार्य खराब हो सकता है;
- अंडाशय की पुरानी सूजन संकेतक को प्रभावित कर सकती है;
- जब प्रोजेस्टेरोन 5-6 सप्ताह के गर्भ में गिर गया, तो हम गर्भपात के खतरे के बारे में बात कर सकते हैं;
- बाद की तारीखों में स्तर में कमी भ्रूण के अंतर्गर्भाशयी विकास पर ध्यान देने का एक कारण है (शायद इसमें देरी हो रही है)।
ट्रिगर के दिन प्रोजेस्टेरोन में वृद्धि एक भ्रूण स्थानांतरण का संकेत देगी। निम्नलिखित हफ्तों में संकेतक में वृद्धि की स्थिर गतिशीलता सबसे अधिक संभावना गर्भावस्था का संकेत है। हाल के दिनों में, एक कम "गर्भावस्था हार्मोन" यह सुझाव दे सकता है कि एक महिला चल रही है।
हार्मोनल स्तर के मानदंड से कोई भी विचलन शराब बनाने की भविष्यवाणी कर सकता है गर्भाशय रक्तस्राव. किसी भी मामले में, गर्भावस्था को बनाए रखने के लिए, आपको चिकित्सा सहायक दवाओं का सहारा लेना होगा।
हार्मोनल समर्थन
यह ठीक कम हार्मोनल संकेतक है जो गर्भपात के लिए एक विशेष खतरा पैदा करता है। इसे बढ़ाने के लिए, प्रोजेस्टेरोन दवाएं निर्धारित की जाती हैं, जो अक्सर इंजेक्शन में आती हैं। पारदर्शी रंग "उरोजिस्तान" का तैलीय घोल विभिन्न सांद्रता (1% और 2.5%) के 1 मिलीलीटर के ampoules में बेचा जाता है। वे सहज गर्भपात के जोखिम को कम करने और प्लेसेंटा को मजबूत करने के लिए आईवीएफ के दौरान प्रोजेस्टेरोन का इंजेक्शन लगाते हैं।
प्रोजेस्टेरोन इंजेक्शन कैसे दें?शुरू करने के लिए, यह स्पष्ट किया जाना चाहिए कि ampoules को रेफ्रिजरेटर में संग्रहित किया जाना चाहिए। इंजेक्शन लगाने से पहले, दवा को गर्म पानी में शरीर के तापमान तक गर्म किया जाना चाहिए। यह तेल की संरचना को और अधिक तरल बनाने की अनुमति देगा ताकि चमड़े के नीचे (कंधे, पेट या नितंब में) इंजेक्ट करना आसान हो।
आपको हार्मोनल दवाओं में शामिल नहीं होना चाहिए, क्योंकि प्रोजेस्टेरोन रक्त को गाढ़ा करता है, जो हमेशा एक सकारात्मक संकेतक नहीं होता है और इससे रक्तचाप में वृद्धि हो सकती है। वर्णित दवाओं के उपयोग के अन्य परिणाम हैं।
दुष्प्रभाव:
- आईवीएफ के बाद पहले हफ्तों में दवा योनि से रक्तस्राव को भड़का सकती है, जो हमेशा एक असफल प्रोटोकॉल का संकेतक नहीं होता है;
- कोलेस्टेसिस के कारण पीलिया विकसित हो सकता है;
- मौखिक रूप से ली गई दवाएं गंभीर दर्द के साथ चक्कर आ सकती हैं, साथ ही उनींदापन का कारण बन सकती हैं;
- त्वचा पर चकत्ते और खुजली के रूप में एलर्जी की अभिव्यक्तियाँ संभव हैं।
ऐसी दवाएं निर्धारित करने से पहले, महिला को परिणामों के बारे में सूचित किया जाएगा और दुष्प्रभावताकि वर्णित अभिव्यक्तियाँ उसे घबराने न दें।
गर्भ धारण करने के लिए प्रोजेस्टेरोन इतना महत्वपूर्ण है कि एक महिला जो मां बनने का सपना देखती है उसे निषेचन को बढ़ावा देने वाले आवश्यक स्तर को बनाए रखने के लिए हार्मोन थेरेपी का सहारा लेना पड़ता है, साथ ही साथ आगामी विकाशभविष्य का बच्चा। "गर्भावस्था हार्मोन" युक्त तैयारी ज्यादातर मामलों में आईवीएफ प्रोटोकॉल का आधार बन जाती है। वे गर्भावस्था के बाद के हफ्तों में कॉर्पस ल्यूटियम के कार्य को बनाए रखने में भी मदद करते हैं, जिससे एक महिला को एक पूर्ण-कालिक और पूरी तरह से स्वस्थ बच्चे को जन्म देने में मदद मिलती है।
भ्रूण स्थानांतरण के बाद अधिकांश महिलाओं को आईवीएफ के लिए दवा सहायता निर्धारित की जाती है। यह इस पर निर्भर करता है कि प्रोटोकॉल कितनी सफलतापूर्वक समाप्त होता है। कई तरह की दवाओं का इस्तेमाल किया जाता है।
एक महिला की स्वास्थ्य स्थिति, उम्र और असफल पिछले प्रोटोकॉल की उपस्थिति प्रभावित करती है कि भ्रूण स्थानांतरण के बाद कौन सी दवाएं निर्धारित की जाती हैं। आईवीएफ पहले से बांझ दंपतियों को बच्चा पैदा करने की अनुमति देता है, लेकिन आपको प्रोटोकॉल की सभी शर्तों का पालन करना चाहिए।
उनमें से एक भ्रूण स्थानांतरण के बाद आईवीएफ के लिए दवा समर्थन है। यदि डॉक्टर ने कोई दवा निर्धारित नहीं की है, तो आपको स्वयं उसके साथ इस बिंदु को स्पष्ट करना चाहिए। चूंकि भ्रूण स्थानांतरण के बाद की तैयारी गर्भावस्था को बनाए रखने में मदद करती है, जो कि भविष्य के माता-पिता के लिए बहुत मुश्किल था।
भ्रूण स्थानांतरण के बाद समर्थन के लिए दवाएं
इन विट्रो फर्टिलाइजेशन में उपयोग की जाने वाली दवाओं की श्रेणी बहुत विविध है।
उसमे समाविष्ट हैं:
- विटामिन;
- हार्मोन;
- पदार्थ जो अत्यधिक रक्त के थक्के को रोकते हैं।
गर्भावस्था और उसके सामान्य पाठ्यक्रम को बनाए रखने के लिए पोस्ट-ट्रांसफर सपोर्ट दवाओं की आवश्यकता होती है। इसलिए उनकी नियुक्ति बहुत महत्वपूर्ण है।
स्थानांतरण के बाद की तैयारी में विटामिन की एक विस्तृत सूची शामिल है। गर्भवती महिलाओं के लिए सबसे अधिक निर्धारित कॉम्प्लेक्स।
इसमे शामिल है:
- विट्रम;
- फेमिबियन;
- एलिवेट प्रोनेटल।
डॉक्टर खुद एक विटामिन कॉम्प्लेक्स लिख सकते हैं, लेकिन कभी-कभी पसंद को छोड़ देते हैं भावी मां. सभी दवाएं संरचना और क्रिया में समान हैं, इसलिए उनके बीच कोई महत्वपूर्ण अंतर नहीं है।

महत्वपूर्ण! विटामिन कॉम्प्लेक्स चुनते समय, निवास स्थान के निकटतम फार्मेसियों की श्रेणी को ध्यान में रखना आवश्यक है, ताकि हमेशा वही उपाय खरीदने का अवसर मिले जो पहले लिया गया था। गर्भावस्था के दौरान दवा को बदलने की अत्यधिक अनुशंसा नहीं की जाती है, खासकर यदि निर्धारित दवा से कोई एलर्जी प्रतिक्रिया या दुष्प्रभाव नहीं होता है।
आईवीएफ के लिए पोस्ट-एम्ब्रियो ट्रांसफर सपोर्ट में शामिल है फोलिक एसिड. वह सभी गर्भवती महिलाओं के समान मात्रा में निर्धारित है।
इस अम्ल के लाभ यह हैं कि यह:
- भ्रूण की तंत्रिका ट्यूब की विकृति को रोकता है;
- अंगों और ऊतकों की सभी प्रणालियों के विकास में मदद करता है;
- सहज गर्भपात को रोकता है।
फोलिक एसिड अकेले या परिसरों के हिस्से के रूप में लिया जा सकता है, यदि राशि निर्धारित खुराक से मेल खाती है।
![]()
और भ्रूण स्थानांतरण के बाद दवाओं का समर्थन करने के लिए मैग्नीशियम है, जिसमें निम्नलिखित गुण हैं:
- चिंता को कम करने में मदद करता है
- तंत्रिका तंत्र को शांत करें;
- गर्भाशय स्वर की उपस्थिति को रोकता है।
यह "मैग्ने बी 6" या "मैग्नेलिस" की तैयारी के रूप में निर्धारित है। ये गोलियां, भ्रूण स्थानांतरण के बाद, महिला के तंत्रिका तंत्र को आराम देती हैं और गर्भाशय की मांसपेशियों के खतरनाक संकुचन को रोकती हैं जो निषेचित अंडे की अस्वीकृति को भड़का सकती हैं।

गर्भावस्था को बनाए रखने के लिए प्रोजेस्टेरोन
हार्मोनल दवाएंभ्रूण को गर्भाशय में एक मजबूत पैर जमाने की अनुमति दें, साथ ही गर्भावस्था की स्थिति के लिए शरीर का पुनर्निर्माण करें। प्रोजेस्टेरोन का यह प्रभाव होता है।
इस दवा के साथ भ्रूण स्थानांतरण के बाद इंजेक्शन एक काफी सामान्य घटना है। लेकिन अधिक बार प्रोजेस्टेरोन का उपयोग दो रूपों में किया जाता है:
- एक जेल जिसे योनि (क्रिनोन) में डाला जाता है;
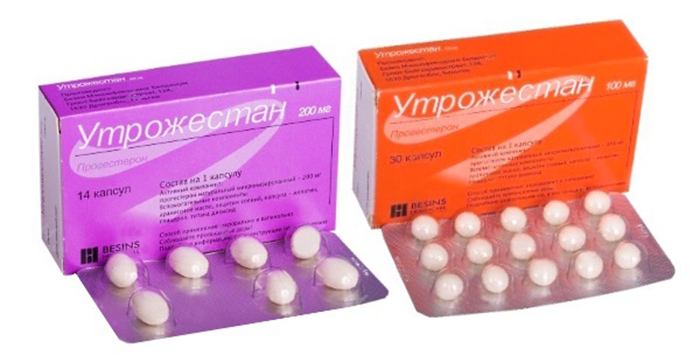
- कैप्सूल या suppositories intravaginally (Utrozhestan) इस्तेमाल किया।
उपचार के संकेत और उद्देश्य के साथ-साथ रोगी की स्थिति के आधार पर एक स्त्री रोग विशेषज्ञ द्वारा खुराक के रूप का चुनाव किया जाता है। सबसे अधिक बार, उपयोग में आसानी के कारण मोमबत्तियां निर्धारित की जाती हैं।
प्रोजेस्टेरोन में कई मुख्य गुण होते हैं:
- एंडोमेट्रियम की संरचना को बदलता है, जो भ्रूण को गर्भाशय की दीवार से जोड़ने की सुविधा प्रदान करता है;
- गर्भाशय मायोमेट्रियम की सिकुड़ा गतिविधि को कम करता है, जिससे आप गर्भाशय ग्रीवा नहर को कसकर बंद कर सकते हैं, जिससे गर्भावस्था की शुरुआत में सहज गर्भपात का खतरा कम हो जाता है।
आईवीएफ के बाद प्रोजेस्टेरोन का समर्थन लंबे समय से प्रतीक्षित गर्भावस्था को बनाए रखने का एक सामान्य तरीका है। दवा 8 से 20 सप्ताह तक धीरे-धीरे रद्द कर दी जाती है।
प्रवेश की अवधि प्रजनन चिकित्सक द्वारा निर्धारित की जाती है मेडिकल सेंटरइन विट्रो निषेचन में प्रदर्शन। इसकी गणना मुख्य संकेतकों के आधार पर की जाती है:
- रोगी का इतिहास;
- आईवीएफ प्रोटोकॉल का प्रकार;
- आयु;
- एक महिला की हार्मोनल पृष्ठभूमि;
- इस अनुभव और उनके परिणामों से पहले कृत्रिम गर्भाधान की उपस्थिति या अनुपस्थिति।
यदि आप ल्यूटियल चरण का समर्थन करने वाली दवाओं के लिए एक गंभीर एलर्जी प्रतिक्रिया या अन्य दुष्प्रभावों का अनुभव करते हैं, तो आपको एक विशेषज्ञ से परामर्श करने की आवश्यकता है।
डॉक्टर एक पर्याप्त प्रतिस्थापन दवा का चयन करेगा। खुराक को कम करते हुए, दवा को धीरे-धीरे बंद कर दिया जाना चाहिए। एक खुराक को अचानक रद्द करना या छोड़ना अस्वीकार्य है, क्योंकि इससे गर्भावस्था की सुरक्षा को खतरा होता है।
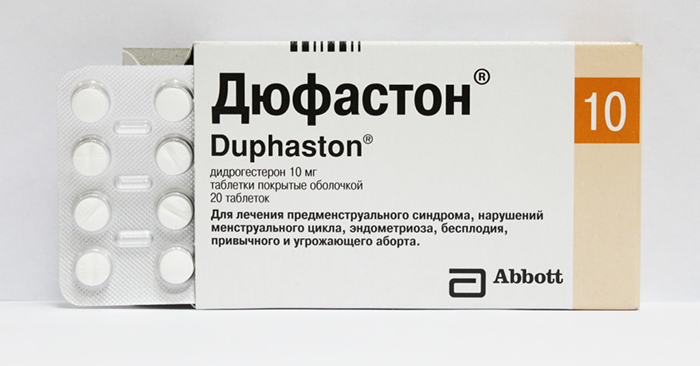
डुप्स्टन स्थानांतरण के बाद
यह दवा भी मानव प्रोजेस्टेरोन का एक एनालॉग है। भ्रूण स्थानांतरण के बाद डुप्स्टन गर्भावस्था को बनाए रखने में मदद करता है, एक सफल पाठ्यक्रम सुनिश्चित करता है। इन विट्रो फर्टिलाइजेशन प्रोटोकॉल के लिए इस दवा का उपयोग सामान्य माना जाता है। प्रोजेस्टेरोन गर्भाशय के एंडोमेट्रियम में एक अंडे को सफलतापूर्वक प्रत्यारोपित करने की संभावना को बढ़ाता है।
ड्यूफास्टन रेट्रोप्रोजेस्टेरोन के समूह से संबंधित है। इन दवाओं, इन विट्रो निषेचन में ल्यूटियल चरण समर्थन के रूप में उपयोग किया जाता है, एक मजबूत प्रोजेस्टोजेनिक लेकिन कम एंड्रोजेनिक प्रभाव होता है।
इससे उन्हें कई फायदे मिलते हैं:
- एक पुरुष बच्चे के नारीकरण की कमी;
- एक महिला बच्चे में प्रजनन प्रणाली के अंगों के मर्दानाकरण की कमी;
- जिगर को प्रभावित नहीं करता है;
- रक्त के थक्के को प्रभावित नहीं करता है;
- पुरुष की ओर चकत्ते, हिर्सुटिज़्म, आवाज में परिवर्तन का कारण नहीं बनता है;
- चयापचय प्रक्रियाओं को प्रभावित नहीं करता है (रक्त शर्करा की एकाग्रता, साथ ही इसके लिपिड स्पेक्ट्रम को नहीं बदलता है);
- पिट्यूटरी-डिम्बग्रंथि प्रणाली पर कोई प्रभाव नहीं;
- अधिवृक्क शोष का कारण नहीं बनता है।
इन गुणों की उपस्थिति के कारण, डॉक्टर कृत्रिम गर्भाधान के दौरान स्थानांतरण के बाद सक्रिय रूप से डुप्स्टन को लिखते हैं। यह मानव प्रोजेस्टेरोन में स्थिति 10 पर मिथाइल समूह के साथ एक डाइड्रोजेस्टेरोन है)।
यह परिवर्तित आणविक संरचना ड्यूप्स्टन को अंतर्ग्रहण के दौरान अधिक आसानी से अवशोषित करने की अनुमति देती है। 20 से 30 मिलीग्राम की खुराक में दवा का उपयोग एंडोमेट्रियम में स्राव के चरण को उत्तेजित करता है। इस प्रकार, डाइड्रोजेस्टेरोन गर्भावस्था का समर्थन करता है।
दवा का उपयोग भ्रूण स्थानांतरण के क्षण से प्रति दिन 30 से 60 मिलीग्राम की खुराक पर शुरू होता है। गर्भावस्था के 12 वें सप्ताह तक रिसेप्शन जारी रहता है। यदि कोई खतरा है, तो उपचार 20 सप्ताह तक बढ़ाया जाता है।
Dufaston भ्रूण के लिए बिल्कुल सुरक्षित है। बड़े पैमाने पर अध्ययनों से टेराटोजेनिक प्रभाव की अनुपस्थिति की पुष्टि की गई है, इसलिए कृत्रिम गर्भाधान के समर्थन के रूप में दवा का व्यापक रूप से उपयोग किया जाता है।
गर्भावस्था को बनाए रखने के लिए दवाओं का एनालॉग
इन विट्रो निषेचन के बाद, प्राकृतिक एस्ट्राडियोल की कमी को फिर से भरना आवश्यक है। ऐसा करने के लिए, प्रोगिनोवा दवा का उपयोग करें। इसमें सिंथेटिक एस्ट्राडियोल (एस्ट्राडियोल वैलेरेट) होता है, जो भ्रूण को गर्भाशय की दीवार से खुद को जोड़ने की अनुमति देता है।
दवा का खुराक रूप मौखिक प्रशासन के लिए एक ड्रेजे है। आवेदन की योजना व्यक्तिगत रूप से प्रजनन चिकित्सक द्वारा विकसित की जाती है जो गर्भावस्था का नेतृत्व करती है, सभी मतभेदों और शोध परिणामों को ध्यान में रखते हुए।
प्रोगिनोवा निम्नलिखित मामलों में निर्धारित नहीं है:
- एंडोमेट्रियोसिस के साथ;
- यदि जिगर के घातक नवोप्लाज्म हैं;
- किसी भी प्रकार के मधुमेह के साथ;
- रक्त के थक्के जमने की क्षमता में वृद्धि के साथ;
- अगर गर्भवती महिला का वजन अधिक है।
अपने दम पर दवा को रद्द करना असंभव है, क्योंकि इसके परिणाम गर्भावस्था की समाप्ति तक हो सकते हैं। खुराक धीरे-धीरे कम हो जाती है, व्यक्तिगत पाठ्यक्रम की गणना डॉक्टर द्वारा की जाती है।
एक अन्य प्रोजेस्टेरोन दवा क्रिनोन है। यह सपोसिटरी या जेल के रूप में उपलब्ध है। सबसे अधिक बार, मोमबत्तियाँ निर्धारित की जाती हैं, उनका उपयोग आसान होता है। दवा का उपयोग दिन में एक बार किया जा सकता है, जो कई खुराक की तुलना में रोगियों के लिए अधिक सुविधाजनक है।
निष्कर्ष
दवा का प्रिस्क्रिप्शन डॉक्टर द्वारा किया जाना चाहिए। यह स्व-प्रशासन के लिए अस्वीकार्य है, दवा को एक समान के साथ बदलें, आहार बदलें या इसे पूरी तरह से रद्द करें। इस मामले में स्व-दवा लंबे समय से प्रतीक्षित गर्भावस्था को बाधित करने की धमकी देती है।
वीडियो: आईवीएफ के बाद गर्भावस्था प्रबंधन